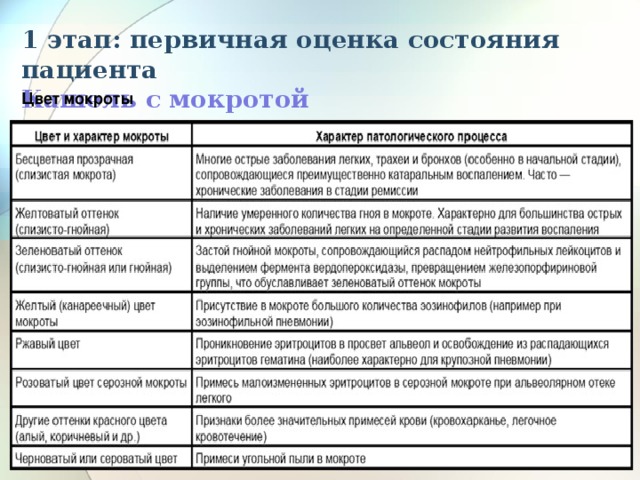
Гнойная мокрота — причины, диагностика и лечение
Гнойная мокрота – это патологическое отделяемое бронхов и трахеи содержащее большое количество лейкоцитов, окрашенное в жёлтые, жёлто-зелёные или зелёные цвета. Данный симптом сопровождает тяжёлое воспаление бронхиальной стенки, наблюдается при нагноительных и неопластических процессах лёгочной паренхимы и плевры. Для установления причины выделения при кашле гнойной мокроты применяются визуализационные и эндоскопические методы диагностики, а также лабораторные исследования. Выбор тактики лечения зависит от основного заболевания.
Причины гнойной мокроты
Гнойный бронхит
Отхождение секрета с примесью гноя нередко наблюдается при инфекционном поражении слизистых оболочек трахеобронхиального дерева. Гнойная мокрота у больного острым бронхитом свидетельствует о присоединении бактериальной микрофлоры. Заболевание приобретает затяжное течение. Сухой или малопродуктивный кашель с небольшим количеством вязкой слизи сменяется влажным. Мокрота становится полужидкой.
Мокрота становится полужидкой.
В слизи, отделяемой при гнойном бронхите, появляются гнойные комочки, либо мокрота полностью окрашивается в зелёный цвет. Кашель обычно сопровождается интоксикационным и бронхообструктивным синдромами. У пациентов с хроническим бронхитом гнойная мокрота может откашливаться ежедневно, в период обострения болезни увеличивается количество отделяемого.
Бронхоэктазы
Частой причиной выделения с кашлем гнойного секрета является наличие патологических сегментарных расширений бронхов – бронхоэктазий. Такие образования могут быть врождёнными или развиваться на фоне пороков органов дыхания. В бронхоэктазах слизь застаивается. Мокрота инфицируется и становится гнойной. Формируется бронхоэктатическая болезнь, которая обычно манифестирует в детском возрасте.
Заболевание проявляется постоянным кашлем в утренние часы. Мокрота обычно гнойная, откашливается обильно. Во время обострения объём отделяемого увеличивается и нередко достигает 400 мл, повышается температура тела, появляются общая слабость, снижается аппетит.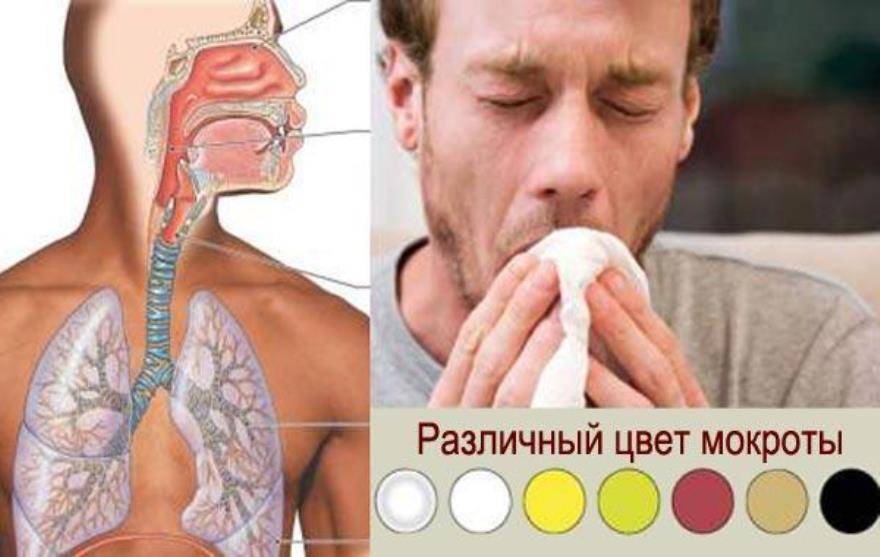 Бронхоэктатическая болезнь часто осложняется кровохарканьем. По мере прогрессирования патологии нарастает одышка, появляются симптомы хронического лёгочного сердца.
Бронхоэктатическая болезнь часто осложняется кровохарканьем. По мере прогрессирования патологии нарастает одышка, появляются симптомы хронического лёгочного сердца.
Появление гноя в бронхиальном секрете у взрослых нередко обусловлено формированием вторичных бронхоэктазий на фоне хронической бронхолёгочной патологии. Самой часто встречающейся причиной таких осложнений является ХОБЛ. Заболевание характеризуется медленно нарастающей одышкой, кашлем. При обострении отходит гнойная мокрота, присутствуют признаки интоксикации. Бронхоэктазы утяжеляют течение данной патологии и ухудшают прогноз.
Возможно, здесь скрыты шокирующие фото медицинских операций, на которых видна кровь и кишки
Вам исполнилось 18 лет?
Абсцесс лёгкого
В большом количестве гнойная мокрота при кашле отделяется при деструктивных заболеваниях лёгочной паренхимы. Абсцесс лёгкого чаще наблюдается у пациентов со сниженным иммунитетом, у лиц, страдающих алкогольной или наркотической зависимостью, а также при аспирации секрета ротовой полости и рвотных масс. В результате деятельности анаэробных бактерий или микробных ассоциаций происходит локальное гнойное расплавление лёгочной ткани.
В результате деятельности анаэробных бактерий или микробных ассоциаций происходит локальное гнойное расплавление лёгочной ткани.
Абсцесс чаще локализуется в верхней доле правого лёгкого. На первом этапе развития болезни кашель малопродуктивный, отходит вязкая слизь. Присутствуют боли на поражённой стороне груди, фебрильная и гипертермическая лихорадка, выраженная слабость. При хорошем дренировании абсцесса в бронх отделяемое становится обильным и нередко – зловонным. Гнойная зелёная мокрота отходит «полным ртом», после чего самочувствие улучшается.
Заболевание приобретает хроническое течение при плохом дренировании очага абсцедирования, неадекватной антибактериальной терапии, нарушениях функций иммунной системы пациента. В период ремиссии откашливается слизисто-гнойная мокрота, обострение сопровождается увеличением объёма патологического секрета. Отделяемое приобретает зелёный оттенок, появляется гнилостный запах.
Гангрена лёгкого
Распространённая гнойная деструкция захватывает долю или лёгкое целиком.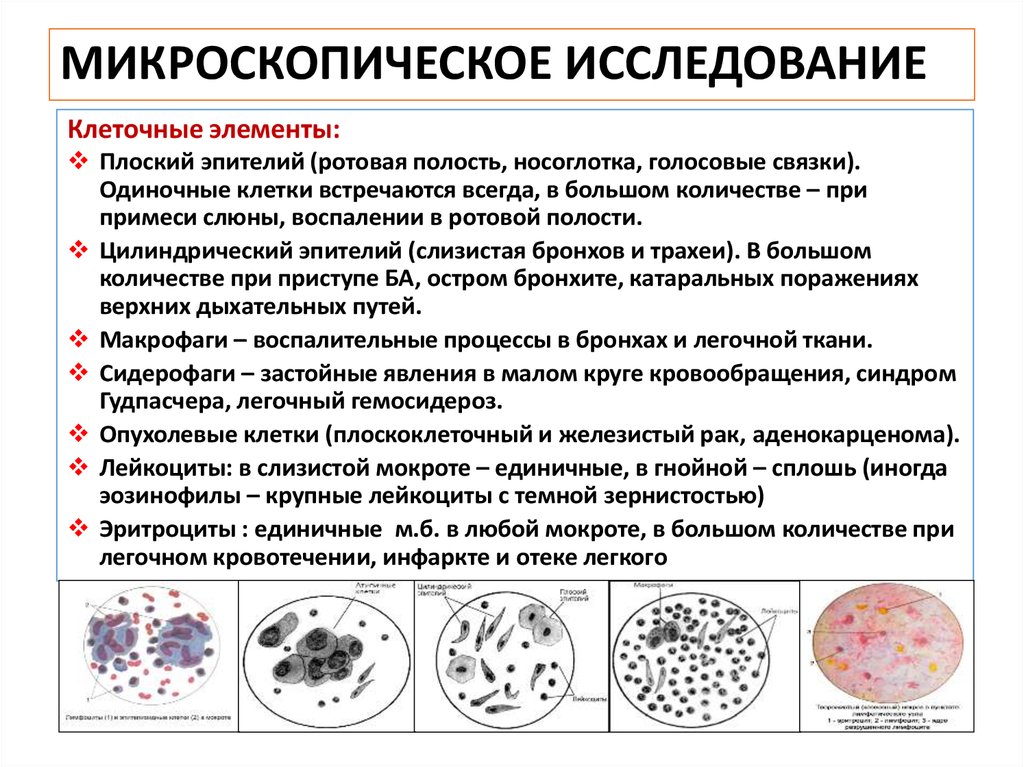 Развивается у иммунокомпроментированных лиц, людей с алкоголизмом, наркоманией. Протекает крайне тяжело с высокой летальностью. Интоксикация резко выражена. Для гангрены лёгкого характерна постоянная изнуряющая лихорадка или гектический тип подъёма температуры. Периоды кажущегося улучшения сменяются резким ухудшением, свидетельствующим о распространении некроза.
Развивается у иммунокомпроментированных лиц, людей с алкоголизмом, наркоманией. Протекает крайне тяжело с высокой летальностью. Интоксикация резко выражена. Для гангрены лёгкого характерна постоянная изнуряющая лихорадка или гектический тип подъёма температуры. Периоды кажущегося улучшения сменяются резким ухудшением, свидетельствующим о распространении некроза.
Мокрота гнойная, отличается выраженным зловонием. После приступа мучительного кашля отхаркивается обильное буро-зелёное или грязно-серое отделяемое. Его объём может составлять 1000 и более мл. При присоединении паренхиматозного кровотечения мокрота отходит в виде слизи малинового цвета. Гнойная полужидкая масса, выделенная больными абсцессом или гангреной лёгких, при отстаивании образует 3 слоя.
Бронхолёгочная карцинома
У больных, страдающих раком легких и бронхов, гнойная мокрота откашливается в фазу распада опухоли. Данный процесс наблюдается в терминальной стадии болезни, либо на фоне облучения или химиотерапии.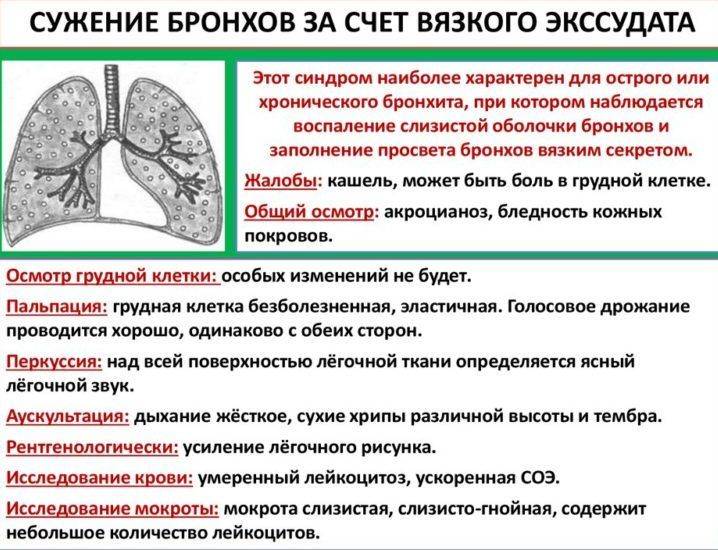 Обильное выделение гноя с неприятным запахом сопровождается резким утяжелением состояния пациента, обусловленным выбросом токсических продуктов распада в организм.
Обильное выделение гноя с неприятным запахом сопровождается резким утяжелением состояния пациента, обусловленным выбросом токсических продуктов распада в организм.
Прочие причины
Нагноение секретируемой бронхиальными железами слизи возможно при наличии в лёгких дренируемого бронхом полостного образования любой этиологии в результате инфицирования бактериальной микрофлорой. Гнойная мокрота обильно отделяется при прорыве эмпиемы плевры в дыхательные пути. К прочим причинам откашливания такого патологического секрета относятся:
- Специфические инфекции: фиброзно-кавернозный туберкулёз.
- Лёгочные микозы: актиномикоз.
- Нагноившиеся кисты.
Диагностика
Диагностический поиск причин отхаркивания гноя или зловонной слизи с большим количеством жёлто-зелёных включений осуществляют врачи-пульмонологи. При сборе анамнеза уточняются давность заболевания, проведённое лечение. При осмотре выявляются признаки острой или хронической дыхательной недостаточности. Окончательно установить, почему у пациента откашливается гнойная мокрота, можно с помощью следующих диагностических мероприятий:
При осмотре выявляются признаки острой или хронической дыхательной недостаточности. Окончательно установить, почему у пациента откашливается гнойная мокрота, можно с помощью следующих диагностических мероприятий:
- Физикальное исследование. Перкуторно определяется притупление звука в проекции уплотнения лёгочной ткани. Аускультативно при бронхите на фоне жёсткого дыхания выслушиваются сухие свистящие и жужжащие хрипы. При наличии гангрены или абсцесса дыхание в зоне инфильтрации становится бронхиальным, выявляются влажные крепитирующие, средне- и мелкопузырчатые хрипы.
- Визуализационные методики. На обзорной рентгенограмме грудной клетки обнаруживаются зоны инфильтрации с признаками деструкции, толстостенные дренированные абсцессы с горизонтальным уровнем жидкости, распадающиеся опухоли. С помощью бронхографии, КТ, МРТ органов дыхания визуализируются бронхоэктазии.
- Эндоскопические методы. Фибробронхоскопия в ряде случаев является лечебно-диагностической манипуляцией.
 Данный метод позволяет выявить признаки гнойного бронхита, получить бронхиальный лаваж для дальнейших исследований. При необходимости выполняется биопсия подозрительного участка. С помощью бронхоскопии осуществляется санация трахеобронхиального дерева.
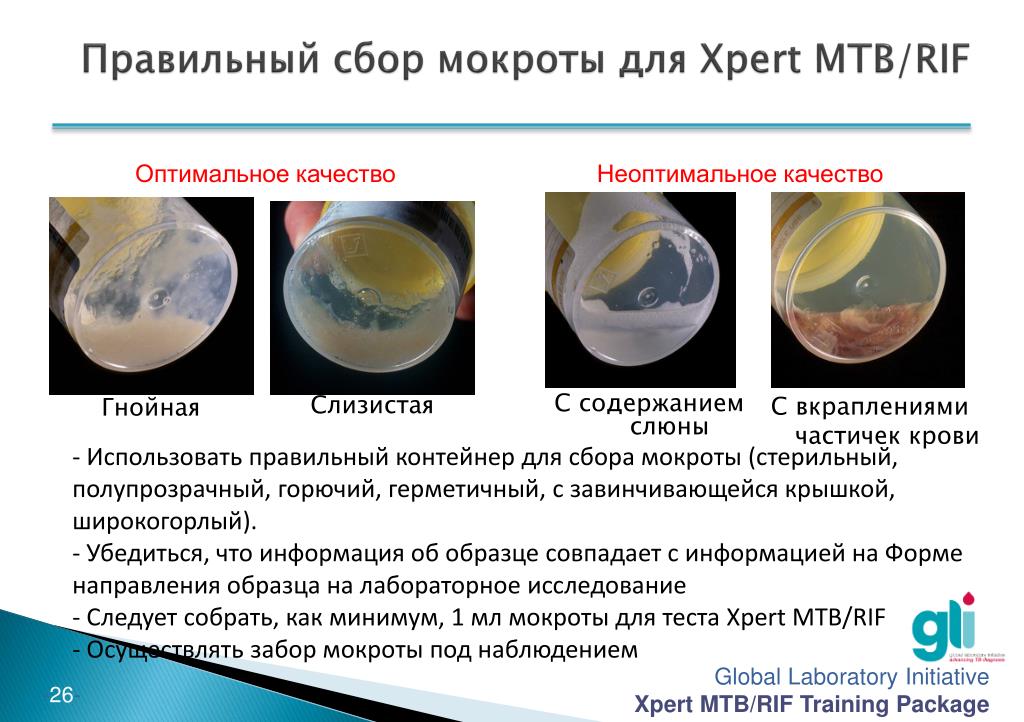
Данный метод позволяет выявить признаки гнойного бронхита, получить бронхиальный лаваж для дальнейших исследований. При необходимости выполняется биопсия подозрительного участка. С помощью бронхоскопии осуществляется санация трахеобронхиального дерева. - Лабораторные исследования. Нагноительный процесс сопровождается резко выраженными характерными для воспаления изменениями со стороны периферической крови. Гнойная мокрота, отстоявшись, расслаивается с образованием 2 или 3 слоёв. Микроскопически в ней выявляется значительное количество лейкоцитов, патологические включения. Пробки Дитриха определяются при БЭБ, атипичные клетки – при опухолях, эластические волокна характерны для абсцесса и гангрены.
Лечение
Помощь до постановки диагноза
Гнойная мокрота чаще всего является признаком серьёзного, нередко жизнеугрожающего заболевания и требует безотлагательного лечения в медицинском учреждении. При сочетание данного симптома с затруднением дыхания, выраженной интоксикацией и другими тяжёлыми проявлениями болезни показано экстренное обращение за медицинской помощью. При сопутствующей лихорадке до врачебного осмотра можно принять жаропонижающий препарат.
При сочетание данного симптома с затруднением дыхания, выраженной интоксикацией и другими тяжёлыми проявлениями болезни показано экстренное обращение за медицинской помощью. При сопутствующей лихорадке до врачебного осмотра можно принять жаропонижающий препарат.
Консервативная терапия
Методы лечения кашля с гнойной мокротой зависят от характера основного заболевания. Однако, учитывая несомненное участие бактериальной микрофлоры в образовании гноя, всем пациентам назначается этиотропная терапия. При необходимости выполняются бронхосанации, больной обучается методу постурального дренажа. Пациентам с тяжёлой дыхательной недостаточностью осуществляется респираторная поддержка. Ниже приведены основные группы назначаемых фармакологических препаратов:
- Антибиотики. Антибактериальные средства применяются с учётом чувствительности к ним микрофлоры. До получения результата теста препараты назначаются эмпирически. Предпочтение отдаётся антибиотикам широкого спектра действия цефалоспоринового ряда, респираторным фторхинолонам.
 Абсцесс, гангрену лёгких лечат препаратами из групп карбапенемов, линкозамидов, трициклических гликопептидов.
Абсцесс, гангрену лёгких лечат препаратами из групп карбапенемов, линкозамидов, трициклических гликопептидов. - Отхаркивающие средства. Относятся к препаратам патогенетического действия. Отхаркивающие средства назначаются с целью улучшения реологических свойств мокроты. Они помогают дренировать полостное образование, обеспечивают выведение патологического секрета при гнойном бронхите, тем самым способствуя выздоровлению. Назначаются преимущественно муколитики и мукорегуляторы.
- Бронходилятаторы. Используются при сопутствующем бронхообструктивном синдроме у больных бронхитом, ХОБЛ, бронхоэктатической болезнью. Назначаются бета-адреномиметики и холинолитики как короткого, так и пролонгированного действия. Препараты могут применяться в форме дозированного аэрозоля и в растворе для небулайзерной терапии.
Тяжёлым больным с выраженной интоксикацией, синдромом опухолевого распада назначаются инфузии кристаллоидных растворов.
Хирургическое лечение
Показанием к оперативному вмешательству являются нагноившиеся полостные образования респираторных органов. Хирургическим путём можно лечить локализованные бронхоэктазы. Гангрена, абсцессы лёгких, особенно множественные, нагноившиеся кисты подлежат оперативному удалению. Объём вмешательства зависит от распространённости патологического процесса.
Гнойная мокрота — причины, диагностика и лечение
Гнойная мокрота – это патологическое отделяемое бронхов и трахеи содержащее большое количество лейкоцитов, окрашенное в жёлтые, жёлто-зелёные или зелёные цвета. Данный симптом сопровождает тяжёлое воспаление бронхиальной стенки, наблюдается при нагноительных и неопластических процессах лёгочной паренхимы и плевры.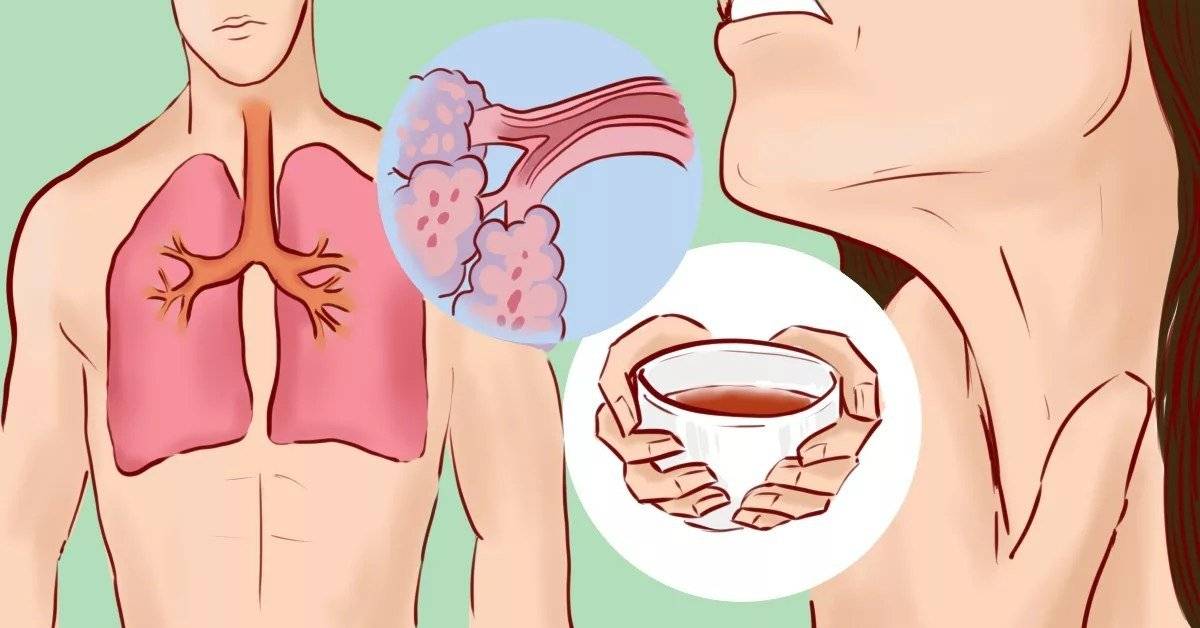 Для установления причины выделения при кашле гнойной мокроты применяются визуализационные и эндоскопические методы диагностики, а также лабораторные исследования. Выбор тактики лечения зависит от основного заболевания.
Для установления причины выделения при кашле гнойной мокроты применяются визуализационные и эндоскопические методы диагностики, а также лабораторные исследования. Выбор тактики лечения зависит от основного заболевания.
Причины гнойной мокроты
Гнойный бронхит
Отхождение секрета с примесью гноя нередко наблюдается при инфекционном поражении слизистых оболочек трахеобронхиального дерева. Гнойная мокрота у больного острым бронхитом свидетельствует о присоединении бактериальной микрофлоры. Заболевание приобретает затяжное течение. Сухой или малопродуктивный кашель с небольшим количеством вязкой слизи сменяется влажным. Мокрота становится полужидкой.
В слизи, отделяемой при гнойном бронхите, появляются гнойные комочки, либо мокрота полностью окрашивается в зелёный цвет. Кашель обычно сопровождается интоксикационным и бронхообструктивным синдромами. У пациентов с хроническим бронхитом гнойная мокрота может откашливаться ежедневно, в период обострения болезни увеличивается количество отделяемого.
Бронхоэктазы
Частой причиной выделения с кашлем гнойного секрета является наличие патологических сегментарных расширений бронхов – бронхоэктазий. Такие образования могут быть врождёнными или развиваться на фоне пороков органов дыхания. В бронхоэктазах слизь застаивается. Мокрота инфицируется и становится гнойной. Формируется бронхоэктатическая болезнь, которая обычно манифестирует в детском возрасте.
Заболевание проявляется постоянным кашлем в утренние часы. Мокрота обычно гнойная, откашливается обильно. Во время обострения объём отделяемого увеличивается и нередко достигает 400 мл, повышается температура тела, появляются общая слабость, снижается аппетит. Бронхоэктатическая болезнь часто осложняется кровохарканьем. По мере прогрессирования патологии нарастает одышка, появляются симптомы хронического лёгочного сердца.
Появление гноя в бронхиальном секрете у взрослых нередко обусловлено формированием вторичных бронхоэктазий на фоне хронической бронхолёгочной патологии. Самой часто встречающейся причиной таких осложнений является ХОБЛ. Заболевание характеризуется медленно нарастающей одышкой, кашлем. При обострении отходит гнойная мокрота, присутствуют признаки интоксикации. Бронхоэктазы утяжеляют течение данной патологии и ухудшают прогноз.
Самой часто встречающейся причиной таких осложнений является ХОБЛ. Заболевание характеризуется медленно нарастающей одышкой, кашлем. При обострении отходит гнойная мокрота, присутствуют признаки интоксикации. Бронхоэктазы утяжеляют течение данной патологии и ухудшают прогноз.
Возможно, здесь скрыты шокирующие фото медицинских операций, на которых видна кровь и кишки
Вам исполнилось 18 лет?
Абсцесс лёгкого
В большом количестве гнойная мокрота при кашле отделяется при деструктивных заболеваниях лёгочной паренхимы. Абсцесс лёгкого чаще наблюдается у пациентов со сниженным иммунитетом, у лиц, страдающих алкогольной или наркотической зависимостью, а также при аспирации секрета ротовой полости и рвотных масс. В результате деятельности анаэробных бактерий или микробных ассоциаций происходит локальное гнойное расплавление лёгочной ткани.
Абсцесс чаще локализуется в верхней доле правого лёгкого. На первом этапе развития болезни кашель малопродуктивный, отходит вязкая слизь.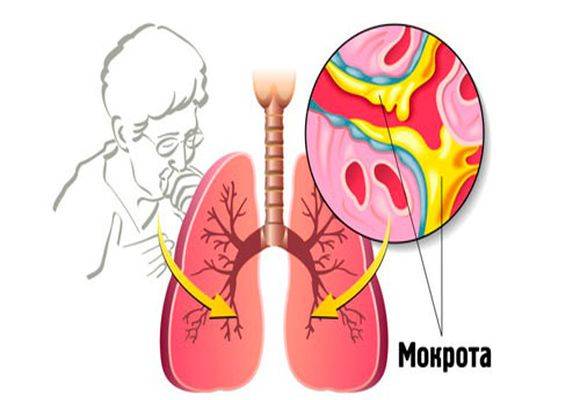 Присутствуют боли на поражённой стороне груди, фебрильная и гипертермическая лихорадка, выраженная слабость. При хорошем дренировании абсцесса в бронх отделяемое становится обильным и нередко – зловонным. Гнойная зелёная мокрота отходит «полным ртом», после чего самочувствие улучшается.
Присутствуют боли на поражённой стороне груди, фебрильная и гипертермическая лихорадка, выраженная слабость. При хорошем дренировании абсцесса в бронх отделяемое становится обильным и нередко – зловонным. Гнойная зелёная мокрота отходит «полным ртом», после чего самочувствие улучшается.
Заболевание приобретает хроническое течение при плохом дренировании очага абсцедирования, неадекватной антибактериальной терапии, нарушениях функций иммунной системы пациента. В период ремиссии откашливается слизисто-гнойная мокрота, обострение сопровождается увеличением объёма патологического секрета. Отделяемое приобретает зелёный оттенок, появляется гнилостный запах.
Гангрена лёгкого
Распространённая гнойная деструкция захватывает долю или лёгкое целиком. Развивается у иммунокомпроментированных лиц, людей с алкоголизмом, наркоманией. Протекает крайне тяжело с высокой летальностью. Интоксикация резко выражена. Для гангрены лёгкого характерна постоянная изнуряющая лихорадка или гектический тип подъёма температуры. Периоды кажущегося улучшения сменяются резким ухудшением, свидетельствующим о распространении некроза.
Периоды кажущегося улучшения сменяются резким ухудшением, свидетельствующим о распространении некроза.
Мокрота гнойная, отличается выраженным зловонием. После приступа мучительного кашля отхаркивается обильное буро-зелёное или грязно-серое отделяемое. Его объём может составлять 1000 и более мл. При присоединении паренхиматозного кровотечения мокрота отходит в виде слизи малинового цвета. Гнойная полужидкая масса, выделенная больными абсцессом или гангреной лёгких, при отстаивании образует 3 слоя.
Бронхолёгочная карцинома
У больных, страдающих раком легких и бронхов, гнойная мокрота откашливается в фазу распада опухоли. Данный процесс наблюдается в терминальной стадии болезни, либо на фоне облучения или химиотерапии. Обильное выделение гноя с неприятным запахом сопровождается резким утяжелением состояния пациента, обусловленным выбросом токсических продуктов распада в организм.
Прочие причины
Нагноение секретируемой бронхиальными железами слизи возможно при наличии в лёгких дренируемого бронхом полостного образования любой этиологии в результате инфицирования бактериальной микрофлорой. Гнойная мокрота обильно отделяется при прорыве эмпиемы плевры в дыхательные пути. К прочим причинам откашливания такого патологического секрета относятся:
Гнойная мокрота обильно отделяется при прорыве эмпиемы плевры в дыхательные пути. К прочим причинам откашливания такого патологического секрета относятся:
- Специфические инфекции: фиброзно-кавернозный туберкулёз.
- Лёгочные микозы: актиномикоз.
- Нагноившиеся кисты.
Диагностика
Диагностический поиск причин отхаркивания гноя или зловонной слизи с большим количеством жёлто-зелёных включений осуществляют врачи-пульмонологи. При сборе анамнеза уточняются давность заболевания, проведённое лечение. При осмотре выявляются признаки острой или хронической дыхательной недостаточности. Окончательно установить, почему у пациента откашливается гнойная мокрота, можно с помощью следующих диагностических мероприятий:
- Физикальное исследование. Перкуторно определяется притупление звука в проекции уплотнения лёгочной ткани. Аускультативно при бронхите на фоне жёсткого дыхания выслушиваются сухие свистящие и жужжащие хрипы.
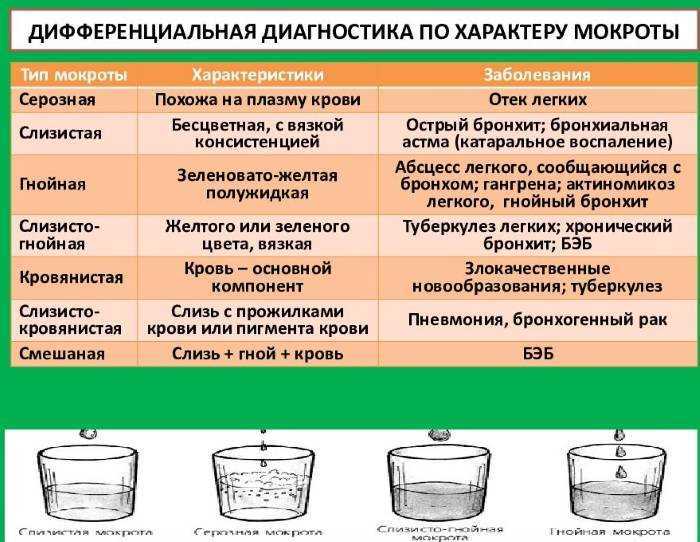 При наличии гангрены или абсцесса дыхание в зоне инфильтрации становится бронхиальным, выявляются влажные крепитирующие, средне- и мелкопузырчатые хрипы.
При наличии гангрены или абсцесса дыхание в зоне инфильтрации становится бронхиальным, выявляются влажные крепитирующие, средне- и мелкопузырчатые хрипы. - Визуализационные методики.
- Эндоскопические методы. Фибробронхоскопия в ряде случаев является лечебно-диагностической манипуляцией. Данный метод позволяет выявить признаки гнойного бронхита, получить бронхиальный лаваж для дальнейших исследований. При необходимости выполняется биопсия подозрительного участка. С помощью бронхоскопии осуществляется санация трахеобронхиального дерева.
- Лабораторные исследования. Нагноительный процесс сопровождается резко выраженными характерными для воспаления изменениями со стороны периферической крови.
 Гнойная мокрота, отстоявшись, расслаивается с образованием 2 или 3 слоёв. Микроскопически в ней выявляется значительное количество лейкоцитов, патологические включения. Пробки Дитриха определяются при БЭБ, атипичные клетки – при опухолях, эластические волокна характерны для абсцесса и гангрены.
Гнойная мокрота, отстоявшись, расслаивается с образованием 2 или 3 слоёв. Микроскопически в ней выявляется значительное количество лейкоцитов, патологические включения. Пробки Дитриха определяются при БЭБ, атипичные клетки – при опухолях, эластические волокна характерны для абсцесса и гангрены.
Лечение
Помощь до постановки диагноза
Гнойная мокрота чаще всего является признаком серьёзного, нередко жизнеугрожающего заболевания и требует безотлагательного лечения в медицинском учреждении. При сочетание данного симптома с затруднением дыхания, выраженной интоксикацией и другими тяжёлыми проявлениями болезни показано экстренное обращение за медицинской помощью. При сопутствующей лихорадке до врачебного осмотра можно принять жаропонижающий препарат.
Консервативная терапия
Методы лечения кашля с гнойной мокротой зависят от характера основного заболевания. Однако, учитывая несомненное участие бактериальной микрофлоры в образовании гноя, всем пациентам назначается этиотропная терапия. При необходимости выполняются бронхосанации, больной обучается методу постурального дренажа. Пациентам с тяжёлой дыхательной недостаточностью осуществляется респираторная поддержка. Ниже приведены основные группы назначаемых фармакологических препаратов:
При необходимости выполняются бронхосанации, больной обучается методу постурального дренажа. Пациентам с тяжёлой дыхательной недостаточностью осуществляется респираторная поддержка. Ниже приведены основные группы назначаемых фармакологических препаратов:
- Антибиотики. Антибактериальные средства применяются с учётом чувствительности к ним микрофлоры. До получения результата теста препараты назначаются эмпирически. Предпочтение отдаётся антибиотикам широкого спектра действия цефалоспоринового ряда, респираторным фторхинолонам. Абсцесс, гангрену лёгких лечат препаратами из групп карбапенемов, линкозамидов, трициклических гликопептидов.
- Отхаркивающие средства. Относятся к препаратам патогенетического действия. Отхаркивающие средства назначаются с целью улучшения реологических свойств мокроты. Они помогают дренировать полостное образование, обеспечивают выведение патологического секрета при гнойном бронхите, тем самым способствуя выздоровлению.
 Назначаются преимущественно муколитики и мукорегуляторы.
Назначаются преимущественно муколитики и мукорегуляторы. - Бронходилятаторы. Используются при сопутствующем бронхообструктивном синдроме у больных бронхитом, ХОБЛ, бронхоэктатической болезнью. Назначаются бета-адреномиметики и холинолитики как короткого, так и пролонгированного действия. Препараты могут применяться в форме дозированного аэрозоля и в растворе для небулайзерной терапии.
Тяжёлым больным с выраженной интоксикацией, синдромом опухолевого распада назначаются инфузии кристаллоидных растворов. При необходимости применяются глюкокортикостероидные гормоны, противотуберкулёзные препараты. Для купирования температурной реакции используются нестероидные противовоспалительные средства. Онкологическим пациентам обеспечивается адекватное обезболивание.
Хирургическое лечение
Показанием к оперативному вмешательству являются нагноившиеся полостные образования респираторных органов. Хирургическим путём можно лечить локализованные бронхоэктазы. Гангрена, абсцессы лёгких, особенно множественные, нагноившиеся кисты подлежат оперативному удалению. Объём вмешательства зависит от распространённости патологического процесса.
Хирургическим путём можно лечить локализованные бронхоэктазы. Гангрена, абсцессы лёгких, особенно множественные, нагноившиеся кисты подлежат оперативному удалению. Объём вмешательства зависит от распространённости патологического процесса.
Применение антибиотиков на фоне гнойного нагноения мокроты у госпитализированных пациентов с обострениями ХОБЛ
. 2012 Декабрь; 40 (6): 1344-53.
дои: 10.1183/0
36.00150211. Epub 2012 20 апр.Нестор Солер 1
принадлежность
- 1 Клиника Институт грудной клетки, Больница Клиника Барселоны, Институт биомедицинских исследований Август Пи и Суньер, Университет Барселоны, Ciber de Enfermedades Respiratorias, Барселона, Испания.

- PMID: 22523352
- DOI: 10.1183/036.00150211
Бесплатная статья
Нестор Солер и др. Эур Респир Дж. 2012 Декабрь
Бесплатная статья
. 2012 Декабрь; 40 (6): 1344-53.
дои: 10.1183/0
36.00150211. Epub 2012 20 апр.Авторы
Нестор Солер 1 , Мариано Эсператти, Сантьяго Эвиг, Артуро Уэрта, Карлос Агусти, Антони Торрес
принадлежность
- 1 Клиника Институт грудной клетки, Больница Клиника Барселоны, Институт биомедицинских исследований Август Пи и Суньер, Университет Барселоны, Ciber de Enfermedades Respiratorias, Барселона, Испания.
- PMID: 22523352
- DOI: 10.1183/036.00150211
Абстрактный
У больных с острыми обострениями хронической обструктивной болезни легких (ХОБЛ), нуждающихся в госпитализации, гнойность мокроты связана с бактериями в нижних дыхательных путях. Мы провели проспективное нерандомизированное пилотное интервенционное исследование, в котором применялась стратегия лечения антибиотиками, направленная на выявление гноя мокроты, и изучалась взаимосвязь между гноем мокроты и биомаркерами. У госпитализированных больных с обострением ХОБЛ антибиотики назначались только при наличии гнойной мокроты. Первичной конечной точкой была частота терапевтической неудачи во время госпитализации. Вторичными конечными точками были параметры, отражающие краткосрочные и долгосрочные результаты. В исследование включено 73 пациента, из них 34 с негнойной мокротой. Никаких различий не наблюдалось по критериям терапевтической неудачи (9% негнойных по сравнению с 10% гнойных (р=0,51)). Уровень сывороточного С-реактивного белка (СРБ) был значительно повышен в группе с гнойным течением при поступлении (11,6 против 5,3, р=0,006) и на 3-й день (2,7 против 1,2, р=0,01). Прокальцитонин сыворотки (ПКТ) был одинаковым между группами. Различий в краткосрочных результатах обнаружено не было. Частота обострений на 180-й день была выше в гнойной группе. Эти результаты подтверждают гипотезу о проведении рандомизированного исследования с использованием стратегии лечения антибиотиками с учетом гноя мокроты у пациентов с острыми обострениями ХОБЛ. CRP, но не PCT, может быть полезным параметром для повышения уверенности в отсутствии бактериальной бронхиальной инфекции.
В исследование включено 73 пациента, из них 34 с негнойной мокротой. Никаких различий не наблюдалось по критериям терапевтической неудачи (9% негнойных по сравнению с 10% гнойных (р=0,51)). Уровень сывороточного С-реактивного белка (СРБ) был значительно повышен в группе с гнойным течением при поступлении (11,6 против 5,3, р=0,006) и на 3-й день (2,7 против 1,2, р=0,01). Прокальцитонин сыворотки (ПКТ) был одинаковым между группами. Различий в краткосрочных результатах обнаружено не было. Частота обострений на 180-й день была выше в гнойной группе. Эти результаты подтверждают гипотезу о проведении рандомизированного исследования с использованием стратегии лечения антибиотиками с учетом гноя мокроты у пациентов с острыми обострениями ХОБЛ. CRP, но не PCT, может быть полезным параметром для повышения уверенности в отсутствии бактериальной бронхиальной инфекции.
Похожие статьи
Бронхоскопическое обоснование значения гнойной мокроты при тяжелых обострениях хронической обструктивной болезни легких.

Солер Н., Агусти С., Ангрилл Дж., Пуч Де ла Беллакаса Дж., Торрес А. Солер Н. и соавт. грудная клетка. 2007 Январь; 62 (1): 29-35. doi: 10.1136/thx.2005.056374. Epub 2006 23 августа. грудная клетка. 2007. PMID: 16928715 Бесплатная статья ЧВК.
[Не все обострения хронической обструктивной болезни легких следует лечить антибиотиками].
Нильсен СК, Ланге П. Нильсен С.К. и др. Угескр Лаегер. 10 апреля 2017 г.; 179(15):V01170003. Угескр Лаегер. 2017. PMID: 29332624 Обзор. датский.
Антибиотикотерапия обострений ХОБЛ: рандомизированное контролируемое исследование, сравнивающее прокальцитонин-контроль со стандартной терапией.
Штольц Д., Крист-Крайн М., Бингиссер Р.
 , Леуппи Дж., Мидингер Д., Мюллер С., Хубер П., Мюллер Б., Тамм М.
Штольц Д. и соавт.
Грудь. 2007 Январь; 131(1):9-19. doi: 10.1378/сундук.06-1500.
Грудь. 2007.
PMID: 17218551
Клиническое испытание.
, Леуппи Дж., Мидингер Д., Мюллер С., Хубер П., Мюллер Б., Тамм М.
Штольц Д. и соавт.
Грудь. 2007 Январь; 131(1):9-19. doi: 10.1378/сундук.06-1500.
Грудь. 2007.
PMID: 17218551
Клиническое испытание.Лечение антибиотиками тяжелых обострений хронической обструктивной болезни легких прокальцитонином: рандомизированное исследование не меньшей эффективности.
Вердури А., Луппи Ф., Д’Амико Р., Бальдуцци С., Вичини Р., Ливерани А., Руджери В., Плебани М., Барбаро М.П., Спаневелло А., Каноника Г.В., Папи А., Фаббри Л.М., Беге Б.; Исследовательская группа FARM58J2XH. Вердури А. и др. ПЛОС Один. 11 марта 2015 г .; 10 (3): e0118241. doi: 10.1371/journal.pone.0118241. Электронная коллекция 2015. ПЛОС Один. 2015. PMID: 25760346 Бесплатная статья ЧВК. Клиническое испытание.
ОТМЕНЕНО: Антибиотики для лечения обострений хронической обструктивной болезни легких.

Рам Ф.С., Родригес-Ройзен Р., Гранадос-Наваррете А., Гарсия-Аймерих Дж., Барнс Северная Каролина. Рам Ф.С. и др. Cochrane Database Syst Rev. 2011 19 января; (1): CD004403. doi: 10.1002/14651858.CD004403.pub3. Кокрановская система баз данных, ред. 2011 г. PMID: 21249661 Обзор.
Посмотреть все похожие статьи
Цитируется
Воспалительные биомаркеры являются неточными индикаторами бактериальной инфекции при поступлении у пациентов с острым обострением хронической обструктивной болезни легких — систематический обзор и метаанализ сети диагностической точности.
Пазмани П., Соос А., Хеги П., Дохос Д., Кисс С., Сакач З., Парницкий А., Гарами А., Петерфи З., Молнар З. Пазмани П. и др. Front Med (Лозанна). 2021 18 ноября; 8:639794. doi: 10.3389/fmed.2021.639794.
 Электронная коллекция 2021.
Front Med (Лозанна). 2021.
PMID: 34869399
Бесплатная статья ЧВК.
Электронная коллекция 2021.
Front Med (Лозанна). 2021.
PMID: 34869399
Бесплатная статья ЧВК.Обоснование и дизайн REGULATE: протокол обсервационного исследования взаимосвязи между метаболомом плазмы и эффективностью системных глюкокортикоидов при остром обострении хронической обструктивной болезни легких.
Li QY, An ZY, Pan ZH, Qi RY. Ли Кью и др. BMC Пульм Мед. 2021 28 июля; 21 (1): 250. doi: 10.1186/s12890-021-01614-3. BMC Пульм Мед. 2021. PMID: 34320980 Бесплатная статья ЧВК.
Прокальцитонин для назначения антибиотиков при обострениях хронической обструктивной болезни легких: систематический обзор, метаанализ и клиническая перспектива.
Чен К., Плезантс К.А., Плезантс Р.А., Бейко Т., Уошберн Р.
 Г., Ю З., Чжай С., Драммонд М.Б.
Чен К. и др.
Пульм Тер. 2020 дек;6(2):201-214. doi: 10.1007/s41030-020-00123-8. Epub 2020 16 июля.
Пульм Тер. 2020.
PMID: 32676981
Бесплатная статья ЧВК.
Обзор.
Г., Ю З., Чжай С., Драммонд М.Б.
Чен К. и др.
Пульм Тер. 2020 дек;6(2):201-214. doi: 10.1007/s41030-020-00123-8. Epub 2020 16 июля.
Пульм Тер. 2020.
PMID: 32676981
Бесплатная статья ЧВК.
Обзор.Состав микробного сообщества, связанного с гноем мокроты, у взрослых с бронхоэктазами.
Guan WJ, Huang Y, Chen CL, Yuan JJ, Li HM, Gao YH, Chen RC, Zhong NS. Гуан В.Дж. и соавт. Дж. Торак Дис. 2018 сен;10(9):5508-5514. doi: 10.21037/jtd.2018.08.30. Дж. Торак Дис. 2018. PMID: 30416800 Бесплатная статья ЧВК. Аннотация недоступна.
Интегральный подход к лечению острого обострения хронической обструктивной болезни легких.
Гонсалес Дель Кастильо Х., Кандель Ф.Х., де ла Фуэнте Х., Гордо Ф.
 , Мартин-Санчес Ф.Х., Менендес Р., Мухаль А., Барберан Х.
Гонсалес Дель Кастильо Х. и др.
Преподобный Эсп Кимиотер. 2018 окт; 31 (5): 461-484. Epub 2018 4 октября.
Преподобный Эсп Кимиотер. 2018.
PMID: 30284414
Бесплатная статья ЧВК.
Испанский.
, Мартин-Санчес Ф.Х., Менендес Р., Мухаль А., Барберан Х.
Гонсалес Дель Кастильо Х. и др.
Преподобный Эсп Кимиотер. 2018 окт; 31 (5): 461-484. Epub 2018 4 октября.
Преподобный Эсп Кимиотер. 2018.
PMID: 30284414
Бесплатная статья ЧВК.
Испанский.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
- .
- препараты, которые помогают изменить белок, вызывающий сгущение слизи
- механическое удаление мокроты
- респираторная поддержка опасны для жизни у людей с муковисцидозом.
Инфекции дыхательных путей
Мокрота, цвет которой отличается от слюны, может быть признаком инфекции нижних дыхательных путей (ИДП), поражающей легкие.
 Примеры включают бактериальную или вирусную пневмонию и бронхит.
Примеры включают бактериальную или вирусную пневмонию и бронхит.При бактериальных ИРТ мокрота также может иметь густую консистенцию и неприятный запах.
На ранних стадиях ИРТ мокрота может быть темно-зеленой или желтой. По мере отступления инфекции цвет становится светлее. Именно присутствие фермента, называемого миелопероксидазой, придает мокроте зеленый цвет во время инфекции.
Вот несколько примеров ИРТ, которые могут повлиять на выделение мокроты.
COVID-19
У некоторых людей с COVID-19 бывает сухой кашель, но около 30% имеют кашель с выделением мокроты. Это может усугубить проблемы с дыханием.
Одно исследование предполагает, что у людей с проблемами дыхания на ранних стадиях заболевания симптомы могут быть более серьезными, а исход может быть хуже, чем у тех, кто впервые замечает лихорадку, боль и диарею.
Другие симптомы COVID-19 включают:
- потерю обоняния или вкуса
- заложенность носа или насморк
- усталость
- головную боль
- боль в горле 906 1901
- тошноту, рвоту или и то, и другое Варианты лечения включают:
- изоляция
- отдых дома
- использование безрецептурных (OTC) обезболивающих
Врач может прописать противовирусные препараты, если у человека высокий риск тяжелой инфекции из-за другого состояния здоровья.

Человек нуждается в неотложной медицинской помощи, если у него есть:
- затрудненное дыхание
- постоянное давление или боль в груди
- спутанность сознания
- трудности с пробуждением или бодрствованием
- бледные или синие ногтевые ложа или губы, что указывает на низкий уровень кислорода У больного гриппом может быть зеленая или желтая мокрота.
Другие симптомы включают:
- A Fever
- Кашель
- боль в горле
- усталость
- Головная боль
- Общие боль и боли
- Диарреа и Vomiting, особенно у детей
- .0003
- отдыхать дома
- избегать других людей
- принимать безрецептурные обезболивающие
- принимать противовирусные препараты, если их прописал врач
Вакцины могут помочь предотвратить грипп.
Бронхит
Бронхит — это инфекция основных дыхательных путей легких: бронхов. Они воспаляются и производят дополнительную слизь.
 Человек может откашлять прозрачную, серую или зеленоватую мокроту.
Человек может откашлять прозрачную, серую или зеленоватую мокроту.Острый бронхит длится около 3 недель и обычно проходит без лечения. Лечение включает отдых, обильное питье и прием нестероидных противовоспалительных препаратов (НПВП) для облегчения боли.
Хронический бронхит длится не менее 3 месяцев и рецидивирует. Это симптом других заболеваний легких, включая эмфизему и ХОБЛ. Отказ от курения может помочь справиться с этим.
Если симптомы ухудшаются или не улучшаются, следует обратиться к врачу. Следующие группы имеют повышенный риск развития пневмонии:
- пожилые люди
- курильщики
- люди с ослабленной иммунной системой или другими заболеваниями
Пневмония
У больного пневмонией может быть сухой кашель или кашель с выделением густой мокроты желтого, зеленого, коричневого цвета или с примесью крови.
Это вирусная или бактериальная инфекция, которая приводит к отеку легочной ткани.

Другие общие симптомы включают:
- затрудненное дыхание
- боль в груди
- учащенное сердцебиение
- лихорадка и озноб
- общее недомогание
- плохой аппетит
Если кто-то считает, что у него пневмония, ему следует обратиться к врачу. Любой, кто не может дышать или кашляет кровью, должен обратиться за неотложной помощью.
Варианты лечения включают отдых, обильное питье и прием антибиотиков, если инфекция носит бактериальный характер. Некоторым людям может потребоваться провести некоторое время в больнице.
Туберкулез
Туберкулез (ТБ) – это бактериальная инфекция. Обычно он поражает легкие, но может возникать и в других частях тела, например в желудке.
Больной туберкулезом легких может отхаркивать кровь или мокроту с прожилками крови.
Другие симптомы включают:
- сильный кашель, продолжающийся 3 недели и более
- боль в груди
- слабость и утомляемость
- плохой аппетит и потеря веса
- лихорадка и озноб курс антибиотиков в течение нескольких месяцев, но некоторые виды туберкулеза становятся устойчивыми к антибиотикам.
Человеку следует обратиться к врачу, если он подозревает, что у него может быть:
- астма
- туберкулез
- бронхит
- пневмония
Лучше обратиться к врачу, если у человека:
- сильный кашель 9002 или не проходит
- следы крови в мокроте
- опасения по поводу каких-либо симптомов
Любой человек со следующими симптомами должен обратиться за неотложной медицинской помощью:
- затрудненное дыхание
- боль в груди
- учащенное сердцебиение
- кашель с кровью
- спутанность сознания
- высокая температура
Если у человека есть признаки COVID-19, ему следует оставаться дома и избегать контактов с другими людьми. Тем не менее, любой человек с сопутствующим заболеванием или ослабленной иммунной системой должен обратиться за медицинской помощью.
Те, у кого проблемы с дыханием, нуждаются в неотложной медицинской помощи.
Как остановить насморк?
Врач может порекомендовать провести культуральное исследование мокроты людям с изменениями в мокроте.

Это может помочь:
- определить причину изменений в мокроте
- контролировать эффективность лечения существующего состояния
- показать, ухудшается ли состояние
прополоскать рот водой, глубоко вдохнуть, а затем покашлять в контейнер.
Чтобы облегчить выделение мокроты, врач может:
- постучать по груди человека, чтобы отделить мокроту
- попросить человека вдохнуть соленый пар
- провести бронхоскоп — тонкую освещенную трубку с маленькой щеточкой на конце — через рот и в дыхательные пути, чтобы взять образец
Человеку может потребоваться воздержаться от еды или пить за 2 часа до теста.
Врач может также порекомендовать дополнительные анализы для выявления бактерий, которые могут быть причиной проблемы.
Вот несколько ответов на вопросы, которые люди часто задают о мокроте.
Является ли мокрота тем же, что и мокрота?
Мокрота — это другое название мокроты.
 Оба термина относятся к слизи, которую люди отхаркивают из легких. Ученые также могут называть это «поверхностной жидкостью дыхательных путей». Слизь присутствует и в других частях тела.
Оба термина относятся к слизи, которую люди отхаркивают из легких. Ученые также могут называть это «поверхностной жидкостью дыхательных путей». Слизь присутствует и в других частях тела.Что вызывает мокроту?
Организм вырабатывает слизь для защиты легких и удаления мусора. Иногда организм может выделять дополнительную слизь, например, в случае инфекции.
Люди с муковисцидозом имеют генетическую особенность, которая заставляет их организм вырабатывать дополнительную слизь. Кровь в слизи может быть результатом повреждения ткани дыхательных путей.
Что означают разные цвета?
Слизь обычно прозрачная, серая или белая. Зеленая или желтая слизь может быть признаком инфекции. Коричневая слизь может появиться у курящих людей и у людей с черным заболеванием легких, которое возникает в результате воздействия угольной пыли. Слизь, содержащая кровь, может быть розовой или красной.
Слизь — это важная жидкость, которая помогает защитить чувствительные ткани внутри организма.

вещества
Определение, цвета, причины и когда обратиться к врачу
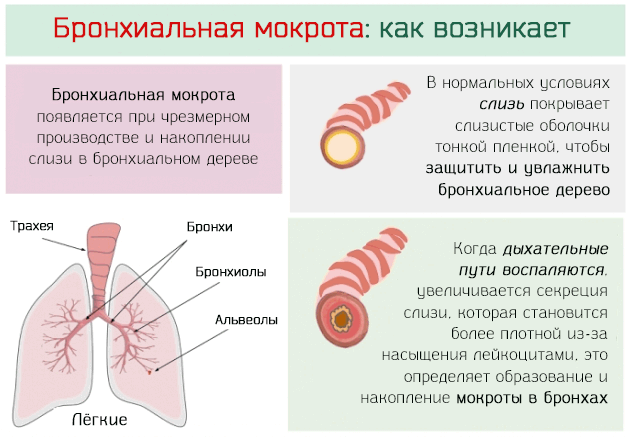
Организм вырабатывает слизь, также известную как мокрота или мокрота, для защиты чувствительных тканей дыхательных путей. Изменения цвета, густоты или количества мокроты могут указывать на проблемы со здоровьем.
Изменения цвета, густоты или количества мокроты могут указывать на проблемы со здоровьем.
Слизь состоит из муцинов и других белков. Организм вырабатывает слизь, чтобы тонкие, нежные ткани чувствительных областей, таких как дыхательные пути, оставались влажными.
Слизь выстилает и защищает чувствительные поверхности внутри тела, а также помогает улавливать и удалять мелкие частицы инородных тел, которые могут представлять угрозу.
Иногда в легких образуется слишком много слизи. Организм пытается избавиться от этого излишка, отхаркивая его в виде мокроты или мокроты.
Здесь вы узнаете, что могут означать изменения мокроты и что делать, если они произошли.
Различные цвета мокроты могут указывать на наличие у человека проблем со здоровьем и их характер. Вот некоторые из цветов, которые могут присутствовать.
| Цвет | Причина |
| прозрачный, белый или серый | обычно указывает на здоровые легкие, но большое количество мокроты может указывать на заболевание легких, аллергию или вирусную инфекцию |
| темно-желтый или зеленый инфекция, такая как пневмония или кистозный фиброз, наследственное состояние, которое включает избыточное накопление слизи | |
| коричневый | часто возникает у курящих людей и у людей с черным заболеванием легких, состояние, возникающее в результате воздействия угольной пыли |
| розовый | может указывать на отек легких (жидкость в легких) при застойной сердечной недостаточности ТЭЛА), который представляет собой сгусток крови в легком, требующий немедленной медицинской помощи |
Существует множество причин, по которым организм вырабатывает избыточное количество мокроты или мокрота необычного цвета или текстуры.
К ним относятся:
Курение
Курение увеличивает риск различных заболеваний, включая рак легких, хронический бронхит и хроническую обструктивную болезнь легких (ХОБЛ).
Одной из причин избыточного образования слизи может быть защита легких от повреждения частицами.
Тем не менее, одно более раннее исследование 2011 года показало, что курение может подавлять белок, известный как Bik, в легких курильщиков с хроническим бронхитом. Обычно этот белок убивает нежелательные клетки слизи. Однако кажется, что курение может предотвратить это, уменьшая действие Бика, что приводит к избыточному образованию слизи.
Что нужно знать о кашле курильщика.
Астма
У людей с астмой дыхательные пути чувствительны к аллергенам, таким как пыльца и загрязнение воздуха. Они также имеют более высокий риск респираторных инфекций.
Эти факторы могут привести к воспалению дыхательных путей и вызвать дополнительную выработку слизи в дыхательных путях, поскольку они пытаются защитить себя.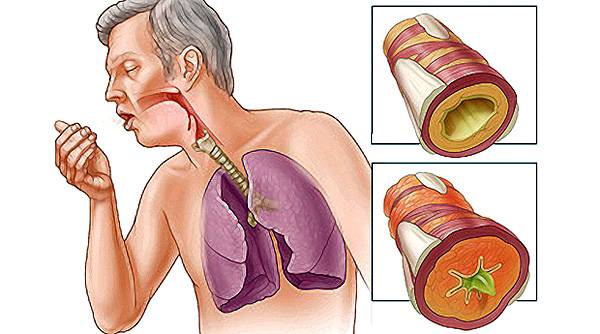
Варианты лечения включают выявление и предотвращение триггеров, а также использование ингаляторов для управления или предотвращения приступов.
Кистозный фиброз
Человек с кистозным фиброзом (МВ) унаследовал генетические особенности, которые заставляют организм производить густую слизь. Эта необычно густая слизь может блокировать дыхательные пути и вызывать затруднения дыхания.
Густая слизь при муковисцидозе становится идеальной средой для размножения бактерий, что увеличивает риск заражения.
Врачи часто диагностируют муковисцидоз при рождении, поскольку он является частью процесса скрининга новорожденных. Человек с муковисцидозом, скорее всего, получит постоянный последующий уход.
Варианты лечения включают: