Боль в грудной клетке: причины и лечение
Онколог
Жукова
Елена Николаевна
Стаж 11 лет
Врач-онколог, член Российского общества маммологов, член RUSSCO (Профессиональное общество онкологов-химиотерапевтов), член Европейского онкологического общества ESMO
Записаться на приемКогда у женщины болит грудь, пропустить это явление практически невозможно. Резкие, острые или тянущие, боли могут напоминать жжение или множество мельчайших уколов. Причин, спровоцировавших появление подобного симптома, может быть масса. Многие из них совсем не так безобидны, как могли бы показаться, поэтому не стоит игнорировать повышенную болезненность груди, а обратиться за квалифицированной медицинской помощью.
Причины болей груди у женщин
Гормональные изменения
Гормональные всплески – одна из самых распространенных причин вне зависимости от того, слабо или сильно болит грудь.
Как правило, они не несут за собой угрозы, так как сообщают о сменах фаз менструального цикла. Так, примерно с 13 до 17 дней цикла может усилиться боль в груди при приближающейся овуляции. Также часто болит грудь перед месячными. Связано это с тем, что вследствие гормональных изменений молочные железы начинают удерживать в себе больше жидкости, грудь слегка увеличивается и начинает побаливать.
Однако если появились ощущение, не характерные ранее, лучше подстраховаться и обратиться к врачу.
Задержка месячных
При стабильном месячном цикле и отсутствии внешних факторов, которые могут спровоцировать задержку критических дней (сильный стресс, недостаток питания и сна), болит грудь зачастую с наступлением беременности.
Для подтверждения или опровержения подозрения рекомендуется сделать тест на беременность или произвести УЗИ.
Прием гормональных препаратов
Часто этим грешат оральные противозачаточные средства на гормональной основе.
Убеждая мозг в том, что уровень прогестерона пребывает на стабильно высоком уровне, когда на самом деле он не был включен в работу, контрацептивы заставляют женский организм ощущать все показатели задуманного природой цикла: овуляцию и беременность.
Несмотря на свою высокую надежность, противозачаточные средства оказывают большое воздействие на гормональную систему женщины, а потому нельзя назначать их себе самостоятельно. Грамотный гинеколог быстро подберет препарат, максимально подходящий конкретной пациентке.
Грудное вскармливание
Зачастую у женщин болит грудь во время грудного вскармливания. Это может означать, что малыш не съедает все вырабатываемое организмом матери молоко, и оно остается в протоках. Дабы не допустить застоя молока и образования воспалительного процесса, следует сцедить его самостоятельно.
Еще одной причиной может стать неправильный захват соска младенцем, ситуацию помогут исправить медсестры роддома или акушер-гинеколог.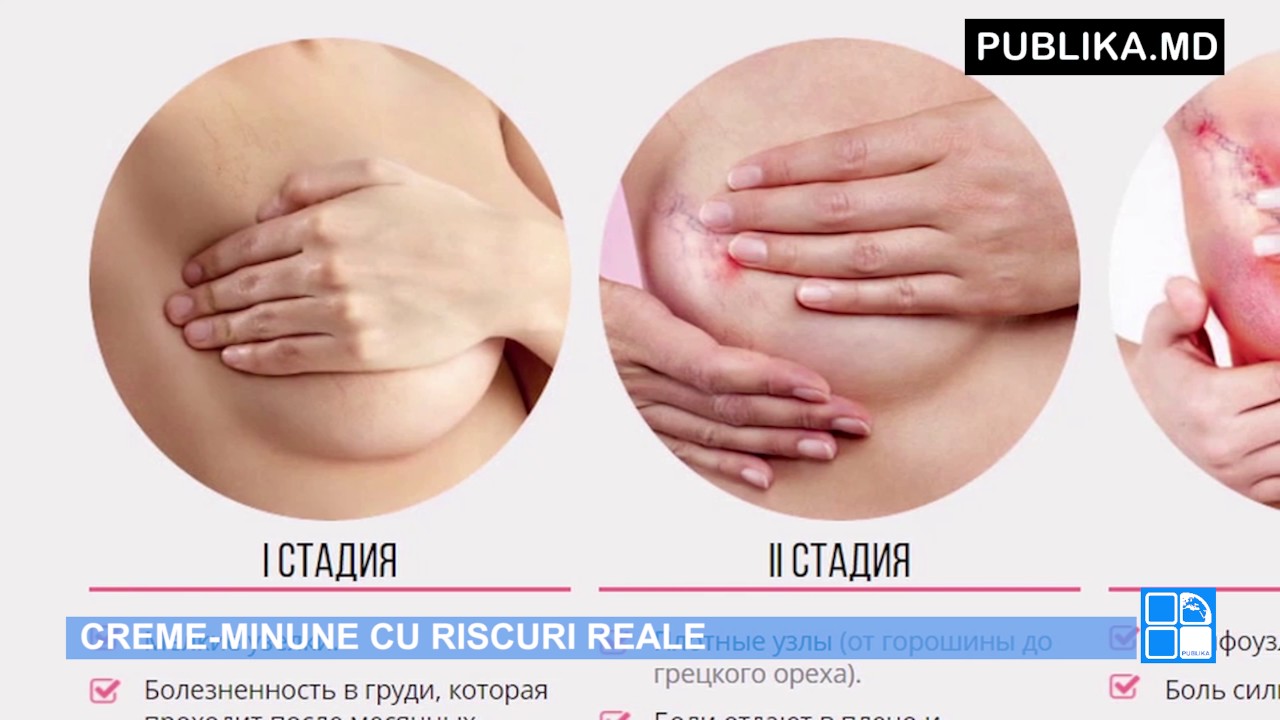
Менопауза
Нередко болит грудь у женщины в период ее вступления в менопаузу, что сопровождается масштабной гормональной перестройкой организма.
Симптом возникает по причине роста жировых клеток в то время, а также обострения иных заболеваний, один из признаков которых – очень болит грудь.
Травма груди
Если болит низ груди или верх, болит правая грудь или левая, и вообще грудь испытывает хоть какую-то боль после удара или ушиба, рекомендуется обратиться к специалисту – травматологу, маммологу или онкологу, – чтобы тот исключил вероятность тяжелых последствий.
Заболевания молочных желез
Если неожиданно начала болеть грудь, а беременность, менопауза и другие рядовые причины исключены, то, скорее всего, имеет место одно из заболеваний, и следует срочно показаться гинекологу или онкологу.
- Мастопатия – разрастание железистой ткани. Сопровождается уплотнениями в области груди и лечится медикаментозным или хирургическим путем.

- Киста – новообразование с жидкостью внутри нее. Требуют внимательного изучения маммологом, онкологом, гинекологом или хирургом для определения рисков разрыва и назначения лечения.
- Доброкачественная опухоль – разрастание тканей, в результате которого болит грудь, тянет. Зачастую лечится хирургически.
- Мастит – воспаление, связанное с нарушениями в процессе грудного вскармливания или работе гормонов.
- Рак груди – злокачественная опухоль, требующая включения в обследование онколога.
Лечение боли груди
Крайне важно при появлении первых болей в груди тут же идти к специалисту. В случае если симптом спровоцирован каким-либо заболеванием, такая оперативность не допустит его интенсивного развития.
Не менее значимо найти действительно грамотного специалиста, работающего с проверенным и надежным диагностическим оборудованием. Именно от точности показаний последнего во многом зависит, насколько верный диагноз будет поставлен и, следовательно, оптимальный курс лечения подобран.
Большой штат высококлассных терапевтов, гинекологов, онкологов, хирургов и специалистов ультразвуковой диагностики собран в АО «Медицина» (клиника академика Ройтберга). Удобно располагаясь в центре Москвы, здание медицинского центра обладает множеством комфортных подъездных путей, в частности, отличается близким расположением станций метро «Тверская», «Чеховская», «Новослободская», «Белорусская» и «Маяковская».
Прием специалистов осуществляется по предварительной записи. Чтобы попасть на консультацию, достаточно позвонить по круглосуточному телефону +7 (495) 775-73-60 или оставить заявку на прием в форме обратной записи на главной странице сайта клиники https://www.medicina.ru.
Болит грудь? — Полезная статья от МЦ Формула здоровья
Мастопатия – доброкачественное разрастание (пролиферация) железистой ткани груди, причиной является гормональный дисбаланс. Поэтому мастопатия часто сопровождается гинекологическими патологиями: дисплазией, гиперплазией эндометрия, воспалительными заболеваниями, синдромом поликистозных яичников.
Заболевание диагностируется у женщин репродуктивного возраста, в период менопаузы мастопатия встречается редко.
Симптомы мастопатии
Большинство женщин считают умеренную болезненность молочных желез перед началом менструации нормой и не обращаются с жалобами к врачу. Маммолога посещают лишь те, у кого болезненность груди вызывает даже ношение бюстгальтера, спать они могут лишь на спине, а если приходится ездить в транспорте, то малейший толчок вызывает сильную боль. Женщина испытывает болезненные ощущения при прикосновении к груди во время секса. Только в этом случае пациентки спохватываются и записываются на прием к маммологу.
Помимо болезненности, женщина чувствует увеличение молочных желез, иногда из соска выделяется прозрачная жидкость. На ощупь грудь может чувствоваться неоднородной, иногда нащупываются уплотнения.
Причины мастопатии
Основной причиной мастопатии является гормональное нарушение, а именно излишняя выработка эстрогена, которая способствует пролиферации тканей и недостаток прогестерона, который регулирует процесс разрастания.
Поэтому, прежде чем назначать лечение, следует установить причину: сдать анализы на гормоны.
В группу риска попадают те женщины, у кого имеются следующие заболевания:
- Опухоли яичников
- Миомы
- Эндометриоз
- Воспаления органов малого таза
- Заболевания щитовидной железы
- Ожирение
- Нарушение работы надпочечников
- Сахарный диабет
- Болезни печени и желудочно-кишечного тракта
Гормональное нарушение и как следствие – мастопатию могут спровоцировать следующие причины:
- Травмы груди
- Тесное неудобное белье
- Стрессы
- Аборты
- Отказ от грудного вскармливания (ГВ)
- ГВ менее 6 месяцев и более полутора лет
- Недостаток йода
- Злоупотребление алкоголем
- Курение
Виды мастопатии
Мастопатия может быть диффузной и узловой. При узловой мастопатии в груди образуются кисты и фиброаденомы.
При узловой мастопатии в груди образуются кисты и фиброаденомы.
При диффузной форме вся молочная железа пронизана множественными мелкими узлами.
Диагностика
Диагностику и лечение проводит маммолог. На приеме врач осматривает пациентку в двух положениях: стоя и лежа на кушетке. Проводится пальпация молочных желез и лимфоузлов, проверяется наличие выделений из груди. Проводится осмотр щитовидной железы. При обнаруженных изменениях пациентку направляют на консультацию к эндокринологу.
Обязательно делают УЗИ молочных желез, а если пациентка старше сорока лет, то маммографию.
Если женщина не принимает гормоны, то процедуру проводят с 5 по 10 день цикла.
В случае подозрения на злокачественность уплотнения, у пациентки берут биопсию.
Женщине следует сдать анализ на гормоны: направление выпишет врач-маммолог. При сопутствующих гинекологических заболеваниях необходима консультация гинеколога.
Если все вышеперечисленные обследования не установили причины, то проводится обследование печени и желудочно-кишечного тракта.
Лечение
Фиброаденома лечится лишь хирургически. Если имеется единичная киста, то ее удаляют пункционно.
При диффузной форме назначают медикаментозное лечение: гормоны, мази, витамины, БАДы.
Если женщина ощущает сильную боль, то назначают нестероидные противовоспалительные препараты. В каждом случае схема лечения разрабатывается индивидуально, учитывая возраст, состояние здоровья, причину мастопатии и сопутствующие заболевания пациентки.
Менжевицкая Татьяна Ивановна
Если болит грудь… — ЮниМед
По данным медицинской статистики, болезненные ощущения в груди беспокоят около 65–70% женщин. Они могут быть постоянными, а могут возникать периодически. Комплекс симптомов, представляющий собой нагрубание, увеличение в размере, отечность, болезненность молочных желез, носит название мастодиния или масталгия.
Термин «мастодиния» для описания боли в области молочной железы первым применил немецкий хирург Бильрот еще в 1880 г. Мастодиния не является естественным состоянием организма, это – признак нездоровья, требующий особого внимания.
Врачи различают циклическую и нециклическую мастодинию. Первая возникает за несколько дней до начала менструации и отличается ослаблением или исчезновением симптомов с началом первого дня цикла. Второй же тип мастодинии характеризуется почти не проходящими болевыми ощущениями (чаще в одной молочной железе) и обычно никак не связан со стадией менструального цикла.
Основные варианты проявления мастодинии:
• Как отдельное недомогание, не сопровождающееся другими симптомами ПМС. Оно встречается у 9–10 % здоровых девушек.
• Как один из симптомов ПМС, возникающий более чем у 60 % девушек, которые страдают данным синдромом. Приблизительно в середине цикла у них появляется и постепенно нарастает боль и напряженность в молочных железах. Причем болезненность груди обычно сочетается с чувством тяжести в ней, а также жара и распирания.
Причем болезненность груди обычно сочетается с чувством тяжести в ней, а также жара и распирания.
• Как симптом мастопатии, или доброкачественной дисплазии тканей молочных желез. Такого рода мастодинии беспокоят почти половину женщин, страдающих данным недомоганием. Степень выраженности при этом бывает разной. В начале развития диффузной мастопатии степень уплотнения и болезненности груди бывает достаточно высокой, что и заставляет женщину обращаться к врачу. С переходом же на более позднюю стадию, когда в молочной железе появляются узловые образования, проявления мастодинии могут ослабевать.
• Как побочное действие применения гормональных препаратов, например ОК –оральных контрацептивов. Чаще всего такого рода мастодиния доставляет неудобства лишь в течение первых месяцев приема гормонов, в так называемый адаптационный период. Со временем болезненность груди может уменьшиться. Хотя в этом случае желательно обратиться за консультацией к врачу. Иногда появление мастодинии на фоне приема оральных контрацептивных средств сигнализирует о необходимости замены или даже отмены препарата.
Мастодиния может свидетельствовать о достаточно серьезном неблагополучии в женском организме. Поэтому при болезненности груди и других неприятных ощущениях в молочных железах не стоит медлить с посещением маммолога. Обычно девушек с жалобами на мастодинию после внешнего осмотра и пальпации (прощупывания) груди направляют на дальнейшее обследование с целью исключения наличия опухолей. Для этого до 40 лет проводят УЗИ молочных желез, а в более зрелом возрасте еще и маммографию.
Обследование лучше проводить в первые дни цикла, когда состояние молочных желез наиболее спокойно. Лечение назначается строго индивидуально и подбирается с учетом причины возникновения мастодинии, остроты клинических проявлений, возраста пациентки, сопутствующей патологии и других определенных особенностей девушки.
Антон Владимирович Арифулов, онколог–маммолог медцентра «ЮниМед»
Болит грудь • Почему это происходит: основные причины
Отек, болезненность, тяжесть, приступы стреляющей боли, жжение — грудь может болеть по-разному. Нередко физический дискомфорт сменяется беспокойством: а не онкология ли это?
Нередко физический дискомфорт сменяется беспокойством: а не онкология ли это?
У специалистов-маммологов есть пара терминов, обозначающий боли в груди — масталгия или мастодиния. Какой бы ни была боль, очень важно отследить ее причину. Главное, не накручивай себя: боль в одной или обеих молочных железах сама по себе не является симптомом развития опухолей. Повышенная чувствительность и другие дискомфортные состояния могут быть следствием самых разных причин. В этой статье мы рассмотрим наиболее распространенные из них.
Повторяющиеся (циклические) боли
Начнем с самого распространенного состояния: если ты испытываешь боли в груди и они повторяются с приблизительно одинаковой периодичностью, то скорее всего, эти болезненные ощущения связаны с твоим менструальным циклом.
Перечислим симптомы этих дискомфортных состояний:
- Тяжесть, тупая боль.
- Грудь «наливается», отекает, можно нащупать уплотнения.
- Болят обе груди, преимущественно в верхней и центральной части.
 Иногда боль может распространяться в область подмышек.
Иногда боль может распространяться в область подмышек. - Симптомы усиливаются за 2 недели до менструации, затем наступает улучшение.
- Ты находишься в детородном возрасте (около 20-30 лет) или, напротив, приближаешься к менопаузе.
Чтобы облегчить циклические боли в груди, врач может посоветовать начать прием оральных контрацептивов или сменить препарат, который ты уже принимаешь. Еще одна рекомендация — снизить ежедневную дозу кофеина, проще говоря, пить меньше кофе. Можно также попробовать продающиеся без рецепта обезболивающие средства: ибупрофен, парацетамол или напроксен — препараты на их основе обычного помогают снизить болевые ощущения при ПМС и овуляции.
Уровень гормонов
Нередко боли в груди могут быть связаны с уровнем двух гормонов — эстрогена и прогестерона. Точнее, с их дисбалансом в организме. Механизм этого явления малоизучен. Изменение уровня эстрогена и прогестерона, которое нередко сопровождается дискомфортными ощущениями и даже болью в груди, может происходить на разных этапах репродуктивной жизни женщины:
- В период полового созревания.
- Во время менструации, а так же включая предменструальный синдром.
- Во время беременности, обычно в первом триместре.
- В период грудного вскармливания. Ряд причин может привести к воспалению молочной железы, иначе — маститу. Это заболевание лечится неотложно и чаще всего с применением антибиотиков.
- В период менопаузы.
Фиброзно-кистозные изменения груди
Звучит грозно, но сегодня такие состояния оцениваются специалистами, как нормальные и безвредные. Кстати, они также связаны с гормонами.
При таких изменения в женской груди формируются участки фиброзной (соединительной) ткани, состоящей из коллагеновых волокон, или кисты (упругие полости, наполненные жидкостью).
Около половины женщин в возрасте от 20 до 50 лет имеют фиброзно-кистозные образования в груди. Да, это может быть болезненно, но, повторимся, такие изменения обычно считаются нормальными и безвредными. Подробнее об этом может рассказать твой маммолог.
Дисбаланс жирных кислот
Жирные кислоты содержатся в маслах и жирах растительных и животного происхождения. Недостаток (или переизбыток) этих веществ в клетках организма может привести к повышению чувствительности груди с изменением уровня гормонов.
Чтобы облегчить эти симптомы, попробуй снизить количество жиров в рационе. Специалисты могут также порекомендовать диету с высоким содержанием сложных углеводов.
Некоторые врачи советуют принимать масло примулы вечерней — считается, что это натуральное средство помогает привести в норму уровень жирных кислот в организме.
Нециклические боли в груди
Иногда боль в груди не имеет отношения к гормонам. В следующих случаях стоит обратиться к маммологу:
- Острая боль, жжение, ощущение сдавленности.
- Дискомфортные ощущения постоянны (или непредсказуемы).
- Боль ощущается только в одной груди в определенной области.
- Боль возникла в период менопаузы.
Иррадиирующие (отраженные) боли
Иногда боль в груди не имеет отношения к самой груди — такие боли называются отраженными (на профессиональном сленге — иррадиирующие боли). Другими словами, грудь в порядке, а боль вызвана изменениями в каком-то другом органе.
Боль, не связанная с состоянием молочной железы обычно:
- Отдает в руку, шею, нижнюю челюсть;
- Усиливается при движении или дыхании, а также при нагрузке;
- Похожа на «прострелы».
Бывает, что для снятия таких симптомов достаточно хорошего отдыха. Иногда отраженные боли «успокаивают» с помощью нестероидных противовоспалительных средств, а в каких-то случаях — посредством инъекций кортизона.
Последствия интенсивных физических упражнений для развития грудных мышц также могут вызывать болевые ощущения. Если эти состояния вызывают сильный дискомфорт, продли период восстановления между походами в спортзал или фитнес-клуб.
Инфекция
Хотя мастит обычно встречается у женщин, кормящих грудью, он может развиться в любом возрасте. Трение одежды о соски может привести к появлению кожных раздражений, а это прямой путь к разного рода бактериальным инфекциям.
Травма
Хирургические вмешательства и пластические операции, так или иначе, травмируют грудь и могут вызывать болевые ощущения даже спустя некоторое (иногда длительное) время.
Прием медикаментов
Боль в груди могут вызывать некоторые рецептурные средства, а также гормональные препараты. К ним относятся медикаменты для лечения заболеваний сердца и ряд препаратов, использующихся в психиатрии.
Неудобный бюстгальтер
Большая грудь сама по себе может быть причиной болевых ощущений. Причем боль в таких случая может распространяться на спину, шею и плечи. Кто-то в таких случаях решается на «пластику» по уменьшению груди, но иногда последствия операции могут вызывать другой набор дискомфортных состояний.
В большинстве случаев обладательницам большого размера груди поможет тщательно подобранный бюстгальтер с высоким уровнем поддержки. Нередко специалисты рекомендуют использовать обычный классический вариант без косточек.
Читать также:
Ночные приливы при климаксе: почему возникают и как с ними бороться
Прыщи перед месячными: причины и лечение
Нерегулярный менструальный цикл: причины нарушения цикла
Фото: freepik.com
Почему болит грудь при кормлении
Грудное вскармливание доставляет молодой матери удовольствие и помогает осознать счастье материнства. В тех случаях, когда болит грудь после кормления, необходимо безотлагательно записаться на прием врача маммолога, чтобы не пропустить развитие серьезных заболеваний на самых ранних стадиях.
Причины боли в груди при кормлении.
Реакция на выделение гормона окситоцина. Под его влиянием происходит сильное сокращение мышечных волокон млечных ходов, в результате которого выделяется дополнительная порция молока.
Матери ощущают в это время боль, которую они характеризуют как сжимающую или колющую. У первородящих или эмоционально лабильных женщин рефлекс на окситоцин может проявиться даже при одной мысли о ребенке или в тот момент, когда она берет малыша на руки. Обычно после трех месяцев лактации эта реакция постепенно ослабевает.
Лактостаз. Очень часто болит грудь у кормящей мамы в том случае, когда из-за плохой проходимости млечных протоков, густого молока или очень большого его количества возникает застой в млечных дольках. При этом в молочной железе прощупываются болезненные уплотнения. Кожа над ними может быть более теплой и с синюшным оттенком из-за венозного застоя. При лактостазе необходимо обязательно сцедить грудь так, чтобы уплотнения исчезли. В противном случае может быстро развиться мастит.
Быстрое наполнение груди молоком. Во время активного сосания в ответ на раздражение соска молочной железы выделяется большое количество гормонов пролактина и окситоцина, которые стимулируют выработку новой порции молока. В таких случаях не только болит грудь после кормления, но и быстро наполняется молоком, набухает и уплотняется. Это явление свидетельствует о нормальном процессе лактации.
Молочница. При кандидозном стоматите у младенца колонии грибка могут проникнуть на кожу соска молочной железы матери, а затем и в млечные ходы с развитием молочницы. При этом колонии грибка практически не видны, а главным клиническим признаком является повышенная чувствительность сосков. Режущая или пронзающая колющая боль, зуд в молочных железах не излечиваются обычными антисептическими средствами. Очень характерно, что сильнее болит грудь у кормящей мамы именно после окончания кормления.
Мастит. В результате воспаления участка лактостаза или при проникновении патогенных микробов через трещины соска в млечную дольку возникает серозный, а затем и гнойный процесс, проявляющийся сильной пульсирующей болью. Кожа над патологическим очагом становится красной и горячей, часто повышается температура тела. Матери требуется неотложная помощь гинеколога и хирурга, так как в запущенных случаях быстро развивается абсцесс молочной железы.
Трещины соска из-за неправильной техники прикладывания ребенка к груди при кормлении. Наиболее выражена боль в груди во время кормления, а после него постепенно стихает.
Сдавление груди неправильно подобранным бюстгальтером, при длительном нахождении в неудобном положении тела (например, во время сна на животе). В любом случае, не затягивайте с визитом к доктору, только он сможет установить правильную причину болей и дать необходимые рекомендации или назначить лечение.
Лечение боли в левой груди в Екатеринбурге
Боль в груди – серьезный симптом и повод для обращения к врачу.
Локализация боли в левой половине грудной клетки и в левой груди нередко связана с патологией сердечно-сосудистой системы, хотя может быть обусловлена рядом других причин.
Причины развития боли в левой груди:
1. Заболевания сердечно-сосудистой системы:- ишемическая болезнь сердца
- воспалительные заболевания сердца (миокардиты, перикардиты)
- расслаивающая аневризма аорты
2. Заболевания органов дыхания:
- пневмония
- пневмоторакс
3. Заболевания органов желудочно-кишечного тракта:
- язвенная болезнь желудка
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- воспаления, травмы, опухоли пищевода, желудка
- острый панкреатит
- скользящая грыжа пищеводного отверстия диафрагмы
4. Заболевания опорно-двигательного аппарата:
- воспалительные заболевания позвоночника и ребер
- травмы позвоночника и ребер
- дегенеративные заболевания позвоночника (остеохондроз, спондилез)
5. Инфекции мягких тканей грудной клетки – опоясывающий герпес
6. Заболевания молочной железы
КЛИНИКА зависит от причины развития боли в груди.
Ишемическая болезнь сердца может проявляться болью в груди давящего, жгучего характера, в левой половине грудной клетки, которая может отдавать в левую руку и/или обе руки, горло, нижнюю челюсть. Обычно возникает при физической нагрузке и прекращается при ее завершении, либо после приема нитроглицерина или введения анальгетиков. Такая боль сопровождается одышкой, слабостью, потоотделением, страхом смерти.
При воспалительных заболеваниях сердца боли слева в груди возникают после перенесённой острой респираторной вирусной инфекции, разнообразны по характеру (ноющие, колющие, давящие, режущие). Связаны с положением тела и дыханием, многочасовые, никак не связаны с физической нагрузкой и проходят на фоне приема противовоспалительных средств.
Расслаивающая аневризма аорты характеризуется внезапной, резкой, кинжальной болью разлитого характера в груди, возникающей после резкого подъёма артериального давления, интенсивной рывковой нагрузки (подъем тяжестей), сопровождающейся слабостью, потоотделением, потерей сознания, падением артериального давления.
Воспаление лёгких (пневмония) сопровождается кашлем, повышением температуры тела, болями колющими, режущими, ноющими, связанными с кашлем и дыханием.
На фоне туберкулёза, хронической обструктивной болезни лёгких, бронхоэктатической болезни в лёгких могут образовываться буллы — большие пузырьки. При резком кашле, травме грудной клетки они лопаются, воздух из них выходит в грудную клетку и вызывает смещение внутренних органов, расположенных в ней. Это состояние — «пневмоторакса» и проявляется резкой, высокоинтенсивной болью в груди, одышкой, падением артериального давления и даже потерей сознания.
Любое заболевание органов желудочно-кишечного тракта может сопровождаться болью в груди, особенно в левой ее половине. Дело в том, все органы грудной клетки и брюшной полости тесно связаны между собой посредством иннервации. И очень часто при гастроэнтерологическом заболевании имеет место «отраженная» боль. То есть «эпицентр» заболевания находится в брюшной полости, а боль ощущается в грудной клетке.
Сам по себе болевой синдром в этом случае разнообразен (боли колющие, ноющие, давящие, режущие, распирающие и т.д.), не связан с физической нагрузкой. Но связан с приемом пищи или чувством голода, обычно многочасовой. Проходит нередко после приема пищи или спазмолитиков, может сопровождаться тошнотой, рвотой, слабостью, позывами на дефекацию.
При патологии опорно-двигательного аппарата (остеохондроз, спондилез) боль слева в груди чаще локальная (точечная), хотя нередко и разлитая, в основном острая, пронзающая, резкая, связана с дыханием, положением тела. Не связана с физической нагрузкой и проходит самостоятельно, либо при смене положения тела, при приеме противовоспалительных препаратов (найз, диклофенак, ибупрофен).
Болевой синдром в груди, возникший после травмы, может быть связан с посттравматическим воспалительным процессом или переломом. Характеристики такого болевого синдрома аналогичны тем, что описаны при остеохондрозе и спондилёзе.
При опоясывающем герпесе болевой синдром в груди жгучий, интенсивный, иногда нестерпимый, многочасовой, плохо купируется анальгетиками. На второй – третий день болевого синдрома появляются высыпания на грудной клетке. Они напоминают пузырьки, вызывают нестерпимый зуд и проходят через некоторое время.
Заболевания молочной железы (мастопатия, мастит, онкологическая патология) также могут сопровождаться болевым синдромом в левой половине груди и под ней. Боль также абсолютно разнообразна, но чаще локальная (небольшая по площади), острая, колющая, нередко просто дискомфорт в области молочной железы. При этом сама молочная железа может нагрубать (увеличиваться в обьеме), возможно определение очагового уплотнения в ней, нередко плотного и болезненного.
Диагностика
Диагностика заключается в сборе анамнеза, изучении клинической картины, проведении общеклинических анализов, регистрации ЭКГ. А также в специфическом обследовании (тредмил, ультразвуковое исследование сердца и органов брюшной полости, молочных желез, холтеровское мониторирование ЭКГ, фиброгастроскопия, рентгенография органов грудной клетки и рентгеноскопия желудка и пр.).Профилактика
Профилактика синдрома боли в груди заключается в своевременном обращении к врачу первых симптомах болезни, здоровом образе жизни и выполнении всех рекомендаций лечащего врача.ОСОБЕННОСТИ ТЕЧЕНИЯ БОЛЕВОГО СИНДРОМА В ГРУДИ в возрастных группах в том, что у пожилых людей болевой синдром, как правило, менее выраженный. Может маскироваться одышкой и слабостью, головокружением и наиболее частая его причина — ИБС.
У более молодых пациентов в списке основных причин фигурируют травматические и воспалительные заболевания грудной клетки, лёгких, гастроэнтерологическая патология.
Различия между лицами обоего пола по характеристикам болевого синдрома в груди нет. У беременных женщин клиническая картина боли в груди мало отличается от таковой у других лиц.
В нашей клинике МО «Новая больница» есть все необходимые обследования и специалисты для проведения полноценного обследования пациента с болью в груди
Стоимость услуг
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Боли в грудной клетке | Мужское здоровье — средний возраст | Мужское здоровье | Тематические страницы
Боли в грудной клетке
Чувство боли или давления в грудной клетке может быть признаком как не фатальных проблем (например, остеохондроза, нарушения пищеварения), так и гораздо более серьезных – приступа стенокардии или инфаркта миокарда.
Следует внимательно относиться к появлению боли в грудной клетке, особенно связанной с физической нагрузкой или стрессовыми ситуациями.
Причины боли в груди
Инфаркт миокарда в большинстве случаев сопровождается болью разной степени выраженности – от умеренной до интенсивной. Для инфаркта миокарда характерны разлитые давящие или жгучие боли за грудиной, отдающие в левую или обе руки, шею, под левую лопатку, нижнюю челюсть, верхнюю часть живота. Боль при инфаркте не проходит быстро, усиливаясь в положении лежа; отдых и препараты не позволяют полностью снять болевой синдром. Об инфаркте миокарда следует помнить и при появлении выраженных болей в грудной клетке при стрессе и физической нагрузке даже у довольно молодых людей.
При приступе стенокардии характер боли такой же, как и при инфаркте миокарда. Отличие в продолжительности боли – приступ стенокардии длится примерно 3-5 минут, проходит после прекращения физической нагрузки или приема препаратов.
При эмболии легочной артерии возникает внезапная боль в грудной клетке, нарастающая одышка, может быть кашель с кровью.
Боль, усиливающаяся при поворотах, наклонах, при надавливании на больной участок, и стихающая в положении лежа, характерна для остеохондроза.
Заболевания желудочно-кишечного тракта также могут быть источником боли, которая будет распространяться на грудную клетку. Боль при язвенной болезни усиливается натощак, уменьшается после еды. При заболеваниях желчного пузыря, поджелудочной железы боль появляется после погрешностей в диете (приема жирной пищи, алкоголя). Изжога также может вызывать чувство жгучей боли за грудиной (заброс соляной кислоты из желудка в пищевод).
Cимптомы, требующие НЕМЕДЛЕННОГО обращения за медицинской помощью (вызов бригады скорой медицинской помощи):
- жгучая или давящая боль в грудной клетке, отдающая в левую или обе руки, шею, под левую лопатку, нижнюю челюсть, верхнюю часть живота;
- боль в грудной клетке продолжительностью более 15 мин, которая не облегчается после отдыха;
- боль в грудной клетке в сочетании с нестабильным или ускоренным сердечным ритмом, поверхностным дыханием, тошнотой или рвотой, повышенным потоотделением, головокружением, беспокойством или обмороком;
- внезапные сильные боли в груди, прерывистое дыхание или кашель с кровью.
Симптомы обязательного обращения к врачу:
- боль, ощущаемая как изжога, но при которой не помогают безрецептурные лекарственные средства, уменьшающие изжогу;
- боль в грудной клетке после приема пищи, требующая регулярного приема антацидов.
Что можете сделать вы
Если вы подозреваете у себя или у близких инфаркт миокарда, немедленно вызовите скорую помощью.
Профилактика инфаркта и стенокардии
Держите под контролем факторы риска атеросклероза: ожирение, повышенный холестерин крови, курение, чрезмерное употребление соли, чрезмерное употребление алкоголя, недостаточная физическая активность, неумение управлять стрессом.
1. Сбалансируйте питание
- Употребляйте достаточное количество омега-3 полиненасыщенных жирных кислот (омега-3 ПНЖК препятствуют образованию атеросклеротических бляшек и должны поступать с продуктами питания ежедневно), большое их количество содержится в скумбрии, сельди, лососе, тунце, форели, семенах льна, грецких орехах, сое.
- Употребляйте не менее пяти порций овощей и фруктов в день, не считая картофеля: 2-3 порции фруктов и 3-5 порций овощей (1 порция – количество продукта размером с Ваш кулак: 1 яблоко, банан или апельсин, долька дыни, 100 г ягод, 100 г вареных или консервированных фруктов, 60 г сухофруктов, 175 мл свежевыжатого сока). Пищевые волокна, содержащиеся во фруктах и овощах, впитывают в себя холестерин и выводят его из организма в составе каловых масс.
- Употребляйте достаточное количество продуктов, содержащих антиоксиданты (предупреждают отложения холестерина в стенке сосуда). Витамин А содержится в морской рыбе, рыбьем жире, яичном желтке, томатах, цитрусовых, моркови, абрикосах, листьях петрушки и шпината, тыкве. Витамин С содержится в свежих фруктах, овощах (брюссельской, красной и цветной капусте, зеленом горошке, красном перце), ягодах (шиповнике, черной смородине, облепихе, рябине). Витамин Е содержится в растительных маслах, яйцах, злаковых, бобовых, брюссельской капусте, брокколи, ягодах шиповника, семенах подсолнечника, арахисе, миндале.
- Ограничивайте жирную пищу: диета с низким содержанием жиров способствует похудению, помогает снизить уровень холестерина в крови и тем самым уменьшить риск развития атеросклероза. Откажитесь от продуктов, содержащих много скрытых жиров: колбасы, сосиски, паштеты, птица с кожей, творожная масса, сыры, срезайте видимый жир с мяса и снимайте его с готовых блюд. Покупайте молоко и сыр с пониженным содержанием жира, постное мясо. Пользуйтесь духовкой, пароваркой, грилем при приготовлении блюд.
- Ограничивайте употребление соли: соль препятствует расщеплению жиров, делает внутреннюю поверхность сосудов более рыхлой и восприимчивой к отложению холестерина и формированию атеросклеротической бляшки.
- Употребляйте меньше простых углеводов (сахаров): избыток простых углеводов стимулирует выработку инсулина, который повышает аппетит и переводит сахара в жиры.
- Ограничивайте употребление алкоголя. Лучше всего не пейте алкогольные напитки вообще или сократите употребление алкоголя до двух доз за один прием для мужчин и одной дозы для женщин. Одна доза составляет примерно 10 г (или 12 мл) чистого (100%) алкоголя (250 мл пива, 100 мл вина или 30 мл крепких напитков). Абсолютно противопоказан алкоголь при повышенных триглицеридах крови, артериальной гипертензии. Помните, что безопасных доз ежедневного употребления алкоголя не существует!
2. Регулярно занимайтесь физической активностью. 30-45 минут аэробной (динамической) физической нагрузки умеренной и средней интенсивности минимум 5 дней в неделю снижает риск инфаркта и улучшает физическую форму. Ни в коем случае не начинайте занятия физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет Вам только пользу
3. Крайне важен отказ от курения. Курение многократно увеличивает риск прогрессирования атеросклероза, развития инфаркта и инсульта.
4. Пациенты, страдающие сахарным диабетом, должны регулярно контролировать уровень сахара крови.
5. Необходимо регулярно проходить диспансеризацию и профилактические медицинские осмотры, знать свой уровень холестерина и соблюдать рекомендации врача с целью коррекции факторов риска и предупреждения развития атеросклероза.
6. Если у Вас уже имеются заболевания, связанные с атеросклерозом, то вам следует:
- регулярно посещать врача,
- проводить необходимые исследования,
- регулярно принимать препараты, назначенные врачом.
Новое на сайте
Причины, симптомы, диагностика, лечение и осложнения
Что такое плеврит?
Плеврит — это разновидность боли в груди. Это влияет на часть вашего тела, называемую плеврой.
Плевра — это тонкий слой ткани, покрывающий легкие. Они плотно прилегают к груди, которая выстлана еще одним тонким слоем плевры.
Эти слои предохраняют ваши голые легкие от трения о стенку грудной полости при каждом вдохе. В узком пространстве между двумя слоями плевры есть немного жидкости, чтобы все двигалось плавно.
Когда вы здоровы, вы никогда не замечаете свою плевру в работе. Но если у вашей плевры есть проблема, вы это почувствуете.
Когда плевры опухшие и воспаленные, они очень болезненно трутся друг о друга каждый раз, когда ваши легкие расширяются. Когда вы глубоко вдыхаете, кашляете, чихаете или смеетесь, вы, вероятно, почувствуете резкую колющую боль в пораженной области.
В большинстве случаев плеврит возникает из-за инфекции. Если ваш врач лечит вашу инфекцию, это может помочь ей — и боли — исчезнуть.
Причины плеврита
Бактериальные инфекции, такие как пневмония, часто вызывают плеврит. Это также может быть вызвано вирусом, например гриппом, или грибком.
Другие факторы, которые могут вызвать плеврит:
Симптомы плеврита
Боль в груди, вызванная плевритом, имеет признаки, которые могут помочь вашему врачу узнать, что у вас он есть. Вы, вероятно, заметите следующие вещи:
Диагноз плеврита
Ваш врач попросит вас описать тип боли, которую вы чувствуете при дыхании или кашле, и он спросит, становится ли она лучше или хуже с течением дня. .Они послушают ваши легкие с помощью стетоскопа, чтобы увидеть, не издают ли они какие-нибудь странные звуки. (Врачи часто слышат, как плевры трутся друг о друга.)
Вам также могут потребоваться анализы, например:
- Визуализация. Если ваш врач хочет исключить другие проблемы, он может отправить вас на рентген, компьютерную томографию или ультразвуковое исследование. Эти изображения могут показать, является ли ваша боль причиной плеврита.
- Кровь пробы. Это может указывать на то, что причиной является инфекция.Это также может выявить, есть ли у вас аутоиммунное заболевание, такое как волчанка, или другая проблема.
- ЭКГ . Электрокардиограмма вашего сердца может показать, что боль в груди вызвана проблемой с сердцем, а не плевритом.
- Торакоцентез. Техник изучает образец вашей плевральной жидкости под микроскопом на наличие таких проблем, как инфекции или рак.
- Торакоскопия. Ваш врач использует тонкую гибкую трубку, называемую торакоскопом, чтобы заглянуть внутрь грудной клетки.
Лечение плеврита
Чтобы правильно лечить плеврит, ваш врач должен знать, что его вызывает:
- Если это бактерии , антибиотики могут помочь вам.
- Если это грибок , вероятно, вам дадут противогрибковый препарат.
- Если это вирус , вы поправитесь самостоятельно через несколько дней или недель.
У некоторых людей с плевритом скопилось слишком много жидкости между двумя слоями плевры.Вашему врачу может потребоваться удалить часть жидкости. Для этого они могут вставить тонкую иглу в пространство между плеврой.
Обезболивающие и стероидные препараты могут помочь, пока вы поправляетесь.
Если кашель причиняет вам слишком много боли, ваш врач может прописать вам лекарство (кодеин), которое может уменьшить кашель.
Возможно, вам станет лучше, если вы лягте на бок, который причиняет вам боль. Когда боль начнет уходить, попробуйте дышать глубже и откашляйтесь от имеющейся мокроты.
Осложнения плеврита
Осложнения плеврита могут быть серьезными. К ним относятся:
- Легкие, которые заблокированы или не могут расширяться должным образом (ателектаз)
- Гной в плевральной полости (эмпиема)
- Внезапное падение кровотока (шок)
- Опасная реакция на инфекцию (сепсис)
Воспаление также может вызвать скопление жидкости в плевральной полости. Это называется плевральный выпот. У вас может быть меньше боли, но вам может быть трудно дышать.Врач может прописать вам лекарства, например диуретики, или назначить процедуру слива жидкости.
1, 2 и 3 степени
Что такое ожог?
Ожог — это повреждение тканей, обычно после контакта с теплом.
Есть три типа ожогов:
- Ожоги первой степени (поверхностные ожоги) легкие по сравнению с другими ожогами. Они вызывают боль и покраснение эпидермиса (внешнего слоя кожи).
- Ожоги второй степени (ожоги частичной толщины) поражают эпидермис и дерму (нижний слой кожи).Они вызывают боль, покраснение, отек и образование волдырей.
- Ожоги третьей степени (ожоги на всю толщину) проходят через дерму и поражают более глубокие ткани. В результате кожа становится белой или почерневшей, обугленной, которая может онеметь.
- Ожоги четвертой степени более глубоки, чем ожоги третьей степени, и могут повлиять на ваши мышцы и кости. Нервные окончания также повреждаются или разрушаются, поэтому в зоне ожога не чувствуется чувствительность.
Симптомы ожога
Симптомы ожога зависят от причины и типа ожога:
Ожоги первой степени:
- Красная болезненная кожа
- Нет волдырей
Ожоги второй степени:
Третьи- ожоги степени:
- Белая, черная, темно-красная или обугленная кожа
- Может быть болезненной, но может онеметь
Продолжение
Ожоги четвертой степени:
- Отсутствие чувствительности в области
- Разрушенная кожная ткань, жир , мышца и, возможно, кость
В зависимости от степени ожога у некоторых людей может наступить шок.Симптомы шока могут включать бледную и липкую кожу, слабость, посинение губ и ногтей, а также снижение внимания.
Ожоги первой и второй степени обычно проходят сами по себе, но ожоги третьей и четвертой степени требуют немедленной медицинской помощи. Позвоните своему врачу, если ожог второй степени является глубоким и вы не почувствуете себя лучше в ближайшее время.
Причины ожогов
Термические ожоги — наиболее распространенный вид ожогов. Эти ожоги возникают при контакте пламени, горячих металлов, обжигающих жидкостей или пара с кожей.Это может произойти во многих обстоятельствах, включая домашние пожары, автомобильные аварии, аварии на кухне и электрические неисправности.
Другие факторы, которые могут вызвать ожоги, включают:
- Радиация
- Трение
- Нагреваемые предметы
- Солнце
- Электричество
- Химические вещества
Обработка ожогов
Обработка ожогов зависит от типа ожога.
- Ожоги первой степени обычно можно лечить с помощью средств по уходу за кожей, таких как крем с алоэ вера или мазь с антибиотиком, и обезболивающих, таких как ацетаминофен (тайленол).
- Ожоги второй степени можно лечить с помощью крема с антибиотиком или других кремов или мазей, назначенных врачом.
- Ожоги третьей и четвертой степени могут потребовать более интенсивного лечения, такого как внутривенное (IV) введение антибиотиков для предотвращения инфекции или внутривенное введение жидкостей для восполнения потерь жидкости при ожоге кожи. Им также может потребоваться пересадка кожи или использование синтетической кожи.
Если ожог серьезный, вам необходимо позвонить по номеру 911. Есть несколько вещей, которые вы можете сделать, пока к вам не прибудут медицинские работники:
- Увести человека от причины ожога.Если причина была в чем-то электрическом, убедитесь, что питание отключено, прежде чем приближаться к ним.
- Проверьте, дышит ли человек. Если нет, начните искусственное дыхание (реанимацию «рот в рот»), если знаете, как это сделать.
- Снимите все, что может мешать им двигаться свободно и легко, например украшения или ремень.
- Накройте место ожога чистой прохладной салфеткой или слегка влажной повязкой. Не кладите в воду большой и серьезный ожог — это может вызвать резкое падение температуры тела и привести к переохлаждению.
- Держите обожженную область выше уровня сердца, если можете.
- Внимательно следите за признаками шока, такими как обморок или головокружение, бледность кожи и поверхностное дыхание. Если вы заметили что-либо из этого, попробуйте немного приподнять их ступни и ноги, но не двигайте ими. Если их начнет тошнить, поверните их на бок.
Как справиться с ожоговой болью
Ожоговая боль может быть интенсивной и продолжительной. Его трудно контролировать из-за его уникальных характеристик, изменяющихся моделей и различных компонентов.
Кроме того, лечение ожогов связано с болью, так как необходимо очистить раны и сменить повязки. Исследования показывают, что при серьезных ожогах необходимо агрессивное обезболивающее.
Осложнения ожогов
Очень важно немедленно лечить серьезные ожоги, потому что они могут привести к серьезным проблемам со здоровьем, в том числе:
- Сепсис (вид инфекции, которая возникает при попадании бактерий в кровоток)
- Столбняк (a заболевание, вызванное определенным типом бактерий, которые попадают в ваш организм через открытую рану)
- Гиповолемия (опасная потеря жидкостей организма, например крови)
- Гипотермия (сильное падение температуры тела)
- Проблемы с дыханием из-за дыма или горячий воздух
- Проблемы с костями и суставами, вызванные воздействием рубцовой ткани на кожу, мышцы или сухожилия
Профилактика ожогов
Вы можете предпринять несколько простых шагов, чтобы предотвратить ожоги дома, особенно на кухне:
- Всегда обращайте пристальное внимание к чему-либо на плите и поверните ручки кастрюли и сковороды назад, чтобы случайно не задеть их.
- Не держите малыша или маленького ребенка во время готовки и держите их подальше от любых приборов, которые могут стать горячими. Закройте электрические розетки крышками.
- Держите огнетушитель на каждом этаже вашего дома и убедитесь, что в ваших детекторах дыма и угарного газа есть исправные батареи.
- Не курите в постели.
- Установите максимальную температуру горячей воды в вашем доме ниже 120 градусов и всегда проверяйте температуру воды перед тем, как опустить ребенка в ванну.
- Перед тем, как посадить ребенка в машину, проверьте температуру любых пряжек или ремней, особенно если машина была припаркована на солнце.
- Будьте осторожны с химическими веществами и надевайте защитные очки при их использовании. Когда вы не используете их, держите их подальше от детей и вне дома, в идеале запирайте в безопасном, недоступном для детей месте.
- Не кладите электроприборы близко к воде, отключайте их от электросети, когда они не используются, и храните их в безопасном месте подальше от детей.
Пролапс митрального клапана: симптомы, причины и лечение
Пролапс митрального клапана — частая причина шума в сердце, вызванного «негерметичным» сердечным клапаном. Большинство случаев пролапса митрального клапана не являются серьезными и требуют только наблюдения.
Пролапс митрального клапана связан со многими другими симптомами и состояниями. Но эксперты не уверены, что их вызывает пролапс митрального клапана.
Что такое пролапс митрального клапана?
Митральный клапан — это клапан, который позволяет крови течь из одной камеры сердца, левого предсердия, в другую, называемую левым желудочком.При пролапсе митрального клапана часть митрального клапана свободно скользит назад в камеру, называемую левым предсердием. Это происходит, когда основная сердечная мышца, называемая левым желудочком, сжимается во время каждого удара сердца. Пролапс митрального клапана отличается от стеноза митрального клапана. При стенозе митрального клапана митральный клапан жесткий и суженный.
При пролапсе митрального клапана клапан скользит назад из-за аномального размера или повреждения тканей митрального клапана. Для большинства людей с пролапсом митрального клапана причина неизвестна.
Пролапс митрального клапана может передаваться по наследству. Это также может быть вызвано патологией хряща (заболевание соединительной ткани). Почти 8 миллионов человек в США страдают пролапсом митрального клапана.
Симптомы пролапса митрального клапана
У большинства людей с пролапсом митрального клапана симптомы отсутствуют. Также они никогда не испытывают проблем со здоровьем из-за пролапса митрального клапана.
Боль в груди — наиболее частый симптом у людей с симптомами пролапса митрального клапана.Боль в груди может быть очень неприятной и пугающей, но она не увеличивает риск сердечного приступа, смерти или других проблем с сердцем.
Пролапс митрального клапана — частая причина митральной регургитации. Это состояние, при котором часть крови течет назад через митральный клапан с каждым ударом сердца. С годами умеренная или тяжелая митральная регургитация может вызвать слабость сердечной мышцы, известную как застойная сердечная недостаточность. Симптомы застойной сердечной недостаточности включают:
- Одышку при физической нагрузке
- Отек ног и ступней
Пролапс митрального клапана также был связан с другими симптомами:
- Трепетание или учащенное сердцебиение, называемое сердцебиением
- Одышка дыхание, особенно при физических упражнениях
- Головокружение
- Обморок или обморок
- Паника и беспокойство
- Онемение или покалывание в руках и ногах
Когда эти симптомы возникают вместе, их иногда называют синдромом пролапса митрального клапана .Однако эксперты не знают, вызывает ли пролапс митрального клапана эти симптомы. Поскольку эти симптомы и пролапс митрального клапана настолько распространены, они часто могут возникать вместе случайно.
Диагностика пролапса митрального клапана
Врач может заподозрить пролапс митрального клапана после прослушивания чьего-либо сердца с помощью стетоскопа. Аномальное движение митрального клапана может издавать отчетливый звук, называемый «щелчком». Если также присутствует митральная регургитация, врач может услышать шум в сердце, вызванный обратным током крови.
Для точной диагностики пролапса митрального клапана требуется эхокардиограмма, которая представляет собой ультразвуковое исследование сердца. Врач может наблюдать ненормальное движение клапана на видео бьющегося сердца. Митральная регургитация, если она присутствует, также будет обнаружена на эхокардиограмме.
Лечение пролапса митрального клапана
Пролапс митрального клапана не вызывает проблем у большинства людей, поэтому лечение обычно не требуется.
Людям, у которых развивается тяжелая митральная регургитация из-за пролапса митрального клапана, часто может помочь операция по восстановлению или замене протекающего клапана.Для людей с симптомами застойной сердечной недостаточности, вызванной пролапсом митрального клапана с митральной регургитацией, операция обычно является лучшим лечением.
Если митральная регургитация отсутствует на эхокардиограмме, симптомы пролапса митрального клапана редко представляют какой-либо риск. Лучшее лечение для каждого человека может варьироваться, но может включать:
- Упражнения
- Обезболивающие
- Техники расслабления и снижения стресса
- Избегание кофеина и других стимуляторов
Бета-блокаторы, которые замедляют работу сердца частота, может быть полезна людям, у которых наблюдаются эпизоды учащенного сердцебиения, известные как тахикардия, с пролапсом митрального клапана.
Последующее наблюдение при пролапсе митрального клапана
Большинство людей с пролапсом митрального клапана никогда не испытывают проблем со здоровьем, связанных с этим заболеванием. Специалисты рекомендуют людям с пролапсом митрального клапана регулярно посещать врача. Таким образом, любые развивающиеся проблемы могут быть обнаружены на ранней стадии:
- Большинство людей с пролапсом митрального клапана должны посещать кардиолога каждые 2–3 года. Им не нужны регулярные эхокардиограммы.
- Людям с пролапсом митрального клапана и умеренной или тяжелой митральной регургитацией следует обращаться к врачу и проходить эхокардиографию каждые 6–12 месяцев.
- Эхокардиография и посещение врача также рекомендуются, если у человека появляются новые симптомы или они меняются.
В прошлом врачи рекомендовали людям с пролапсом митрального клапана принимать антибиотики перед медицинскими или стоматологическими процедурами, чтобы предотвратить инфекцию сердечного клапана, известную как эндокардит. Американская кардиологическая ассоциация определила, что прием антибиотиков перед процедурами не помогает людям с пролапсом митрального клапана и больше не рекомендуется.
Боль в груди — Better Health Channel
Боль в груди может быть серьезной. Это может быть вызвано временным ухудшением притока крови к сердцу (стенокардия) или внезапной закупоркой коронарных артерий, приводящей к сердечному приступу.
Если у вас болит грудь, обратитесь за неотложной медицинской помощью. Звоните 000, чтобы вызвать скорую помощь.
Существуют и другие возможные причины боли в груди, такие как несварение желудка и растяжение мышц. Помимо сердца, многие части грудной клетки, которые могут вызывать боль в груди, включают легкие, пищевод (пищевод), мышцы, кости и кожу.
Из-за сложной нервной системы в организме причина боли в груди может исходить из других частей тела, например из желудка (брюшной полости). Это называется «отраженной болью».
При сердечном приступе на счету каждая минута. Необходимо срочное лечение, чтобы не повредить сердце.
Если вы подозреваете, что у вас сердечный приступ или сомневаетесь в причине боли в груди, позвоните по номеру 000, чтобы вызвать скорую помощь.
Боль в груди — симптомы сердечного приступа
Боль в груди может быть предупреждающим признаком сердечного приступа.Сердечный приступ происходит, когда кровоснабжение вашего сердца блокируется и повреждает сердечную мышцу.
Чем дольше не лечить сердечный приступ, тем больше повреждений. В некоторых случаях сердечный приступ может закончиться летальным исходом. Многие австралийцы умирают от сердечного приступа или получают необратимое повреждение сердца, потому что не знают признаков или слишком долго ждут, чтобы действовать.
Симптомы сердечного приступа могут включать:
- Сильная раздавливающая боль в центре груди или за грудиной.Вы можете ощущать это как чувство сдавливания, сжатия, удушья или сильного давления.
- Боль распространяется на плечи, руки, шею, горло, челюсть или спину.
- Потоотделение.
- Чувство тревоги, головокружения или плохого самочувствия.
- Ощущение дурноты в желудке.
- Одышка.
- Симптомы, которые часто длятся от 10 до 15 минут и более.
Симптомы сердечного приступа могут варьироваться от человека к человеку, и у некоторых людей симптомы отсутствуют или отсутствуют.
Боль в груди — стенокардия
Стенокардия — это кратковременная боль в груди, которая возникает, когда сердечная мышца не получает достаточно крови или кислорода — часто, когда ей приходится работать больше, чем обычно. Это может произойти при физических упражнениях, стрессе, холодной погоде или после обильного приема пищи.
Боль при стенокардии облегчается в покое или после приема лекарств от стенокардии.
Стенокардия обычно вызывается основной болезнью коронарной артерии, когда артерии сердца сужаются из-за накопления бляшек (жировых отложений) на стенках артерий.Это сужение означает, что кровоснабжение сердца снижается, что вызывает боль в груди (стенокардия). Стенокардия обычно не вызывает повреждения сердца.
Стенокардия и сердечный приступ — факторы риска
Стенокардия и сердечный приступ обычно вызваны основным заболеванием коронарной артерии, которое имеет определенные факторы риска — некоторые вы можете изменить, другие — нет.
Факторы риска, которые вы можете изменить:
Факторы риска, которые вы не можете изменить:
- старение — риск увеличивается с возрастом
- женщина в постменопаузе
- мужчина
- семейный анамнез сердечных заболеваний
- этническая принадлежность — аборигены островов Торресова пролива и некоторые другие группы населения подвержены более высокому риску
Важно помнить, что люди без этих факторов риска также могут страдать от стенокардии или сердечного приступа.
Другие частые причины боли в груди
Симптомы сердечного приступа схожи с другими состояниями, поэтому боль в груди может не иметь ничего общего с сердцем.
К другим частым причинам боли в груди относятся:
- Расстройство желудка или желудочная кислота, поднимающаяся по пищеводу (рефлюкс). Эта распространенная проблема может усугубляться курением, употреблением алкоголя или кофе, употреблением жирной пищи и приемом некоторых лекарств. Вы можете почувствовать это как жгучую боль в груди. Часто быстро проходит после приема антацидов или молока.
- Инфекция грудной клетки.
- Травма грудной клетки (переломы ребер).
- Сгустки крови в легких (тромбоэмболия легочной артерии).
- Растяжения грудных мышц — они могут быть вызваны интенсивными упражнениями, физически активной работой, занятиями контактными видами спорта или поднятием тяжестей в тренажерном зале.
- Воспаление в реберных суставах около грудины (реберно-реберный хондрит).
- Опоясывающий лишай (или опоясывающий герпес) или может вызвать боль в груди до того, как сформируется сыпь.
Обратитесь за неотложной медицинской помощью при боли в груди
При боли в груди каждая минута на счету.Чем быстрее вы попадете в больницу, тем лучше.
Если какая-либо деятельность вызывает боль в груди, выполните следующие действия:
1. Прекратите то, что вы делаете, и немедленно отдохните.
2. Разговор — расскажите кому-нибудь о своих чувствах.
Если вы принимаете лекарства от стенокардии:
- Подождите 5 минут. Если симптомы не исчезли — примите еще одну дозу лекарства.
- Подождите 5 минут. Если симптомы не проходят…
3.Позвоните по номеру 000 и примите таблетку аспирина 300 мг (если есть).
- Вызовите скорую помощь.
- Не кладите трубку.
- Дождитесь инструкций оператора.
Не принимайте аспирин, если у вас аллергия на аспирин или ваш врач сказал вам не принимать его.
Помните: если вы сомневаетесь в своей боли, все равно вызывайте скорую помощь.Не садитесь за руль в больницу. Ждать скорую помощь. В нем есть специализированный персонал и оборудование, которые могут спасти вам жизнь.
Диагностика боли в груди
Перед началом лечения необходимо выяснить причину боли. Вам может быть сделано множество анализов, в том числе:
Если ваш лечащий врач считает, что у вас стенокардия, он может назначить дополнительные тесты для проверки состояния кровеносных сосудов, кровоснабжающих ваше сердце. Они также могут организовать тест с физической нагрузкой (на велотренажере или беговой дорожке) или другие тесты, такие как ангиограмма или компьютерная томография грудной клетки.
Причину боли в груди не всегда легко диагностировать.Вашему врачу может потребоваться увидеть вас более одного раза, чтобы быть уверенным, и могут потребоваться дополнительные анализы, или вас могут направить к кардиологу (кардиологу).
Восстановление после боли в груди
Если ваш врач исключил серьезные причины боли в груди, скорее всего, вы полностью выздоровеете. Общие рекомендации по уходу за собой включают:
- Следуйте советам врача по поводу лечения.
- В первые несколько дней дома постарайтесь расслабиться.
- Отдохните, если чувствуете усталость.
- Постепенно увеличивайте активность, насколько это возможно.
- Нет необходимости ограничивать работу или напряженную деятельность (включая секс), если вы чувствуете себя хорошо.
- Проконсультируйтесь с местным врачом (GP) по рекомендации лечащего врача.
Снизьте риск сердечного приступа
Способы снизить риск сердечного приступа включают:
Куда обратиться за помощью
Стенокардия (боль в груди) | Американская кардиологическая ассоциация
Стенокардия — это боль или дискомфорт в груди, вызванные тем, что сердечная мышца не получает достаточно богатой кислородом крови.Это может быть ощущение давления или сдавливания в груди. Дискомфорт также может возникать в ваших плечах, руках, шее, челюсти или спине. Боль при стенокардии может даже походить на несварение желудка.
Но стенокардия — это не болезнь. Это симптом основной проблемы с сердцем, обычно ишемической болезни сердца (ИБС). Существует много типов стенокардии, в том числе микрососудистая стенокардия, стенокардия Принцметала, стабильная стенокардия, нестабильная стенокардия и вариантная стенокардия. Посмотреть анимацию стенокардии (ссылка откроется в новом окне).
Обычно это происходит из-за сужения или закупорки одной или нескольких коронарных артерий, что также называется ишемией.
Стенокардия также может быть симптомом ишемической микрососудистой болезни (МВД). Это сердечное заболевание, которое поражает самые маленькие коронарные артерии сердца и чаще поражает женщин, чем мужчин. Коронарный МВД также называют сердечным синдромом Х и необструктивной ИБС. Узнайте больше о стенокардии у женщин.
В зависимости от типа стенокардии существует множество факторов, которые могут вызвать приступ стенокардии. Симптомы также различаются в зависимости от типа вашей стенокардии.
Типы стенокардии
Важно знать типы стенокардии и их различия.
Узнайте о своем риске стенокардии
Если вы подвержены риску сердечного заболевания или коронарной сердечной недостаточности, вы также подвержены риску развития стенокардии. Основные факторы риска сердечно-сосудистых заболеваний и ишемической болезни сердца включают:
Диагностика стенокардии
Все боли в груди должны быть проверены лечащим врачом. Если у вас болит грудь, ваш врач захочет выяснить, является ли это стенокардией, и если это так, то является ли стенокардия стабильной или нестабильной. Если он нестабилен, вам может потребоваться неотложная медицинская помощь, чтобы попытаться предотвратить сердечный приступ.
Ваш врач, скорее всего, проведет физический осмотр, спросит о ваших симптомах и спросит о ваших факторах риска и семейном анамнезе сердечных и других сердечно-сосудистых заболеваний.
Поговори со своим врачом
Ваш врач, вероятно, задаст вам ряд вопросов, чтобы исключить наиболее важные или опасные для жизни возможности. Думайте наперед, чтобы вы могли предоставить как можно больше информации. Вот несколько вопросов, которые вам могут задать:
- Как давно вы страдаете этим заболеванием?
- По шкале от 1 (легкий) до 10 (критический), каков ваш уровень дискомфорта?
- Какое поведение вызывает боль? Физическая активность? Принимать пищу?
- Что снимает дискомфорт?
Распечатайте наш журнал стенокардии, чтобы отслеживать симптомы стенокардии.
Лечение стенокардии
Все боли в груди должны быть проверены врачом. Если ваш врач считает, что у вас нестабильная стенокардия или что ваша стенокардия связана с серьезным заболеванием сердца, он может порекомендовать следующие тесты и процедуры:
Лечение ангины включает:
Эти процедуры помогут уменьшить боль и дискомфорт, а также уменьшить частоту возникновения стенокардии. Они также предотвратят или снизят ваш риск сердечного приступа и смерти, вылечив любое основное сердечно-сосудистое заболевание, которое у вас может быть.
Не всякая боль в груди является признаком болезни сердца.
Другие состояния также могут вызывать боль в груди, например:
- Тромбоэмболия легочной артерии (закупорка легочной артерии)
- Расслоение аорты (разрыв большой артерии)
- Инфекция легких
- Стеноз аорты (сужение аортального клапана сердца)
- Гипертрофическая кардиомиопатия (болезнь сердечной мышцы)
- Перикардит (воспаление тканей, окружающих сердце)
- Паническая атака
Подробнее:
3 типа боли в груди, которые вас не убьют — Основы здоровья от клиники Кливленда
При некоторых типах боли в груди следует немедленно обратиться в отделение неотложной помощи.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Если вы испытываете новую или необъяснимую боль, давление или дискомфорт в центре груди или в руках, спине, челюсти, шее или верхней части живота — наряду с одышкой, холодным потом, тошнотой, усталостью или головокружением — для минимум пять минут, звоните 911.
Эти симптомы могут сигнализировать о сердечном приступе или инфаркте миокарда. Немедленное лечение необходимо для сохранения сердечной мышцы.
Но когда ломота в груди и боли мимолетны, часто бывает иначе.
Симптомы, указывающие на другую проблему
Кардиолог Кертис Риммерман, доктор медицины, отмечает, что следующие симптомы вряд ли могут свидетельствовать о сердечном приступе:
- Мгновенный дискомфорт в груди, часто характеризующийся разрядом молнии или поражением электрическим током. Дискомфорт или боль в сердце неумолимы, обычно в течение нескольких минут. Кратковременный дискомфорт в груди с большей вероятностью является результатом травмы или воспаления опорно-двигательного аппарата или нервной боли (например, сломанного ребра, растяжения мышцы грудной стенки или опоясывающего лишая на грудной клетке).
- Точечный дискомфорт в груди, который усиливается при изменении положения тела. дыхание. Боль в сердце обычно диффузная или иррадиационная. Точечный дискомфорт, который усиливается при расширении грудной клетки (например, при дыхании), чаще затрагивает легкие.
- Дискомфорт в груди, который проходит после упражнений. Сердечная боль обычно усиливается при выполнении упражнений. Острая боль в груди, которая улучшается при движении, чаще имеет другие причины (например, кислотный рефлюкс).
Симптомы сердечного приступа сильно различаются
Доктор Риммерман подчеркивает, что симптомы сердечного приступа или стенокардии могут сильно различаться от человека к человеку. Некоторые люди вообще не испытывают никаких симптомов. Другие испытывают сокрушительную боль в груди.Третьи могут чувствовать дискомфорт только в руке, горле или челюсти.
Но дискомфорт неумолим, обычно длится пять минут и более (даже до получаса или, реже, двух часов).
«Независимо от того, где болит, люди обычно не могут найти положение, которое облегчит боль», — говорит д-р Риммерман. «Они также не находят облегчения, выпивая воду, принимая антациды или делая глубокий вдох».
Вот когда важно позвонить в службу 911, чтобы получить неотложную помощь.
Если дискомфорт в груди мимолетный, но серьезный, запишитесь на прием к лечащему врачу. Но в случае сомнений доктор Риммерман советует: «Будьте осторожны и обратитесь к врачу или в отделение неотложной помощи».
6 фактов о боли в груди
Вы когда-нибудь чувствовали резкую боль в груди и были уверены, что у вас сердечный приступ? Возможно, вы даже пошли в отделение неотложной помощи или позвонили своему врачу только для того, чтобы узнать, что ваш «сердечный приступ» на самом деле был растянутой мышцей.Или, может быть, вы были абсолютно уверены, что ваша боль в груди была просто изжогой, но в конце концов это оказался сердечный приступ.
По правде говоря, нелегко сказать, что стоит за болью в груди и является ли причина опасной для жизни или просто неприятностью. Итак, мы поговорили с интервенционным кардиологом Гэри Шером, доктором медицины, из Rush, который поделился пятью вещами, которые каждый должен знать о боли в груди.
1. Это может быть стенокардия, а не сердечный приступ.
Ваш врач может использовать слова «стенокардия» или «стенокардия», когда обсуждает вашу боль в груди.На самом деле стенокардия — это медицинский термин, обозначающий боль в груди, давление или стеснение, но это не то же самое, что сердечный приступ.
- Сердечный приступ возникает, когда приток крови к части сердца внезапно и полностью прекращается, обычно из-за тромба.
- Стенокардия возникает, когда количество крови, притекающей к сердечной мышце, не может удовлетворить потребность сердца в крови.
Кровоснабжение сердечной мышцы обычно снижается из-за атеросклероза — накопления жировых бляшек в артериях, кровоснабжающих сердце.Когда потребность сердца в кровотоке увеличивается (из-за напряжения или эмоционального стресса) у человека с ограниченным кровоснабжением сердца, этот человек может испытывать симптомы стенокардии, включая сжатие, жжение, стеснение или ощущение давления в груди.
Специалисты в области здравоохранения делят стенокардию на две категории: стабильная стенокардия и нестабильная стенокардия. Стабильная стенокардия возникает во время активности или эмоционального стресса, тогда как нестабильная стенокардия обычно возникает в состоянии покоя.
Если у вас стенокардия, это означает, что у вас есть заболевание коронарной артерии, но это не обязательно означает, что у вас есть или есть повышенный риск сердечного приступа.
Так как же определить, является ли ваша боль в груди стенокардией или сердечным приступом? Вот несколько важных отличий:
| Стенокардия | Сердечный приступ |
|---|---|
| Не вызывает необратимых повреждений сердечной мышцы. | Может вызвать необратимое повреждение сердечной мышцы. |
| Вызвано физическим напряжением, возбуждением или эмоциональным стрессом. Симптомы могут появляться и исчезать в течение недель, месяцев или даже лет, но приступы непродолжительны и могут облегчаться отдыхом. | Обычно возникает внезапно, не проходит после отдыха и обычно сопровождается другими симптомами. |
| Скорее легкое сдавливание, жжение или давление (часто описываемое как скорее дискомфорт, чем настоящая боль). | Обычно описывается как сильная «давящая» боль в груди (хотя некоторые люди не испытывают сокрушительной боли в груди или даже не испытывают боли вообще). |
2. Разнообразные сердечные заболевания могут вызывать боль в груди.
Хотя ишемическая болезнь сердца является основной причиной боли в груди, Шаер говорит, что боль может возникать даже при отсутствии частично или полностью заблокированной артерии.
Это некоторые другие сердечные заболевания, которые могут вызывать боль в груди:
Перикардит
Перикардит — это воспаление или инфекция сердечной сумки. Это состояние может вызывать боль в груди, похожую на стенокардию, а также имеет тенденцию вызывать резкую, устойчивую боль в верхней части шеи и плечевых мышц, которая может усиливаться, когда вы дышите, глотаете пищу или лежите на спине.
Миокардит
Миокардит — воспаление сердечной мышцы. Часто боль в груди сопровождается повышением температуры тела, утомляемостью и затрудненным дыханием.
Пролапс митрального клапана
Пролапс митрального клапана — это состояние, при котором митральный клапан сердца не закрывается должным образом.
Расслоение аорты
Расслоение аорты — необычное, но опасное для жизни заболевание, которое возникает, когда в аорте (самой большой артерии тела) образуется разрыв.Это вызывает внезапную сильную боль с ощущением разрыва или разрыва в шее, спине или животе.
Ишемическая микрососудистая болезнь (МВД)
Ишемическая микрососудистая болезнь (МВД) — это заболевание, поражающее стенки мельчайших артерий сердца. MVD, также называемый сердечным синдромом X и необструктивным сердечно-сосудистым заболеванием сердца, чаще встречается у женщин.
Хотя боль в груди является одним из признаков проблем с сердцем, любой орган или ткань в груди может быть источником боли в груди.
3. Боль может исходить не от сердца или даже не от груди.
Хотя боль в груди является одним из признаков проблем с сердцем, важно отметить, что любой орган или ткань в груди, включая легкие, пищевод, мышцы, сухожилия, ребра и нервы, могут быть источником боли в груди.
«Боль также может распространяться в грудь от шеи, живота и спины, создавая иллюзию, что она исходит из вашего сердца», — говорит Шаер. Фактически, примерно у 25 процентов людей в США.S. которые испытывают боль в груди, причина связана с частями тела, кроме сердца, в том числе со следующими:
- Заболевания желудочно-кишечного тракта (язва желудка, гастрит, изжога, гастроэзофагеальная рефлюксная болезнь и камни в желчном пузыре)
- Заболевания легких (сгустки крови, пневмония и плеврит или отек слизистой оболочки легкого) или коллапс легкого
- Панические атаки (также называемые паническим расстройством)
- Воспаление областей соединения ребер с грудиной или грудиной, называемое костохондритом
- Растяжения мышц или сухожилий в области грудной клетки или грудной клетки
- Астма
- Битумная черепица
4.Некоторые люди, страдающие сердечным приступом, вообще не испытывают боли в груди.
Хотя боль в груди — далеко не единственный симптом, который чаще всего ассоциируется с сердечным приступом, не каждый, кто страдает сердечным приступом, чувствует эту сокрушающую боль в груди. В то время как некоторые могут сгибаться вдвое из-за тисков, сжимающих их сердца, другим может казаться, что медведь стоит им на груди. Или они могут вообще ничего не испытывать.
- У женщин, например, , как правило, другие симптомы сердечного приступа, чем у мужчин.«Часто у женщин нет классических симптомов, таких как боль в груди, похожая на давление, — говорит Шаер. «Они чаще испытывают головокружение, тошноту или усталость, и у них может быть боль в груди, которая распространяется в обе руки, а не только в левую руку, как это часто бывает у мужчин».
- Диабетики также могут не испытывать сокрушительной боли в груди, потому что у них нет таких нервных реакций, как у недиабетиков. При сердечном приступе диабетик может вместо этого чувствовать слабость или головокружение, одышку или просто плохое самочувствие.
- Пациенты пожилого возраста, тоже, скорее всего, не будут испытывать боли в груди.
- По мнению некоторых исследователей, люди с высокой толерантностью к боли могут с меньшей вероятностью распознать признаки сердечного приступа.
«Они могут потерять сознание, чувствовать себя слабыми или сбитыми с толку», — говорит Шаер. «Если вы диабетик или пожилой человек — или ухаживаете за диабетиком или пожилым человеком — важно знать, что эти группы населения часто испытывают необычные симптомы сердечного приступа, поэтому вы не списываете их со счетов.«
5. Время = сердечная мышца, поэтому не ждите помощи.
Если вы думаете, что у вас сердечный приступ, немедленно звоните 911. Время имеет значение: чем дольше коронарная артерия заблокирована на 100 процентов, тем больше будет повреждение сердца.
«Никогда не садитесь за руль и не заставляйте кого-нибудь отвезти вас в больницу», — говорит Шаер. «Техники скорой медицинской помощи, которые отвечают на вызов 911, лучше всего оснащены для оказания помощи пациентам с сердечным приступом, отслеживают их на предмет любых аномальных сердечных ритмов, которые могут развиться, и быстро транспортируют их в ближайшую больницу, способную открыть артерию с помощью ангиопластики.«
Если вас беспокоит боль в груди или если постоянная боль в груди влияет на качество вашей жизни, поговорите со своим врачом. Он или она может провести тесты, чтобы определить источник вашей боли, помочь вам получить облегчение и потенциально предотвратить более серьезные проблемы со здоровьем в будущем.
6. Будьте готовы ответить и задавать вопросы, если вы обратитесь к врачу по поводу боли в груди.
Независимо от того, оценивается ли ваша боль в груди в кабинете врача или в машине скорой помощи, вы можете ожидать, что поставщики медицинских услуг зададут вам вопросы.