что это, причины, симптомы, лечение
Синдром Горнера (Бернара-Горнера) – патологическое состояние, обусловленное поражением симпатического отдела нервной системы, отвечающего за иннервацию глаза. Это заболевание проявляется нарушением работы глазных мышц, расширяющих и суживающих зрачок, открывающих и закрывающих глаз. У больных развиваются некоторые моторные дисфункции: опускается веко, сужается зрачок, изменяется его реакция на свет, западает глаз. Повреждение нервного пути, идущего от головного мозга к глазу, проявляется обвисанием верхнего века и снижением или полным отсутствием потоотделения на правой или левой стороне лица. У детей с синдромом Горнера радужка имеет разный цвет: на одном глазу более темного оттенка, на втором – более светлого.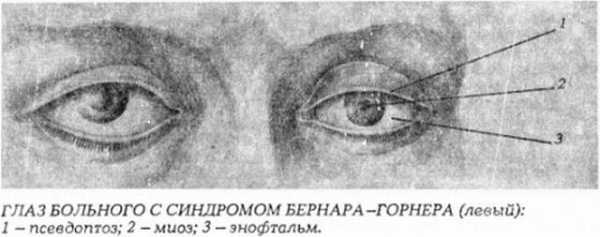
Заболевание впервые описал врач-офтальмолог из Швейцарии Горнер в 1869 году. Врожденная форма патологии клинически проявляется у новорожденных детей. Приобретенный синдром Горнера может развиться у людей любого возраста и половой принадлежности.
Синдром Горнера – это результат имеющейся в организме проблемы со здоровьем. Чаще всего он развивается после инсульта или травмы спинного мозга. В некоторых случаях этиопатогенетический фактор болезни не определяется. Лечение патологии направлено на устранение первичного заболевания.
Синдром Горнера – сравнительно нечастая болезнь, однако ее лечение доставляет немало хлопот неврологам и офтальмологам.
Формы патологии:
- Идиопатический или первичный тип – самостоятельное заболевание, развитие которого не зависит от других патогенных факторов. Симптоматика возникает на фоне полного благополучия пациента и самостоятельно исчезает, не требуя специфического лечения.
- Вторичный тип развивается на фоне имеющегося в организме конкретного заболевания: сосудистого, нервного, вирусного, онкологического, аутоиммунного.
Виды синдрома от уровня поражения: преганглионарный, постганглионарный, центральный.
- Центральный вид характеризуется поражением нейронов, идущих от гипоталамуса к спинному мозгу. Синдром сопровождается дисфункцией ствола мозга, нарушением симпатической иннервации потоотделительных желез лица и проявляется гомолатеральным ангидрозом лица и шеи.
- Преганглионарный тип — поражение нейронов, начинающихся от «цилиоспинального центра» мозга и поднимающихся вдоль верхушки легкого по передней поверхности шеи. Патология проявляется уменьшением выделения пота или его отсутствием на стороне поражения, слабостью и атрофией мышц руки с той же стороны, болью в надключичной ямке.
- При постганглионарном типе поражаются нейроны, идущие от верхнего шейного ганглия через шею, основание черепа, кавернозные синусы в глазницу. У больных возникают сосудистые головные боли.
Этиология и патогенез
Заболевания, проявляющиеся синдромом Горнера:
- Ссудистая патология: расширение вен шеи, ограниченная внутрипросветная дилатация аортального сосуда, недостаточность вертебробазилярной артерии, недоразвитие внутренней сонной артерии;
- Тупая или операционная травма шеи, черепно-мозговая травма;
- Воспалительные болезни: средний отит, медиастенит, воспаление верхних ребер и шейно-грудного отдела позвоночника, тяжелый остеоартрит шеи с остями костей,
- Системные заболевания: нейрофиброматоз, демиелинизирующее заболевание ЦНС, патологически быстрая утомляемость поперечнополосатых мышц;
- Эндокринопатии: диффузный токсический зоб;
- Болезни нервной системы: блокада нервных сплетений шеи, менингит, арахноидит, энцефалит, воспаление тройничного нерва, образование полостей в спинном мозге, закупорка тромбом пещеристого синуса, сильные и мучительные приступы головной боли;
- Интоксикация различного генеза: алкогольная, лекарственная, пищевая.
Синдром Горнера в неврологии характеризуется тотальным поражением нейронов, идущих по зрительному каналу к глазам из продолговатого мозга. Патологическая иннервация глазных мышц обусловлена нарушением передачи импульса по нервным волокнам. При синдроме Горнера поражаются нервные центры, отвечающие за работу сердца, размер зрачков, выделение пота, артериальное давление и адаптационные функции, позволяющие организму приспособиться к изменениям в окружающей среде.

Причины патологии у детей:
- Врожденный тип обусловлен нарушением эмбриогенеза. Он составляет 50% из всех случаев синдрома Горнера у детей. Его причинами обычно являются: родовая травма, новообразования носоглотки, опухоли ЦНС, внутриутробное инфицирование.
- Известны случаи взаимосвязи врожденного синдрома Горнера с вирусом ветряной оспы и цитомегаловирусной инфекцией. Эти микробы обладают тропизмом к нервной ткани, что способствует появлению после рождения характерных признаков окулосимпатического синдрома.
- Приобретенная форма у грудных детей является следствием применения специальных акушерских приспособлений: вращения плода, затрудненного рождения плеча, наложения акушерских щипцов при родовспоможении, вакуумной экстракции плода.
- Глазные мышцы могут полностью лишиться сократительной способности при нарушении симпатической иннервации, спровоцированной операцией на грудной клетке малыша, корректирующей врожденный порок сердца. Это ятрогенный вариант патологии, при котором поражаются нервные пути и ганглии, что проявляется характерным симптомокомплексом.
Симптоматика
Основные симптомы заболевания можно увидеть невооруженным глазом. Чаще всего они определяются на одной стороне лица.
- Птоз верхнего века и «перевернутый птоз» нижнего века уменьшают размер глазной щели.
- Затрудненная видимость, нарушение зрения.
- Сужение зрачка.
- Анизокория – разные диаметры зрачков.
- Снижение фотореакции зрачка.
- Замедленная адаптация зрачка к различной степени освещенности.
- Отсутствие реакции зрачка на разные лекарственные препараты.
- Западение и уплощение глазного яблока.
- Пониженное выделение пота на одной стороне лица или его полное отсутствие.
- Расширение сосудов конъюнктивы, красный окрас глаза.
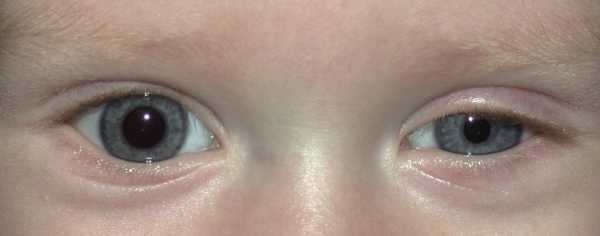
- Разный цвет радужной оболочки глаз у детей.
- Неравномерное распределение цветного пигмента по радужке.
- Гипопродукция слезы со стороны поражения.
- Усиление аккомодации или ее паралич.
- Синдром сухого глаза.
- Осунувшийся вид лица со стороны поражения.
- Диплопия – двоение в глазах.
Синдром Горнера проявляется специфическими клиническими признаками, по которым легко определить наличие данной патологии у человека. Присутствие как минимум двух симптомов из перечисленного списка указывает на эту болезнь.
Существует отдельная форма заболевания — неполный синдром Горнера, характеризующийся отсутствием типичной симптоматики. Диагностировать данный недуг может только высококвалифицированный офтальмолог.
Диагностика
Диагностика синдрома Горнера начинается с непосредственного визуального осмотра больного. Врач изучает явную симптоматику патологии и собирает подробный анамнез. Физикальное обследование заключается в пальпации надключичных лимфатических узлов и щитовидной железы.

Затем переходят к специфическим диагностическим методикам, которые безошибочно определят данную болезнь.
- Офтальмологи закапывают в глаза мидриатики – «Мидримакс», «Ирифрин», «Цикломед». Под воздействием данных растворов у здоровых людей расширяется зрачок. Если этого не происходит, значит, в организме имеется патология. Специалист сравнивает реакцию зрачков и определяет состояние нервных структур у больного.
- Определение адаптивной способности глаза к перепаду интенсивности освещения – еще один тест, подтверждающий наличие синдрома Горнера. У больных замедлена адаптация зрачка к различной степени освещенности.
- Исследование характера птоза и его дифференцировка с воспалением глазодвигательного нерва. Синдром Горнера характеризуется средним или слабым, едва заметным опущением верхнего века и сужением зрачка. При поражении черепных нервов, обеспечивающих адекватную работу зрительного анализатора, птоз выраженный, а зрачок сильно расширенный.
- КТ и МРТ различных областей тела человека позволяет выявить первопричину синдрома.
- Рентгенологическое исследование проводится с целью обнаружения новообразований и определения их локализации.
- УЗИ сосудов головы и шеи.
- Общий анализ крови.
- Биопсия лимфоузлов и ангиография сонной артерии – вспомогательные методы диагностики синдрома.
Окончательный диагноз патологии ставят окулисты и невропатологи после совместного осмотра больного.
Лечение
Идиопатическая форма синдрома проходит самостоятельно, без проведения лечебных процедур. Специфической терапии приобретенной формы недуга в настоящее время не существует. Симптоматика патологии заметно ослабевает после устранения основного заболевания, спровоцировавшего развитие синдрома.

Основные методы лечения патологии:
- Нейростимуляция – самый эффективный метод лечения синдрома Горнера. К коже прикрепляют электроды, по которым электрические импульсы поступают к пораженным мышцам и стимулируют их. При этом улучшается кровоснабжение и частично восстанавливается иннервация мышц. Даже слабые мышечные волокна становятся подготовленными к регулярной нагрузке. Эта болезненная процедура улучшает метаболизм и тонизирует глазные мышцы.
- Пластическая хирургия обеспечивает коррекцию дискомфортных зон и косметических недостатков. Профессиональные хирурги восстанавливают правильную форму глазной щели, век и возвращают больному здоровый вид.
- Кинезотерапия — специальное комплексное лечение, активизирующее нервы и мышцы пострадавшего глаза. В его состав входит дыхательная гимнастика, лечебная физкультура, подвижные игры, массаж. Эти методы позволяют стимулировать пораженные участки по средствам физического контакта.
- Массаж век проводят аккуратно ватным тампоном, смоченным в антисептическом средстве или пропитанным тетрациклиновой мазью, альбуцидом. Легкими, поглаживающими движениями с небольшим надавливанием и похлопываниями начинают массаж у внутреннего уголка глаза и заканчивают в области внешнего уголка.
- Существуют упражнения, повышающие тонус глазных мышц. Они проводятся одними глазами без поворотов головы. Больным рекомендуют смотреть вверх, а затем резко вниз; влево, а затем резко вправо; переводить взгляд по диагонали; смотреть на приближающуюся к носу фалангу пальца; вращать глазами в разные стороны; фиксировать взгляд на дальнем, а затем на ближнем предмете; резко закрывать и открывать глаза. Такие ежедневные упражнения, выполняемые в течение трех месяцев, помогут укрепить глазные мышцы и поднять их тонус.
Народное лечение синдрома Горнера проводится с согласия лечащего врача. Для этого используют аромамасла и лифтинг-маски. Яично-кунжутную маску наносят тонким слоем на больное веко на 20 минут. Кашицу из сырого картофеля наносят на веко, оставляют на полчаса и смывают теплой водой.
Синдром Горнера сам по себе не угрожает жизни больного, а вызывает лишь косметические дефекты. Нередко он является проявлением серьезных заболеваний организма. Чтобы избежать развития опасных осложнений, необходимо как можно раньше обратиться к врачу. Нельзя игнорировать даже незначительный дискомфорт в глазах. Консультация офтальмолога и невролога, всестороннее обследование и курсовая терапия позволят предотвратить дальнейшее прогрессирование патологии.
Видео: синдром Горнера, программа “Жить здорово!”
sindrom.info
Синдром Горнера — причины, симптомы, диагностика и лечение
Синдром Горнера – симптомокомплекс, обусловленный поражением симпатической нервной системы, проявляющийся офтальмологическими нарушениями, расстройствами потовыделения и тонуса сосудов на стороне поражения. Клиническая картина представлена птозом, миозом, эндофтальмом в сочетании с гиперемией и дисгидрозом половины лица. Для постановки диагноза применяется проба с оксамфетамином, биомикроскопия глаза, КТ глазниц, тест на изучение реакции зрачков. Терапевтическая тактика сводится к назначению электрической нейростимуляции. Возможна коррекция косметических дефектов при помощи пластических операций.
Общие сведения
Синдром Горнера (синдром Бернара-Горнера, окулосимпатический синдром) – вторичная патология, которая развивается на фоне других заболеваний. В 75% случаев возникновение приобретенной формы связано с выполнением блокады плечевого сплетения надключичным доступом при использовании большого объема анестетика. Иногда появление синдрома свидетельствует о тяжелых поражениях шеи или грудной клетки (злокачественные новообразования лёгких, медиастинит). Впервые болезнь описал швейцарский офтальмолог Иоганн Фридрих Горнер в 1869 году. Патология с одинаковой частотой встречается среди лиц мужского и женского пола.
Синдром Горнера
Причины синдрома Горнера
Различают врождённую или приобретённую форму заболевания. Врожденный вариант возникает вследствие родовой травмы. Описаны случаи наследования окулосимпатического синдрома по аутосомно-доминантному типу, при этом признаки вовлечения в патологический процесс вегетативной нервной системы могут отсутствовать. Основные причины развития приобретенного варианта:
- Ятрогенное вмешательство. Синдром Горнера – частое осложнение неправильной постановки дренажа по Бюлау. Симптомы также появляются после пересечения нервных волокон, блокады шейного сплетения или звездчатого ганглия в области грудной клетки или шеи.
- Травматические повреждения. Заболевание нередко обусловлено тупой травмой основания шеи с поражением грудной или шейной симпатической нервной цепи. Клинические проявления наблюдаются на стороне, противоположной от зоны повреждения.
- Отогенные патологии. Болезнь может возникать в результате распространения инфекции из полости среднего уха при отите. Этому способствует перфорация барабанной перепонки и лабиринтит в анамнезе.
- Злокачественные новообразования. Сдавливание опухолью нервных волокон приводит к появлению клинической симптоматики синдрома Горнера. Наиболее частыми причинами являются опухоль Панкоста или бронхогенная карцинома верхушки лёгкого.
- Неврологические болезни. Развитие патологии может быть связано с латеральным медуллярным синдромом, параличом Дежерин-Клюмпке или рассеянным склерозом. Реже этиологическим фактором становится сирингомиелия.
- Сосудистые патологии. Распространённая причина синдрома Горнера – аневризма аорты. Локальные изменения на уровне артерий, кровоснабжающих зону поражения, также могут выступать в роле триггера.
- Болезни щитовидной железы. Окулосимпатический синдром может возникать на фоне щитовидно-шейной венозной дилатации или зоба. Часто прослеживается взаимосвязь между проявлениями болезни и гиперплазией щитовидной железы.
Патогенез
В основе развития заболевания лежит центральное, пре- или постганглионарное поражение симпатических нервных волокон. Из-за нарушения иннервации верхней тарзальной мышцы или мышцы Мюллера возникает классическое опущение верхних век или перевёрнутый птоз. Выраженность цилиоспинального рефлекса снижается. Патологическая пигментация меланоцитов, формирующих основу радужки, приводит к гетерохромии. Конъюнктива выглядит гиперемированной, что обусловлено расширением сосудов при параличе гладких мышц или патологии симпатической вазоконстрикторной реакции. Паралич или парез орбитальной мышцы глаза ведет к энофтальму. Симптоматика болезни развивается с противоположной стороны от зоны поражения.
Симптомы синдрома Горнера
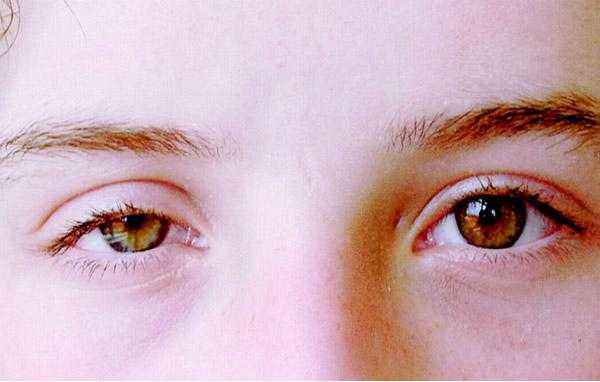
Для патологии характерно одностороннее течение. Пациенты предъявляют жалобы на опущение верхнего века или небольшое поднятие нижнего. Визуально определяется анизокория, вызванная сужением одного из зрачков. На поражённой стороне лица отмечается нарушение потоотделения и гиперемия. Глаз выглядит посаженным вглубь глазницы, выраженность эндофтальма незначительная. Клиническую симптоматику усугубляет сужение глазной щели. Выделение слез резко затруднено, в редких случаях глаз кажется «мокрым». Из-за стойкого миоза ухудшается темновая адаптация, больные отмечают, что стали хуже видеть в сумерках, хотя острота зрения сохраняется. Развитие заболевания в детском возрасте часто приводит к тому, что со стороны поражения радужка имеет более светлый оттенок.
Осложнения
Нарушение иннервации является предрасполагающим фактором к развитию воспалительных заболеваний переднего сегмента глаза (конъюнктивит, кератит, блефарит). Из-за измененной топографии глазного яблока по отношению к слезной железе возникает её дисфункция, это потенцирует развитие ксерофтальмии. Западение глаза способствует проникновению инфекционных агентов в орбиту. В тяжелых случаях возможно формирование флегмоны или субпериостального абсцесса глазницы. У большинства больных развивается вторичная гемералопия, которая не поддается классическим методам лечения.
Диагностика
Постановка диагноза базируется на результатах физикального осмотра и специальных методов исследования. При осмотре выявляется миоз, гетерохромия и западение глазного яблока на пораженной стороне. Реакция зрачков на свет вялая или не определяется. Основные методы диагностики:
- Тест с оксамфетамином. Используется для установления причины миоза. Если третий нейрон не задействован, применение амфетамина ведёт к появлению стойкого мидриаза. В заключении указывают, на каком промежутке поврежден нервный путь.
- Биомикроскопия глаза. Отмечается инъекция сосудов конъюнктивы. Прозрачность оптических сред глаза не снижена, структура радужки неоднородна. Может наблюдаться неравномерное распределение пигмента.
- Тест на определение задержки расширения зрачка. При болезни Горнера птоз сочетается с суженным зрачковым отверстием. При поражении глазодвигательного нерва в результате исследования выявляется сочетание опущения века с мидриазом.
- КТ орбит. Исследование осуществляется для определения этиологии болезни. Компьютерная томография дает возможность визуализировать объемные образования глазницы и травматические повреждения органа зрения.
Дифференциальная диагностика проводится с анизокорией различного генеза и синдромом Пти. При обнаружении анизокории пациенты подлежат дальнейшему обследованию, поскольку данный симптом также может наблюдаться при нарушении мозгового кровообращения, аномалиях развития глаза. Болезнь Пти часто называют обратным окулосимпатическим синдромом. При этой патологии определяется мидриаз, экзофтальм, расширение складок век, офтальмогипертензия, не свойственные классическому окулосимпатическому синдрому.
Лечение синдрома Горнера
Заболевание тяжело поддается лечению. Доказана определенная эффективность применения нейростимуляции. Благодаря низкоамплитудным электрическим импульсам происходит стимуляция пораженных мышц, это способствует улучшению трофики и полному либо частичному восстановлению утраченных функций. Если болезнь возникла на фоне гормонального дисбаланса, показана заместительная терапия гормональными средствами. При низкой эффективности метода рекомендуется оперативное устранение косметического дефекта. Применение методик пластической хирургии позволяет провести коррекцию птоза и энофтальма. Изучается возможность применения кинезиотрапии в лечении заболевания. Суть методики сводится выполнению массажа для стимуляции пораженных зон.
Прогноз и профилактика
Исход синдрома Горнера может быть неблагоприятным в прогностическом плане при невозможности устранить причину повреждения нервных волокон. Если этиологическим фактором является гормональная дисфункция, назначение заместительной терапии позволяет купировать все проявления болезни. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к своевременной диагностике и лечению заболеваний ЛОР-органов и щитовидной железы, коррекции гормонального фона. Если клиническая картина болезни связана с объемными образованиями глазницы, пациенты должны состоять на диспансерном учете у офтальмолога. Рекомендована КТ орбит в динамике.
www.krasotaimedicina.ru
лечение, причины и симптомы (ФОТО)
Синдром Горнера – это патологическое состояние, вызванное поражением симпатической нервной системы. Болезнь характеризуется нарушениями потоотделения, офтальмологическими проблемами и снижением сосудистого тонуса. Для патологии характерно одностороннее течение – она поражает одну сторону лица. И, помимо возникновения косметического дефекта, синдром Горнера вызывает целый ряд негативных последствий, которые тяжело поддаются лечению.
Что такое синдром Горнера?
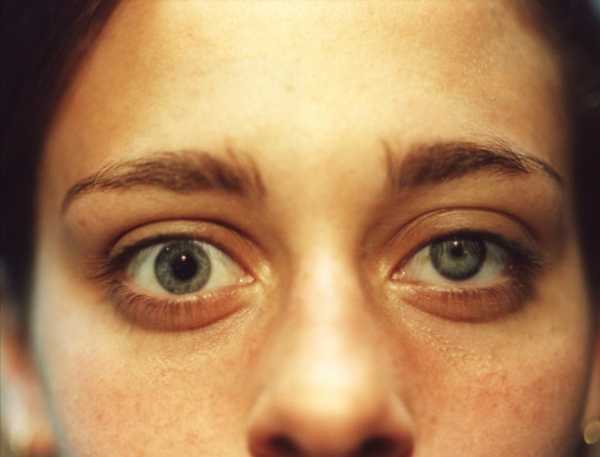
Синдром Горнера может встречаться как среди мужчин так и женщин, и очень плохо поддается лечению
Окулосимпатический синдром, или синдром Горнера, – это вторичная патология, развитие которой происходит на фоне других недугов. Болезнь была открыта Иоганном Фридрихом Горнером – немецким офтальмологом, который впервые описал ее в 1869 году.
Приобретенная форма заболевания чаще всего связана с использованием большого объема анестетического средства при выполнении блокады плечевого сплетения.
Появление данного синдрома может свидетельствовать о тяжелых патологиях грудной клетки или шеи. К примеру, симптомы данной патологии нередко присутствуют у больных с онкологическими процессами в легких. Болезнь в равной степени встречается среди мужчин и женщин. Также встречается синдром Горнера у новорожденных.
Причины
В современной медицине принято различать две формы данного недуга:
- Врожденная.
- Приобретенная.
Врожденный синдром Горнера по большей части развивается в результате родовых травм. Также известны случаи наследственной передачи синдрома по аутосомно-доминантному типу.
Приобретенный синдром может развиваться по целому ряду причин:
- Перенесенные травмы. Недуг нередко возникает в результате тупых травм основания шеи, вследствие которых поражается шейная или грудная симпатическая нервная цепь. Как правило, признаки недуга проявляются на той стороне, которая является противоположной поврежденной зоне.
- Возникшие в результате операций осложнения. Развитие синдрома Горнера нередко происходит на фоне ошибок, допущенных в процессе установки дренажа по Бюлау или при проведении блокады шейного сплетения.
- Неврологические недуги (например, рассеянный склероз или паралич Дежерина-Клюмпке).
- Заболевания щитовидки. Гиперплазия щитовидной железы нередко становится провокатором развития у пациента вышеописанного синдрома. В группе риска находятся люди, имеющие серьезные нарушения в работе щитовидки.
- Онкология. Ввиду того, что опухоль сдавливает нервные волокна, может проявляться клиническая симптоматика данного заболевания. Нередко к возникновению данного недуга приводит карцинома легкого.
- Сосудистые патологии. В данном случае первопричиной развития синдрома Горнера выступает аневризма аорты. Изменения чаще всего носят локальный характер и касаются тех артерий, по которым кровь поступает в зону развития патологического процесса.
- Болезни органов слуха. Если лечение отита, лабиринтита было несвоевременным или неполным, то инфекционный процесс может распространяться на соседние ткани. Патогенная микрофлора, скопившаяся в районе среднего уха, начинает распространяться на соседние органы.
Симптоматика
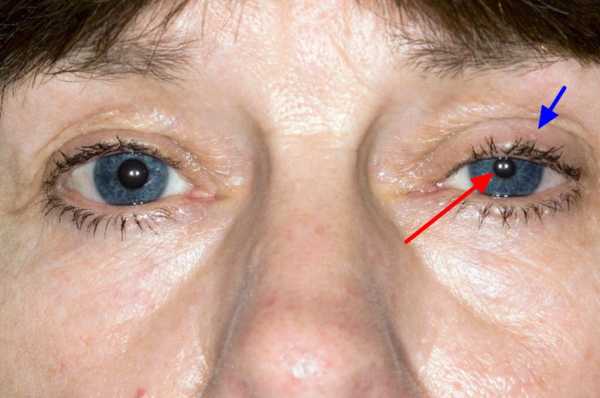
При синдроме Горнера наблюдается сужение глазной щели
Патология характеризуется односторонним течением. Признаки синдрома Горнера можно заметить невооруженным глазом – у пациента наблюдается незначительное поднятие нижнего века или же, напротив, опущение верхнего. Именно с такими симптомами большинство пациентов обращаются к врачу.
Другими симптомами синдрома Горнера являются:
- Анизокория (различная величина зрачков – на пораженной стороне зрачок сужается).
- Гиперемия кожи и повышенное потоотделение на пораженной стороне лица.
- Энофтальм (западение глаза) выражен незначительно.
- Наблюдается сужение глазной щели. При этом само глазное яблоко выглядит так, будто оно посажено вглубь глазницы.
- Больной жалуется на затруднение выделения слез. В очень редких случаях пораженный глаз может казаться мокрым.
- Ввиду стойкого миоза пациент начинает хуже видеть в сумерках. Речь идет об ухудшении темновой адаптации, когда общая острота зрения сохраняется.
Если заболевание развивается в детском возрасте, то одним из наиболее явных симптомов выступает более светлый оттенок радужки пораженного глаза.
Возможны ли осложнения?
Если данное заболевание оставить без лечения или же лечить несвоевременно, то у пациента может возникнуть целый ряд опасных осложнений. Наиболее часто возникают следующие негативные последствия:
- Воспаления переднего сегмента глаза. К данным недугам относится блефарит, кератит и конъюнктивит.
- При западении глаза возможно воспаление орбиты ввиду проникновения инфекционных агентов.
- Изменение топографии глазного яблока в отношении слезной железы способствует развитию ее дисфункции, ввиду чего возникает благоприятная почва для возникновения ксерофтальмии.
- Запущенные случаи заболевания способствуют появлению субпериостального абсцесса глазницы. Также может произойти формирование флегмоны.
- У преобладающей части пациентов на фоне развития синдрома Бернара-Горнера возникает вторичная гемералопия (ухудшение остроты зрения при слабом освещении), лечить которую традиционными методами не представляется возможным.
Диагностика
Биомикроскопия глаза при синдроме Горнера
Перед тем, как направить пациента на диагностические процедуры, врач выполняет визуальный осмотр. Как правило, на данном этапе выявляется гетерохромия и миоз (сужение зрачка). Также на пораженной стороне лица отмечается западение глазного яблока. Реакция зрачков на свет может быть очень слабой или же и вовсе не определяться.
При выявлении вышеописанных симптомов врач направляет пациента на прохождение диагностики:
- Биомикроскопия глаза. Процедура позволяет определить состояние сосудов конъюнктивы, степень прозрачности оптических сред глаза и структуру радужной оболочки.
- Тест с использованием оксамфетамина. Позволяет выявить истинную причину развития миоза.
- Тест, позволяющий определить степень задержки зрачкового расширения. При синдроме Горнера наблюдается как опущение верхнего века, так и сужение зрачка.
- КТ орбит. Данное исследование позволяет установить этиологию болезни. КТ необходима для того, чтобы выявить объемные образования, присутствующие в глазнице, а также наличие травм.
Помимо вышеописанных методик, возможно проведение дифференциальной диагностики. Она осуществляется при выявлении синдрома Пти и анизокории. При наличии у больного последнего симптома дальнейшее обследование является обязательным. Разная величина зрачков может наблюдаться при патологиях глазного развития или проблемах, связанных с мозговым кровообращением.
Болезнь Пти характеризуется сочетанием экзофтальма, мидриаза, офтальмогипертензии; иногда она называется обратным окулосимпатическим синдромом.
Лечение
Применение методик пластической хирургии позволяет провести коррекцию птоза и энофтальма при заболевании
Синдром Горнера очень плохо поддается лечению. Терапия предполагает использование таких методов:
- Нейростимуляция – воздействие электрическими импульсами с низкой амплитудой на те мышцы, которые были поражены в результате прогрессирования заболевания. Таким образом, улучшается трофика, а мышцы частично или в полной мере восстанавливают свои первоначальные функции.
- При возникновении заболевания по причине гормонального дисбаланса необходимо проводить заместительную терапию с использованием гормональных препаратов.
- Если предыдущие методы оказались неэффективными, больному назначается операция. Современная пластическая хирургия позволяет осуществлять эффективную коррекцию энофтальма и птоза.
На данный момент одним из самых перспективных методов по лечению синдрома Горнера является кинезиотерапия. Данная методика предполагает выполнение особых массажных процедур. Они позволяют эффективно стимулировать пораженные зоны.
Таким образом, при возникновении подозрений на развитие синдрома Бернара-Горнера необходимо как можно быстрее обратиться к врачу. Чем раньше начнется лечение, тем больше шансов у пациента будет на выздоровление.
‘; blockSettingArray[1][«setting_type»] = 6; blockSettingArray[1][«elementPlace»] = 10; blockSettingArray[2] = []; blockSettingArray[2][«minSymbols»] = 1000; blockSettingArray[2][«minHeaders»] = 0; blockSettingArray[2][«text»] = ‘
‘; blockSettingArray[2][«setting_type»] = 6; blockSettingArray[2][«elementPlace»] = 30; blockSettingArray[3] = []; blockSettingArray[3][«minSymbols»] = 2000; blockSettingArray[3][«minHeaders»] = 0; blockSettingArray[3][«text»] = ‘
‘; blockSettingArray[3][«setting_type»] = 6; blockSettingArray[3][«elementPlace»] = 50; blockSettingArray[4] = []; blockSettingArray[4][«minSymbols»] = 1000; blockSettingArray[4][«minHeaders»] = 0; blockSettingArray[4][«text»] = ‘
‘; blockSettingArray[4][«setting_type»] = 6; blockSettingArray[4][«elementPlace»] = 80; var jsInputerLaunch = 15;
mozg.expert
неврологические признаки и выбор верного лечения
Синдром Горнера – это окулосимпатический парез, который представлен комплексом из трех симптомов, диагностируемых невропатологом. Болезнь связана с поражением симпатической иннервации области головы и шеи. Причины нарушений зависят от возраста пациента и истории болезни, потому всегда необходима комплексная диагностика для предотвращения серьезных состояний.
Основные причины патологии
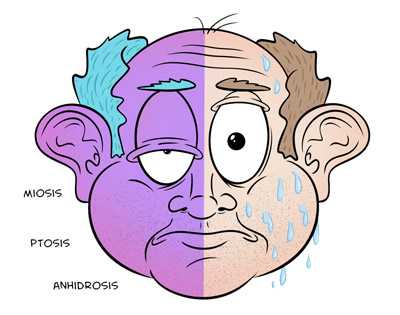
Классически синдром Клода Бернара-Горнера сочетает триаду птоза, миоза и ангидроза. Недуг может быть врожденным или приобретенным. Детская заболеваемость составляет примерно 1,42 случая на 100 тыс. грудничков или один эпизод почти на 6 000 родов.
Поражение симпатических путей, которые снабжают голову и шею, в том числе окулосимпатические волокна, лежит в основе механизма развития синдрома.
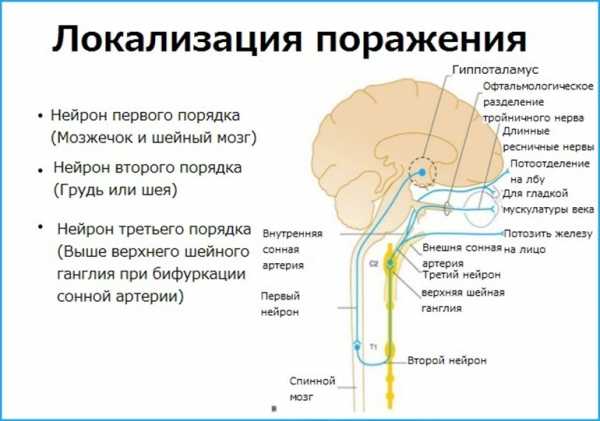
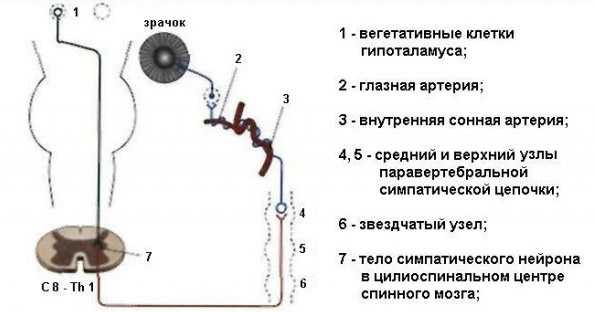
Зрачок иннервируется симпатическими и парасимпатическими волокнами, что зависит от трехнейронного пути, который возникает в гипоталамусе:
- Первичный нейрон опускается до первого синапса в шейном спинном мозге (уровень шейно-грудного перехода или цилиоспинального центра Будге). Он располагается рядом с другими нервными волокнами и ядрами ствола мозга.
- Второй преганглионатический нейрон, направляющий сигнал в области головы и шеи, выходит из спинного мозга и перемещается в шейную симпатическую цепь через плечевое сплетение. Нерв проходит над верхушкой легкого и синапсами верхнего шейного ганглия. Он располагается вблизи угла нижней челюсти и разветвления общей сонной артерии.
- Нейрон третьего порядка для орбиты глаза входит в череп по внутренней сонной артерии в кавернозный синус. Здесь окулосимпатические волокна проходят мимо тройничного ганглия и шестого черепного нерва, присоединяются к первой ветви тройничного нерва в надглазничной вырезке.
Волокна длинного ресничного нерва иннервируют мышцы растяжения радужной оболочки и мышцы Мюллера, поднимающие верхнее веко и раскрывающие глазничную щель. Вазомоторные волокна направляются к лицу из верхнего шейного ганглия по внешней сонной артерии. Сфинктер зрачка, обеспечивающий его сужение, иннервируется парасимпатическими волокнами, которые проводятся третьей парой черепных нервов — глазодвигательным.
Причины синдрома Горнера в неврологии остаются неизвестными в 40–60% случаев, но врачами доказано следующее:
- Центральный нейрон первого порядка страдает при поражении гипоталамуса, ствола и спинного мозга во время инсультов, рассеянного склероза, опухолей.
- Нейрон второго порядка травмируется при поражении грудного выхода, при добавочных шейных ребрах, синдроме грудного выхода, аневризмы подключичной артерии. Травмы средостения, опухоли щитовидной железы, повреждения спинного мозга, верхнегрудного отдела, операции на данном регионе могут нарушить целостность нервов.
- Нейрон третьего порядка вовлекается в патологический процесс при травмах шеи, опухолях и операциях на яремной вене и повреждениях сонной артерии, тромбозах кавернозного синуса, новообразованиях гипофиза, метастазах. Человек с кластерными головными болями предрасположен к нарушению иннервации.
У новорожденных причиной развития синдрома Бернара Горнера становится родовая травма или повреждения шеи при падениях.
Классификация и характерные признаки
Синдром Клода Бернара-Горнера — это клинический диагноз неврологии. Первое, что будет замечено врачом, — разный размер зрачков. Пациентов беспокоят покраснение глаз, заложенность носа и головные боли. Родители маленьких детей замечают различие в радужке глаз.
Патологию классифицируют на врожденную и приобретенную. Предшествующие заболевания развиваются длительное время и приводят к поражению иннервации глаз вторично.
Синдром Горнера диагностируется при осмотре:
- Легкий птоз верхнего века (менее 2 мм) и обратный птоз — подъем нижнего века. Глазная щель выглядит узкой.
- Анизокория, или разница в размере зрачков, при этом сужение происходит на стороне птоза и называется миозом. Зрачок медленнее расширяется после прекращения воздействия света.
- Гетерохромия, или разница в цвете радужки, характерна для детей с врожденным синдромом.
- Движения глазного яблока нарушаются при поражении ствола мозга или кавернозного синуса.
К другим признакам относятся расстройство потоотделения и слезообразования на стороне пораженного глаза, западение глазного яблока (энофтальм), осунувшееся лицо на поврежденной половине черепа.
Появление неврологических симптомов позволяет определить место поражения нейронов:
- Бульбарные признаки (повреждение мотонейрона): нарушение координации движений, жалобы на двоение в глазах, непроизвольные движения зрачков, слабость и онемение на одной стороне тела, охриплость голоса и проблемы с глотанием пищи.
- При поражении спинного мозга пропадает чувствительность, нарушаются движения в руках, развиваются сбои в работе кишечника или мочевого пузыря, эректильная дисфункция и спастичность.
При плечевой плексопатии появляются боль и слабость в руке, что подтверждается исследованием нервной проводимости и электромиографией. - Краниальная невропатия, или поражение черепных нервов, вызвана проблемами в кавернозном синусе или основании черепа. Причиной могут стать травмы, опухоли, тромбоз сосудов.
К другим признакам относится утрата потоотделения, что заметно при поражении центрального нейрона. Синдром Арлекина определяется у детей в раннем возрасте по шелушению кожи на одной половине лица из-за денервации.
Диагностические исследования
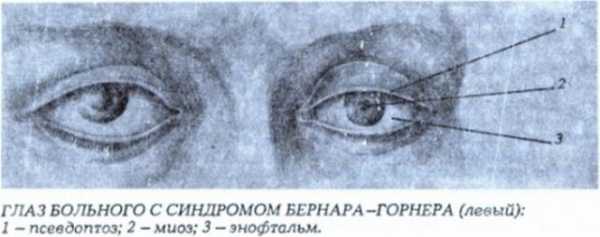
Диагноз устанавливается, если выявлена триада Горнера:
- птоз верхнего и нижнего век;
- сужение зрачка;
- отставание в дилатации зрачка.
На фото показаны три явных признака синдрома.
Существует несколько диагностических методик, позволяющих уточнить истинный синдром:
- Закапывание в глаза раствора «М-холиноблокатора», который вызывает дилатацию зрачка. Если реакция отсутствует, то синдром подтверждается, поскольку он снижает способность адаптироваться к изменению освещения.
- Препарат «Апраклонидин» относится к альфа-адренергическим агонистам. Под его действием зрачок, пораженный синдромом, расширяется из-за повышенной чувствительной денервации, а нормальный зрачок слегка сужается.
- Существует тест для дифференциации пораженного нейрона с помощью «Гидроксиамфетамина», который вызывает высвобождение норадреналина из интактных адренергических нервных окончаний и расширение зрачка. Если через час после воздействия глазных капель оба зрачка расширены, то поражен нейрон 1 или 2 порядка. Если суженный зрачок не может расшириться, то это поражение нейрона 3 порядка.
Синдром Горнера приходится дифференцировать с хроническим увеитом, параличом третьего черепного нерва, апоневротическим птозом, окулярной миастенией. Магниторезонансная томография выявляет новообразования и сосудистые изменения, которые могли спровоцировать синдром Горнера.
Лечение
Острое начало болезни указывает на экстренную неврологическую ситуацию. Обычно симптом Горнера появляется на фоне расслоения сонной артерии, что повышает риск инфаркта головного мозга.
Первым шагом становится радиологическое исследование головного мозга, шейного отдела и спинного мозга, сосудистой системы головы, шеи и грудной клетки. Лечение зависит от этиологии синдрома Бернара-Горнера:
- Диссекция сонной артерии выявляется КТ-ангиографией и ангиограммой. Лечение заключается в быстром введении антикоагулянтов под наблюдением невролога.
- Нейробластому подозревают у ребенка с появившимся симптомом Горнера без очевидной причины, например, травматической. Оценивается присутствие метаболитов катехоламинов в моче, проводится рентген головы, шеи и суставов.
- При симптомах поражения головного или спинного мозга назначается МРТ. При наличии остальмопареза оценивается область кавернозного синуса из-за подозрения на изолированный паралич шестой пары черепных нервов. Лечение требует хирургического вмешательства.
- Изолированное спонтанное появление синдрома Горнера — повод для обследования области шеи и грудной клетки на предмет поражений легочной вершины или паравертебральной зоны. Проводится КТ с контрастом.
Описанные методики исследования связаны с наличием опасных для жизни состояний, которые требуют хирургического вмешательства. Их устранение позволяет вылечить окулосимпатический парез. Чаще всего необходима помощь нейрохирургов при аневризмах, спровоцировавших синдром Горнера, восстановление стенки сонной артерии.
Если синдром вызван стойкими кластерными болями, стоит обратиться к остеопату. С помощью мануальных техник снимается компрессия симпатических нервов, что помогает лечить нарушение иннервации. После исключения угрожающих жизни состояний используется пластическая хирургия для коррекции косметического дефекта. Обычно усиливают действие мышцы, поднимающей веко, или же проводят резекцию мышц Мюллера. Электростимуляция применяется редко, поскольку малоэффективна и болезненна для пациентов. Народные средства при неврологических проблемах не используются.
Профилактические рекомендации
Предотвратить развитие таких сложных патологий, как опухоли, аневризма, расслоение аорты, можно только с помощью здорового образа жизни. Профилактических мер, направленных против поражения симпатических нервов, не существуют. Чтобы избежать синдрома Горнера, нужно осторожнее относиться к собственной безопасности для исключения тяжелых травм.
Загрузка…prosindrom.ru
Синдром Горнера : причины, симптомы, диагностика, лечение
Только после установления правильного диагноза квалифицированный специалист способен расписать те лечебные мероприятия, которые если и не приведут к полнейшему излечению, то, по крайней мере, существенно улучшат ситуацию со здоровьем больного.
Основная направленность, которую должно выдержать лечение синдрома Горнера, — это активизирование нагрузки нервных окончаний и мышечных тканей пострадавшего глаза. С этой целью больному назначается кинезиотерапия, параллельно с которой проводится и миои нейростимуляция.
Суть последнего метода воздействия на измененный орган сводится к раздражающему воздействию импульсным током на патологические ткани. При этом нивация распространяется абсолютно на все поддающиеся восприятию структуры.
Методика миои нейростимуляции дает возможность с достаточно высокой степенью эффективности разработать и адаптировать к дальнейшим нагрузкам даже те мышцы, в которых наблюдается большая слабость. Подобная стимуляция проводится с применением накожных электродов, через которые и подается заряд. Эта процедура достаточно болезненная и проводится под непосредственным мониторингом квалифицированного медицинского работника. Но в результате больной способен оценить явные улучшения в состоянии пораженного глаза.
После проведенной процедуры наблюдается:
- Активизация оттока лимфатической жидкости от больного участка.
- Улучшение кровотока.
- Стимулирование и нормализация всех метаболических процессов.
- Повышение мышечного тонуса.
Стоит сразу же отметить, что после получения данного результата не следует останавливаться на достигнутом. После данного комплексного лечения человек должен продолжать самостоятельные занятия, призванные держать данные мышцы в нормальном рабочем состоянии. Для этого специалистами был разработан специальный комплекс, названный кинезиотерапией. В ее составе присутствуют дыхательные упражнения, лечебная гимнастика, нагрузки с использованием тренажеров, разноплановые спортивно – прикладные состязания и подвижные игры.
Но если все усилия не приводят к положительному результату, лечащий доктор может прийти к решению о назначении оперативного вмешательства. Такое возможно в случае чрезмерного птоза. Пластика лица позволяет избавить пациента от данного дефекта, спровоцированного рассматриваемой болезнью. Пластический хирург способен полностью восстановить утраченную конфигурацию глазной щели, вернув больному здоровый вид.
Лечение синдрома Горнера народными средствами
Следует сразу отметить, что, в силу отсутствия глубинного понимания механизма развития рассматриваемой патологии, заниматься самостоятельным лечением в домашних условиях не следует. Лечение синдрома Горнера народными средствами может проводиться только как поддерживающая терапия и с согласия лечащего доктора.
Одной из наиболее простых методик терапии является применение лифтинг – кремов, которые способны на определенное время уменьшить симптоматийное проявление птоза века. Но даже в этом случае не стоит назначать его себе самостоятельно. Особенно данный вопрос актуален для больных, склонных к проявлению аллергических реакций. В таком случае необходимо остановить свой выбор на гипоаллергенных кремовых составах.
В лечении синдрома Горнера народными средствами возможно использование аромомасел и масок, показывающих подтягивающий эффект. Подойдут и массажи, но их должен выполнять специально обученный специалист, либо больному следует пройти экспресс курс.
В данной статье приводятся лишь некоторые маски, которые могут быть использованы для улучшения косметической характеристики проблемной зоны.
- Одним из таких составов можно назвать кунжутно – яичную маску, которая получается после смешивания тщательно взбитого желтка одного яйца с несколькими каплями (достаточно парочки) кунжутного масла. Получившийся состав наносят ровным слоем на пострадавшее вето и оставляют так на двадцать минут, после чего аккуратно смывают теплой водой.
- Неплохой результат показывает и другая маска: клубень картошки вымывают и измельчают на терке. После этого получившуюся кашицу на четверть часа помещают в прохладное место (подойдет холодильник). Далее картофельный жмых распределяют аккуратно по больному месту и дают «поработать» на протяжении двадцати минут. В это время желательно больному прилечь. По истечении времени лечебный состав смыть теплой водой, излишки которой легонько промокнуть салфеткой.
Регулярное применение данных масок не только позволит склонить ситуацию с болезнью к лучшему, но и поспособствует избавиться от небольших морщинок, окаймляющих глаз.
- Эффективно себя зарекомендовали и массажи. Перед процедурой необходимо обезжирить и снять ороговевшие чешуйки с кожного покрова века. Массирующие движения следует производить очень аккуратно, при помощи ватного тампона, на который предварительно был нанесен лечебный состав с антисептическими характеристиками. Это может быть 1% тетрациклиновая мазь, однопроцентные растворы сульфацила натрия или синтомицина. Возможно применение и других медикаментозных средств. Современные аптеки предлагают потребителю достаточно широкий выбор подобных препаратов. Главное, чтобы они были назначены лечащим врачом. Движения должны быть легкими, поглаживающими, с небольшим прессингом, начинаться у внутреннего уголка и оканчиваться в области внешнего. Подобные процедуры следует проводить ежедневно в течение 10-15 дней. Движения должны чередоваться: от круговых к прямолинейным, с легким похлопыванием.
Специалистами разработаны и упражнения для повышения тонуса глазных мышц. Упражнения проводятся стоя. Вся гимнастика проделывается глазами, не поднимая или поворачивая головы. Каждое упражнение повторяется от шести до восьми раз.
- Одними глазами пытаемся смотреть как можно выше, затем резко опускаем и пытаемся заглянуть себе под ноги.
- Пытаемся, не поворачивая головы заглянуть сначала за левый, а затем за правый угол.
- Напрягаем зрение, смотря вверх и влево, после чего переводим взгляд по диагонали вниз вправо.
- Напрягаем зрение, смотря вверх и вправо, после чего переводим взгляд по диагонали вниз влево.
- Следующее упражнение начинаем с того, что одну руку вытягиваем перед собой и на указательном пальце фиксируем свой взгляд. Не отрываясь от него, медленно подводим фалангу к кончику носа. Изображение может двоиться.
- Фалангу указательного пальца поместить на переносице и попеременно смотреть на ее то правым, то левым зрачком.
- Проделываем круговые движения глазами сначала в одну, затем в другую сторону.
- Считаем про себя, пытаясь выдержать до 15 секунд, при этом глазами усиленно моргаем. Сделать небольшой перерыв и повторить подход. И так четыре раза.
- Фиксируем взгляд на очень близком предмете, затем переводим его как можно дальше и фиксируем на дальнем. Снова возвращаемся к ближнему. И так несколько раз.
- По пять секунд сначала сильно закрыть глаза, затем резко их открыть (выдержать пять секунд и снова закрыть). Проделать таких десять подходов.
- Прикрыв глаза, начинаем круговыми движениями подушечками пальцев массировать веки. Процедуру стоит продолжать на протяжении полной минуты.
Амплитудное движение глазами должно быть максимально большим, но не следует допускать появление болевой симптоматики. Общий курс стимулирующих тонус глазных мышц упражнений следует выполнять ежедневно (можно и два – три раза в течение суток) на протяжении не менее трех месяцев.
ilive.com.ua
Синдром Горнера — причины и симптомы, лечение и фото патологии
Синдром Горнера – это синдром, вызванный повреждением симпатической нервной системы организма.
Зачастую этот синдром называют окулосимпатическим синдромом, так как он проявляется на лице — в области глаз.
Он действует не только на мышечные ткани организма, но и в некоторых случаях, на сам глаз.
Следует отметить интересный факт того, что синдром был открыт доктором Горнером, но еще до него было несколько медиков, описавших симптоматику этой болезни.
В итоге болезнь окрестили именно так. В ряде стран в названии добавляют еще имя – синдром Клода Бернара Горнера.
Причины возникновения
Причин синдрома Горнера достаточно много, начиная от повреждения нервной системы, и заканчивая врождёнными пороками, патологиями.
Рассмотрим их более детально:
- Физическое воздействие непосредственно на грудные или шейные цепи симпатической системы. Это может быть, как сдавливание, так и непосредственное повреждение. Часто симптоматика возникает с той стороны, где производилось воздействие.
- При поражении тканей головного мозга, вследствие латерального медуллярного синдрома.
- Причиной проявления синдрома может послужить кластерная головная боль. Это очень сильные головные боли, которые ощущаются на стенках черепной коробки. Боль настолько сильна, что нередки случаи суицида с целью избавления от такой боли.
- Травматическая причина, связанная с сильным ушибом непосредственно основания шеи. Также не исключена хирургическая травма.
- Вследствие различных опухолей. В частности, это опухоль Панкоста.
- Проявление аневризмы. Очень часто синдром Горнера возникает после перенесения аневризмы аорты.
- Воспалительные процессы в зоне среднего уха.
- Причиной может быть и непосредственное расслоение аневризмы.
- Опухоль щитовидной железы.
- Возникновение данного синдрома может быть связано с аутоиммунным заболеванием, например, рассеянным склерозом.
- Напряжение звездообразного нерва, вследствие присутствия дополнительного шейного ребра.
- Также причиной может быть блокада нервных центров.
- В случае пореза симпатического нерва шеи.
- Причиной может служить наследственное заболевание, которое способно вызывать опухоли по всему телу. Это так называемый неврофиброматоз первого типа.
Быстрое нарушение оболочек мозга или серозный менингит у детей — лечение и профилактика болезни.
Особо опасная ликворная киста головного мозга, лечение которой осуществимо только хирургическим путем, имеет свои особенности диагностики и симптоматики.
Классификация заболевания
Синдром Горнера может быть, как отдельно развивающимся заболеванием, так и следствием других недугов. Исходя из этого факта, существует следующая классификация:
- Идиопатический – это медицинский термин, обозначающий независимое прохождение болезни от других патогенных факторов. В этом случае синдром Горнера — это отдельное заболевание, а не элемент симптоматики другого заболевания.
- Вторичный – в этом случае синдром Горнера развивается как следствие целого ряда других заболеваний. Что случается чаще, он является одним из симптомов болезни, вызвавшей синдром.
Также существует классификация, определяющая степень поражения болезнью нейронной цепочки, по которой передается импульс. В зависимости от этого выделяют:
- поражение 1-го нейрона – оно может быть связано непосредственно с поперечным рассечением спинного мозга;
- поражение 2-го нейрона – этот вид развивается при сдавливании симпатического нерва, увеличивающейся опухолью;
- поражение 3-го нейрона – развивается при повреждении так называемых двигательных волокон.
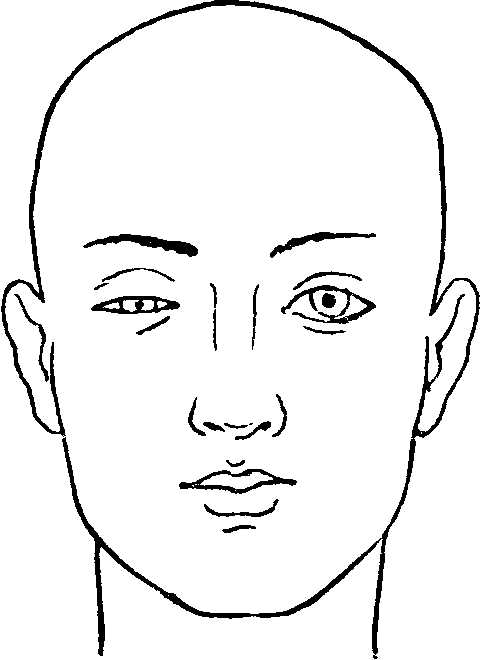
Симптомы и признаки синдрома Горнера
Синдром Бернара Горнера можно определить, как по ряду внешних признаков, которые выражаются непосредственно на лице больного, так и при более деликатном осмотре глазного яблока (в отдельных случаях более наглядно).
Синдром характеризуется следующими симптомами:
- Замедленные адаптивные способности зрачка – глаз способен адаптироваться к степени освещенности: чем сильнее интенсивность освещения, тем больше сужается зрачок, и, наоборот – для лучшего обзора в темноте. Ввиду синдрома Горнера, зрачки не способны быстро адаптироваться к перепадам в интенсивности освещения.
- Гетерохрония – этот симптом проявляется разным окрасом радужной оболочки глаза. То есть, глаза будут иметь разный цвет. Очень часто данный симптом прослеживается у детей, страдающих синдромом Горнера.
- Западание глазного яблока – так называемый энофтальм.
- Миоз. Неестественное сужение зрачка с последующей неспособностью к расширению.
- Птоз. Неестественное опускание верхнего века с дальнейшим невозвратом, вследствие чего сужается разрез глаза.
- Перевернутый птоз – обратная симметрия к обычному птозу. В этом случае нижнее веко приподымается.
- Ангидроз. Уменьшение потоотделения со стороны пораженного нерва.
- Сниженная выработка слезной жидкости со стороны поражения.
- Красный окрас оболочки глазного яблока.
- Осунувшийся вид лица со стороны поражения.
На фото симптомы синдрома Горнера
Диагностические методики
Помимо непосредственно визуального осмотра больного, с целью выявления явной симптоматики, а также составления подробного анамнеза, существуют определенные диагностические методики, целью которых является однозначное определение данной болезни:
- Закапывание в глаза раствора М-холиноблокатора. При таких манипуляциях можно однозначно определить синдром Горнера, так как при действии данного раствора происходит расширение зрачков глаза. Если же зрачок не отреагировал, значит, имеет место синдром, или же другая причина.
- Определение времени задержки глаза – как уже отмечалось в симптоматике, при наличии синдрома глаза имеют пониженную адаптивную способность к перепаду интенсивности освещения. Вследствие чего, зная адекватное время адаптации, можно определить время адаптации глаза больного, проведя измерение времени.
- МРТ – магниторезонансная томография позволяет выявить образования, которые вызвали возникновение синдрома Горнера.
Лечение патологии
 Следует отметить, что синдром Горнера — это достаточно безобидное заболевание, если оно самостоятельно, хоть и имеет ряд неудобств и косметических дефектов.
Следует отметить, что синдром Горнера — это достаточно безобидное заболевание, если оно самостоятельно, хоть и имеет ряд неудобств и косметических дефектов.
Но за возникновением данного заболевания могут стоять совершенно определенные и достаточно серьезные патологии и проблемы.
Лечение синдром Горнера происходит:
- Посредством нейростимуляции – к пораженным мышцам или же участкам прикрепляются электроды, и короткими электрическими импульсами происходит стимуляция пораженных областей. Это приводит к лучшему их кровообращению и дальнейшему частичному или полному восстановлению.
- Средствами пластической хирургии – проводится хирургическое вмешательство в пораженные области с целью пластической коррекции дискомфортных зон.
- Медикаментозно – происходит деликатный подбор специализированных препаратов, предназначенных для стимуляции пораженных тканей лица. Данные медикаменты являются очень специфическими, и их подбор проводится исключительно специалистами. Поэтому самолечение не приведет к излечению от данной болезни. Нужно обращаться исключительно к компетентному лицу.
- Кинезотерапия — вид лечебных физических нагрузок. Данная методика использует различные массажи, позволяющие стимулировать пораженные участки по средствам непосредственного физического контакта. Благодаря этому области получают должное кровообращение.
Профилактические меры
Специфика синдрома Горнера в том, что он не имеет специальных курсов лечения и профилактики.
Ведь зачастую он является симптомом более сложного и системного заболевания, которое уже имеет непосредственные методы лечения и профилактики.
Наличие синдрома очень часто определяется только ради исключения или же обнаружения возможного более серьезного заболевания, которое способно угрожать жизни больного.
Синдром Бернарда Горнера — это специфическое заболевание, связанное с осложнениями в работе симпатических нервов, или же их повреждением.
Он имеет ряд специфической симптоматики, а также методы лечения и диагностики заболевания. Как отдельное заболевание он не угрожает жизни больного, а лишь вызывает косметический и физический дискомфорт.
Если же синдром вызван другим, более серьезным заболеванием, он уже может представлять угрозу жизни человека.
Лечение данного синдрома проходит по средствам стимуляции пораженных тканей или же устранения причины его возникновения. При лечении этого недуга важно вовремя обратиться к специалисту, чтобы не допустить действительно опасных осложнений.
Видео: Синдром Горнера
Диагноз синдром Гонрера можно поставить только взглянув в зеркало. Что нужно знать о симптомах, лечении и профилактике болезни.
neurodoc.ru
Синдром Горнера — Полисмед
Синдром Горнера – это внешнее проявление нарушения функционирования симпатической нервной системы. Описан он в 19 веке швейцарским офтальмологом Фридрихом Горнером, в честь которого и был назван. Практически одновременно этот синдром описал еще один врач – Клод Бернард, поэтому очень часто от врачей можно услышать и двойное название – синдром Бернарда-Горнера.
Ведущим механизмом формирования этого синдрома является нарушение нормальной работы глазодвигательного нерва, который отвечает за открывание и закрывание век, обеспечивает сужение и расширение зрачков.
Причины и классификация синдрома Горнера
На основании причин возникновения выделяют две основные формы этого синдрома: первичный и вторичный. Первичный или идиопатический синдром Горнера является самостоятельным заболеванием, причины возникновения которого до конца не выяснены, а симптомы появляются на фоне относительного благополучия пациента.
Вторичный синдром Горнера развивается вследствие какого-либо заболевания. Следует отметить наиболее распространенные болезни и патологические состояния, приводящие к формированию этого синдрома:
- опухоли центральной нервной системы – спинного и головного мозга;
- опухоль Панкоста – локализуется в верхней трети легких;
- травмы головы и позвоночника, приводящие к повреждению мозга;
- воспалительные заболевания шейного отдела позвоночника;
- средний отит;
- инсульт или кровоизлияние в мозг;
- мигрень;
- миастения;
- рассеянный склероз;
- расслаивающая аневризма аорты;
- алкогольная или другая интоксикация;
- увеличение щитовидной железы
Синдром Бернара-Горнера может развиться в результате хирургической операции, в ходе которой повреждались нервные структуры симпатической системы. Крайне редко встречается наследственная форма этого синдрома.
У новорожденных синдром может формироваться в результате некоторых видов акушерского вмешательства. Например, после вращения плода при неправильном его предлежании, при использовании щипцов во время родов, а также в результате запоздалых родов.
Признаки и симптомы синдрома Горнера
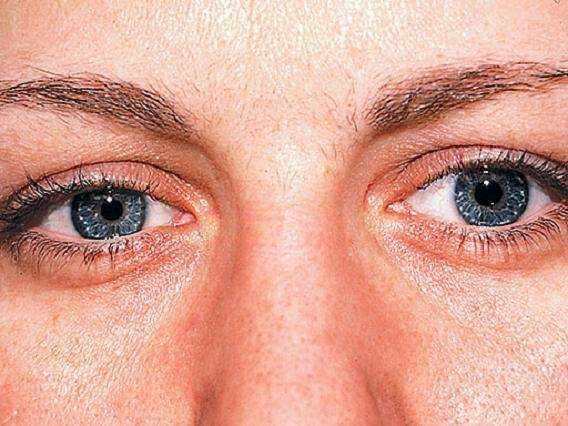
Клиническая картина этой патологии достаточно специфичная. Выделяют несколько признаков, при наличии которых может быть выставлен диагноз. Для этого достаточно наличия двух из нижеперечисленных симптомов:
- Миоз – стойкое сужение зрачка.
- Птоз – опущение верхнего века, приводящее к сужению глазной щели.
- Перевернутый или обратный птоз – приподнятие нижнего века, также приводящее к сужению глаза.
- Энофтальм – западение глазного яблока в глазницу.
- Гетерохромия, проявляющаяся разным цветом радужки у человека. Часто отмечается у новорожденных. Гетерохромия также может проявляться неравномерностью прокрашивания радужки.
- Ангидроз – нарушение потоотделения. При синдроме Горнера ангидроз носит односторонний характер и поражает только лицо. Может также отмечаться затруднение выработки слезной жидкости.
Неспецифическими признаками являются снижение фотореакции зрачка – у больного человека зрачок очень плохо реагирует на свет. Еще один признак синдрома Горнера – расширение кровеносных сосудов на глазном яблоке. В результате этого глазное яблоко имеет типичную красноватую окраску.
Диагностика синдрома Горнера
При наличии хотя бы двух вышеуказанных симптомов уже можно заподозрить эту патологию. Пациент должен быть обязательно осмотрен окулистом и невропатологом, которые и поставят окончательный диагноз.
Существует специфический тест – «капля кокаина», в ходе которого в глаз закапывают препарат, расширяющий зрачок (раньше использовали кокаин, поэтому тест так и называется) – атропин или мидриацил. У здорового человека в ответ на это зрачок расширяется, а у пациента с синдромом Горнера – нет. Дополнительно исследуют фотореакцию, для чего в глаз святят ярким светом и отслеживают реакцию зрачка на это. Для установления причин миоза используют еще и паредриновый тест.
Дальнейшие диагностические мероприятия направлены на выяснение причин развития синдрома. Применяют КТ и МРТ головы, позвоночника, УЗИ сосудов головы и шеи.
Методы лечения синдрома Бернарда-Горнера
Следует отметить, что идиопатическая форма патологии может пройти без какого-либо лечения. В случае же с приобретенной формой, основная задача – выявить заболевание, ставшее причиной синдрома, и лечить его. Для лечения внешних проявлений используют как терапевтические методы, так и хирургические.
Терапевтическое лечение синдрома Горнера
При слабовыраженных симптомах применяют лекарственные препараты, улучшающие проведение нервных импульсов по нервам. Дополнительно назначают нейростимуляцию – воздействие на мышцы глаза электрического тока. Хорошие результаты дает сочетание нейростимуляции с кинезиотерапией мышц глаз. Воздействие электрического тока постепенно приводит к восстановлению сократительной функции мышц, что сопровождается практически полной коррекцией птоза.
Важно! Нейростимуляция является достаточно болезненной процедурой, но только она может без операции восстановить тонус мышц.
Хирургическое лечение
При неэффективности терапевтических методов воздействия, а также при очень выраженном птозе показано хирургическое вмешательство. Пластическая операция на веках позволяет избавиться от косметических дефектов, вызванных этим заболеванием. С помощью операции можно полностью восстановить нормальную форму глазной щели и придать векам обычное положение.
Профилактика синдрома Горнера, прогноз
К сожалению, эффективных методов профилактики этой патологии не существует. Однако при малейшем подозрении на этот синдром следует пройти комплексное обследование для поиска истинной причины патологии. Раннее выявление и лечение основной патологии может предупредить развитие тяжелой формы синдрома Горнера и в ряде случае привести к его исчезновению.
Прогноз по симптоматическому лечению определяется тяжестью основной патологии и эффективностью метода лечения. Наиболее стойкие и результативные эффекты дает пластическая хирургия.
polismed.ru