почему болит грудь и как от нее избавиться
Овуляцией называют процесс выхода яйцеклетки в просвет маточной трубы из яичника. При этом чаще всего женщины испытывают дискомфорт и некоторую болезненность внизу живота. Это вполне объяснимо, но многие отмечают еще и болезненность в области груди. Почему это происходит? Нужно ли срочно бежать к врачу или состояние является вариантом нормы?
Почему болит грудь во время овуляции?
В гинекологии и маммологии существует специальный термин, определяющий болезненность молочных желез в период овуляции. Такое состояние называю циклической мастодинией. Это состояние специалисты считают нормой для женского организма.
Для того, что бы понять, почему это происходит, следует знать, для чего нужен ежемесячный цикл и какие именно изменения в организме женщины при этом происходят. Овуляция происходит приблизительно в середине менструального цикла (где-то вторая неделя после окончания последних месячных). Физиологически она характеризуется разрывом фолликула с созревшей яйцеклеткой и выходом ее из яичника. При этом в крови отмечается повышение уровня прогестерона – женского полового гормона. Эту фазу называют лютеиновой.
За что отвечает прогестерон?
Прогестерон в женском организме отвечает за возможность оплодотворение и готовит будущую маму к возможной беременности. В первую очередь его влияние на себе испытывает непосредственно матка. Эпителий на ней начинает разрастаться и подготавливаться для имплантации оплодотворенной яйцеклетки.
Гормональный всплеск не остается незамеченным и другими органами-мишенями. Молочная железа является одним из них. Беременность предполагает в дальнейшем лактационный период – вскармливание малыша грудным молоком. При повышении уровня прогестерона стимулируется выработка пролактина, гормона ответственного за подготовку молочной железы к вскармливанию. Происходит задержка жидкости в железистой ткани, что женщина наблюдает на весах (колебание веса от полутора до трех килограмм в течение суток). Молочная железа растягивается, заметно увеличивается в размерах, набухает. Давление оказывает раздражение на болевые нервные рецепторы и сосудистые пучки. Нарушение проходимости по сосудам приводит к повышению их проницаемости и еще большей отечности молочной железы за счет наводнения соединительной ткани. Все это приводит к ощущению дискомфорта и болезненности в груди.
Почему болит грудь после овуляции?
После овуляции уровень прогестерона и пролактина остаются высокими еще некоторое время, которое считают наилучшим для зачатия ребенка. Затем за 3-4 дня до начала самих менструаций боль стихает, гормональный фон перестраивается. С наступлением менструаций боли в молочной железе быть не должно.
Если произошло оплодотворение, то боли не стихают, а могут даже усиливаться. В таком случае имеет смысл пройти тест для определения возможной беременности. Если тест не дал результатов, а неприятные ощущения сохраняется необходимо обратиться к специалисту и пройти диагностику для исключения возможной патологии.
Почему болит грудь перед овуляцией?
В первой фазе женского цикла синтезируется гормон эстроген. В период пубертатного возраста он является причиной появления половых признаков у девочки, в том числе отвечает за рост молочных желез. Это процесс сопровождается болевыми ощущениями.
После урегулирования гормональной перестройки и окончания пубертата после менструации боль в грудных железах должна исчезать до наступления овуляции. Иногда дискомфорт в области желез появляется за 3-4 дня до разрыва фолликула. Это связывают с перекрестом гормонального фона: эстрогена еще много, а уровень прогестерона начинает расти.
Если болит живот и грудь после овуляции
После того как произошла овуляция болезненность в области молочных желез сохраняется, но она носит тупой ноющий характер, доставляющий дискомфорт. Если происходит усиление боли на фоне болезненности в области живота велика вероятность беременности.
В период самой овуляции болезненность внизу живота естественна. Это связано с тем, что разрыв фолликула сам по себе является травмой, которая сопровождается схваткообразной болью, может сопровождаться ощущением тошноты, иногда присоединяется рвота. Женщина в то время может ощущать слабость, повышается утомляемость. После того как яйцеклетка начинает свое «путешествие» по маточной трубе в полость матки боли стихают, состояние нормализуется.
Как только произошло оплодотворение, вероятность которого остается высокой первые 48 часов после произошедшей овуляции, яйцеклетка имплантируется в эндометрий – слизистый слой на дне матки. Это процесс моет сопровождаться не только болевыми ощущениями, но и кровянистыми выделениями из влагалища.
Боль в сосках при овуляции
Перед выходом яйцеклетки в крови наблюдается выброс эстрогенов, стимулирующий в свою очередь гипофиз на выброс лютеинизирующего гормона. После овуляции на месте лопнувшего фолликула остается так называемое желтое тело. Именно это образование продуцирует прогестерон.
На 14 сутки повышенная концентрация женского эстрогена и недостаточное на тот момент количество прогестерона вызываю характерные симптомы циклической мастодинии:
- тянущие боли в молочной железе;
- повышенная чувствительность сосков;
- увеличение и набухание органа в размере;
- симметричное поражение.
В сосках сконцентрирована основная часть нервных окончаний. При разрастании ткани железы под действием прогестерона происходит сдавление сосудистых пучков. Воздействие передается на нервные окончания – женщина чувствует боль в сосках. Случается так, что пациентки отмечают повышенную чувствительность и дискомфорт именно в сосках. При этом ткань молочной железы изменяется незначительно.
Гормональный дисбаланс и появление болей в период овуляции могут вызвать стресс, предшествующий аборт или выкидыш, воспалительный процесс грудного отдела позвоночника.
Еще одной причиной болей в сосках служит отсутствие секса. Перенасыщенность организма гормонами в середине цикла не находит должного выброса, поэтому вещества направляются в органы-мишени, где оказывают соответствующие симптомы.
Набухание и боли в сосках могут обостряться при приеме оральных контрацептивов. Причиной служит неправильно подобранный препарат, нарушение приема лекарства, недостаточная или завышенная дозировка. Обязательна консультация специалиста и решение дальнейшей тактики.
Как облегчить состояние?
Существует ряд методик, способных улучшить общее состояние женщины.
- Самый простой способ уменьшить болевые ощущения – душ или ванна. Теплая вода расширяет кровеносные сосуды, снимает отек молочной железы. Дополнительно можно воспользоваться ароматерапией. Успокаивающие запахи, помогут устранить напряжение, что несколько снижает концентрацию пролактина, являющегося стрессовым гормоном.
- Рекомендуется выполнять самомассаж. Движения должны быть легкими, скользящими. Противопоказано сжатие и надавливание на молочную железу. Отечные ткани крайне болезненно реагируют на подобные манипуляции.
- На период овуляции желательно избегать солнечных ванн и переохлаждения. Не рекомендуется прикладывать ледяные компрессы.
- Важным моментом лечения является правильное питание. На период овуляции требуется исключить из рациона кофе, газированные и алкогольные напитки, шоколад, поваренную соль, жирное и жаренное. Возможно употребление витаминов А, В, С и Е как с продуктами питания, так и в виде лекарственной добавки.
- Фитотерапия. Народные способы лечения направленны на успокоение нервной системы, снятия повышенного тонуса сосудов. Чай и настой на основе мяты, календулы, ромашки способны уменьшить неприятные ощущения.
- Пациентке необходимо воздержаться от ношения сдавливающего синтетического белья, которое еще больше приводит к отечности и появлению болей. Бюстгальтер должен поддерживать, а не сжимать грудь.
- При сильных болях возможен прием спазмолитиков, обезболивающих препаратов.
Через сколько дней пройдет боль?
Временные рамки исчезновения дискомфорта сугубо индивидуальные. Во многом продолжительность зависит от уровня гормонов, возбудимости рецепторов и болевого порога пациентки. Обычно боли сопровождают женщину только во время «окна зачатия». Это временной промежуток гормонального всплеска эстрогенов и ЛГ, приводящие к овуляции, а так же период жизнеспособности яйцеклетки 48 часов. Если беременность не наступила, постепенно болевые ощущения снижаются, становятся редкими и локальными.
В основном дискомфорт при овуляции незначительный, редко приводит к потере работоспособности. В некоторых случаях накануне менструации возникает ПМС. В этот период наблюдается повторное повышение чувствительности и набухание молочных желез. При возникновении кровянистых выделений отёчность и боли исчезают. Это абсолютно естественный процесс, не нуждающийся в коррекции.
Всегда ли боли в груди при овуляции – вариант нормы?
Помимо физиологических болей, появление дискомфорта молочных желез может свидетельствовать о развитии патологии.
- Фиброзно-кистозная мастопатия чаще всего маскируется под норму. В груди отмечается разрастание соединительной ткани. Характерной особенностью патологии является появление боли в сосках в период овуляции, с пиком перед наступлением кровянистых выделений. Железа отекает, повышается чувствительность соска. Возможно появление выделений и узлов при пальпации органа.
- Возможно возникновение гормонального дисбаланса при поликистозе яичников, патологии щитовидной железы, эндометриозе. Патологии вызываю повышение эстрогенов: молочная железа увеличивается, становится чувствительной. Эндометриоз характеризуется дискомфортом области соска и ареолы.
- Помимо этого возможно появление доброкачественной, злокачественной опухоли ткани молочной железы. Начинающийся рак обычно сопровождается изменением цвета, формы, размера соска или самой железы. Характерно обострение чувствительности и одностороннее поражение.
- Мастит. Воспалительное заболевание, чаще возникающее в период лактации. Особенностью служит явные признаки микробного поражения: температура, отёчность, покраснение, болезненность ткани железы.
Для уточнения точного диагноза обязательна консультация специалиста, проведение дополнительного обследования.
Когда стоит обратиться к врачу?
Довольно тяжело провести грань между нормальными болевыми ощущениями и патологическими. Однако при возникновении определенных признаков, свидетельствующих в пользу заболеваний репродуктивной системы, рекомендуется обратиться к специалисту. К таким симптомам относят:
- сильная, нестерпимая боль;
- поражение одной молочной железы;
- дискомфорт не проходит 3-4 суток после овуляции;
- появление гнойного, сукровичного отделяемого из соска;
- повышение температуры, покраснение, отёчность;
- зуд, жжение;
- возникновение сыпи;
- трещины, эрозии сосков;
- уплотнение железы;
- беспричинное снижение веса, слабость.
Ранняя диагностика позволяет предотвратить тяжелые последствия. Лучшая профилактика развития болезней регулярное ежегодное посещение гинеколога с проведение УЗИ малого таза и молочных желез. Дополнительные консультации при появлении симптомов или при беременности.
Для женщины крайне важно знать свой менструальный цикл. Лучше вести календарь, отмечать не только конец и начало месячных, но и записывать все ощущения. Болезненные ощущения в молочных железах при овуляции носит физиологический характер. Однако не следует забывать, что в некоторых случаях патология может быть скрыта за незначительными игнорируемыми жалобами. При необходимости, не откладывайте поход к гинекологу. Репродуктивное благополучие женщины гарантирует здоровое потомство.
www.mammologia.ru
Боли в груди: причины, характер, лечение
 Боли в груди у многих ассоциируются с проблемами в работе сердца, но на самом деле этот характерный симптом может свидетельствовать о самых различных патологиях. Врачи дифференцируют боли в груди не только по их характеру, но и по степени опасности для здоровья и жизни пациента.
Боли в груди у многих ассоциируются с проблемами в работе сердца, но на самом деле этот характерный симптом может свидетельствовать о самых различных патологиях. Врачи дифференцируют боли в груди не только по их характеру, но и по степени опасности для здоровья и жизни пациента.
Оглавление: Причины болей в груди Характер болей в груди Как выяснить, почему болит грудь? Боли в груди – когда нужно обратиться к врачу? Лечение Профилактические меры
Причины болей в груди
Боли в груди могут появиться абсолютно внезапно, быть острыми и колющими или ноющими и режущими, в некоторых случаях болевой синдром характеризуется пациентом кардиолога как разлитое жжение за грудиной. Врачи прекрасно осведомлены, что в первую очередь нужно дифференцировать симптом, который может быть вызван следующими причинами
- кардиологические патологии – ишемическая болезнь сердца (стенокардия и/или инфаркт миокарда), аритмия, миокардит, перикардит, расслоение аорты, кардиалгия, пороки сердца (врожденные/приобретенные) и другие;
- заболевания, протекающие в органах желудочно-кишечного тракта – воспалительные процессы в желудке, пищеводе и/или двенадцатиперстной кишке, острый приступ воспаления поджелудочной железы, наличие камней в желчном пузыре, гастроэзорефлюксный синдром, разрыв пищевода;
- патологические процессы в дыхательной системе – бронхит острой и хронической формы, обструктивный бронхит, воспаление мелких бронхов, пневмония, плеврит;
- заболевания системного характера – красная волчанка;
- воспалительные и инфекционные процессы в опорно-двигательном аппарате – артрозы (патология суставов), нейроболи, травмы позвоночного столба.
Кроме этого, нередко боли в груди вызваны гормональными нарушениями и проблемами в молочной железе – например, при развитии мастопатии.
При стенокардии боль в груди кратковременная, отступает через 15-20 минут, еще быстрее состояние стабилизируется после употребления лекарственных средств с сосудорасширяющим эффектом (например, нитроглицерин). Инфаркт миокарда дифференцируется по следующим признакам:
- боль разлитая и имеет сильно давящий характер;
- синдром не отступает даже после приема специфических средств;
- присутствует одышка, страх смерти, кожные покровы становятся бледными.
Характер болей в груди
Каждый приступ боли в области груди может иметь различные характеристики. Врачи классифицируют их по следующим признакам:
- Стенокардия и инфаркт миокарда (ишемическая болезнь сердца). В этом случае боль будет иметь тянущий и одновременно жгучий характер, многие пациенты дают описание ишемической боли как «давящей изнутри». Болевой синдром при стенокардии и инфаркте миокарда не имеет четкой локализации, может отдавать в левую руку, левую часть шеи. Возникает болевой синдром при рассматриваемых патологиях только при определенных условиях:
- сразу после приема большого количества тяжелой пищи;
- при больших физических нагрузках;
- после перенесенных нервных срывов и отрицательных психоэмоциональных всплесков;
- при внезапном повышении артериального давления.
- Перикардит. В этом случае боль в груди будет локализована внизу и слева, синдром имеет выраженный переменчивый характер, интенсивность у боли вариативная. Больной испытывает явное усиление боли в груди в положении лежа, наименее интенсивно синдром проявляется в положении сидя с наклоном туловища и головы вперед и вниз.
- Расслоение аорты. Боли в груди при этой патологии сосредоточены в центре, могут иметь четкую локализацию, но в некоторых случаях отличаются иррадиацией в левую лопатку и даже поясницу. Обратите внимание: боль в груди при расслоении аорты всегда возникает внезапно, отличается силой и остротой – больной может даже потерять сознание.
- Нейроболи. Поступают жалобы на давящие ощущения во всей груди, указать четкую локализацию болевого синдрома пациент не может. Нейроболи всегда острые и усиливаются только при глубоком вдохе.
- Болезни органов желудочно-кишечного тракта. Они практически всегда носят жгучий характер – некоторые пациенты указывают на то, что испытывают одновременно и изжогу, и сильный приступ жгучей боли. Локализация синдрома не определяется – болью охвачены и грудь, и лопатки, и шея.
Обратите внимание: при заболеваниях дыхательной системы (бронхиты, плевриты) боль в груди будет сильной, постоянной, усиливающейся при попытке сделать глубокий, полный вдох.
Боли в груди могут носить спазмический характер – в таком случае можно предположить, что в пищеводе имеется какое-то препятствие для прохождения пищи. Такая боль проходит достаточно быстро, как только устраняется причина.
О том, как распознать опасное состояние и о «золотом часе» — в видео-обзоре:
Как выяснить, почему болит грудь?
Чтобы дифференцировать боли в груди и поставить точный диагноз, врачи проводят полноценное обследование пациента:
- ультразвуковое исследование органов грудной клетки и брюшной полости;
- рентгенологическое обследование;
- электрокардиограмма;
- наблюдение за работой сердца в покое и при физических нагрузках;
- компьютерная томография.
Обязательно проводят опрос больного – в анамнезе могут быть выявлены ранее диагностированные заболевания сердечно-сосудистой системы и органов желудочно-кишечного тракта.
Боли в груди – когда нужно обратиться к врачу?
Конечно, оптимальным вариантом является мгновенное обращение к специалистам после возникновения первого приступа боли в груди. Но в медицине принято дифференцировать состояния, при которых может понадобиться экстренная помощь профессионалов. Какие характеристики боли в груди должны стать сигналом к немедленному обращению к специалистам:
- Боль в груди сочетается с ускорением (до 90 ударов в минуту) или с замедлением (до 50 ударов в минуту) пульса.
- Внезапное снижение или повышение артериального давления на фоне боли в груди.
- Мощный приступ острой боли непосредственно в области сердца.
- Появившаяся одышка на фоне болевого синдрома в груди.
- Глубокий вдох и кашель провоцирует усиление интенсивности боли.
- Сопутствует рассматриваемому синдрому высокая температура тела, озноб, сильное головокружение.
- Боль сопровождается резкой слабостью в руке/ноге или ярко выраженной асимметрией лица.
Обратите внимание: вышеописанные характерные черты боли в груди могут свидетельствовать об опасном для жизни пациента состоянии. Не стоит самостоятельно предпринимать какие-либо действия, нужно вызвать карету «Скорой помощи» и ожидать приезда специалистов.
Можно пройти плановое обследование у врачей в поликлинических учреждениях при следующих болях в груди:
- нерегулярные, имеющие слабую интенсивность;
- появляющиеся только в определенных условиях – после физической нагрузке, после перенесенного стресса;
- прекращающиеся после употребления сосудорасширяющих лекарственных препаратов.
Если болевой синдром в груди появляется периодически, то до посещения врача можно вести своеобразный дневник наблюдения за собственным здоровьем:
- в какое время суток появляются боли;
- связаны ли они с употреблением пищи;
- сколько по времени длится приступ;
- беспокоят ли боли в покое, во время сна;
- в каком положении приступ переносить легче всего;
- помогают ли снять боль в груди сосудорасширяющие или анальгетические лекарственные препараты.
Такое наблюдение за состоянием здоровья и течением болевого синдрома поможет врачу в диагностировании.
О том, как распознать «ложные боли» в сердце – в видео-обзоре:
Лечение
Лечение болей в груди должен проводить только специалист – необходимо выявить истинную причину появления рассматриваемого синдрома. Обычно схемы лечения строятся по следующим принципам:
- При кардиологических причинах болей в груди назначаются нестероидные противовоспалительные лекарственные препараты, сосудорасширяющие средства, анальгетики. Если у больного диагностируется инфаркт миокарда или расслоение аорты, то ему показана немедленная госпитализация и проведение экстренных мер помощи, вплоть до искусственной вентиляции легких.
- Если причиной болей в груди стали патологии желудка, двенадцатиперстной кишки или поджелудочной железы/желчного пузыря, то применяется комплексное лечение:
- противовоспалительные препараты;
- средства с антибактериальным действием;
- препараты, стабилизирующие выработку желудочных ферментов.
- В случае диагностирования заболеваний дыхательной системы будет назначена специфическая терапия для избавления от воспалительного процесса.
Что можно предпринять до посещения врача:- успокоиться и принять удобное положение – даже при остром приступе боли в груди паники не должно быть;
- стабилизировать дыхание, даже если появилась одышка – дышать нужно глубоко и равномерно;
- принять таблетку с анальгезирующим действием – Темпалгин, Анальгин и другие.
Обратите внимание: если вышеуказанные меры не помогают и боль в течение 20 минут не проходит, а становится интенсивнее, то нужно вызвать врача – возможно, имеет место быть инфаркт миокарда и другие серьезные кардиологические проблемы.
Профилактические меры
Профилактика болей в груди не имеет четких позиций – слишком многие патологические состояния могут провоцировать данный синдром. Но врачи рекомендуют:
- своевременно лечить заболевания желудка, двенадцатиперстной кишки, желчного пузыря;
- при появлении первых признаков патологий дыхательной системы пройти обследование и получить назначения от врача;
- в случае ранее имеющих место сердечных приступов всегда иметь в аптечке Нитроглицерин, Валидол, Корвалол – эти препараты помогут быстро снять боль при стенокардии.
Более подробно о профилактических мерах рассказывает специалист:
Обратите внимание: если ранее имелись приступы боли в груди после физических нагрузок, то следует откорректировать тренировки/занятия, а если рассматриваемый синдром появляется после приема большого количества пищи, то понадобится помощь диетолога. Соблюдение рекомендаций лечащего врача поможет максимально снизить количество приступов.
Боли в груди нельзя назвать безусловно опасным синдромом – только врач после полноценного обследования пациента сможет определить серьезность проблемы. Но даже при крайне нерегулярных приступах боли в груди и их малой интенсивности обратиться к врачу необходимо – бороться с проблемой нужно на профессиональном уровне.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
24,840 просмотров всего, 1 просмотров сегодня
Загрузка…okeydoc.ru
причины, симптомы, когда бить тревогу?
У некоторых женщин после зачатия начинает болеть грудь. Этот симптом считается одним из ранних признаков наступившей беременности, но он может развиваться и по иным причинам. Иногда болезненность доставляет дискомфорт и сопровождается другими изменениями, затрагивающими молочные железы. Выясните причины болей и узнайте, как можно их облегчить.

Женская грудь и изменения, происходящие в ней
Молочная железа является гормонозависимым органом женского организма, то есть она остро реагирует на изменения гормонального фона. Уровень гормонов меняется практически постоянно на протяжении всего менструального цикла. В первой фолликулярной фазе под воздействием фолликулостимулирующего гормона происходит рост доминантного фолликула. В овуляторную фазу лютеинизирующий гормон стимулирует окончательное созревание яйцеклетки и её выход из разорвавшегося фолликула.
Глобальные изменения начинаются после овуляции. Жёлтое тело, образовавшееся на месте разорвавшегося фолликула, запускает выработку прогестерона. Он называется гормоном беременности и отвечает за подготовку организма женщины к процессу вынашивания плода. Именно рост уровня прогестерона обусловливает изменения, затрагивающие репродуктивную систему, частью которой являются и молочные железы.
Прогестерон выполняет несколько важных функций: уменьшает тонус матки и снижает риски выкидыша на ранних сроках, готовит стенки этого органа к внедрению плодного яйца, предупреждает отторжение эмбриона организмом матери и подготавливает к грядущему появлению ребёнка молочные железы. Увеличение количества этого гормона в крови продолжается после овуляции и наблюдается до конца менструального цикла, то есть до начала месячных. В этот период у некоторых женщин развивается предменструальный синдром, одним из симптомов которого является болезненность в груди. Она возникает под воздействием прогестерона и обусловливается изменениями в структуре, в частности ростом железистых тканей.
Что происходит в организме после зачатия?
Если произошло оплодотворение, уровень прогестерона стремительно растёт, вызывая ряд изменений. Под его воздействием меняется структура молочных желез, ведь они начинают готовиться к грудному вскармливанию. И окончательное формирование груди у женщин происходит именно во время беременности. В этот период развиваются доли и альвеолы, постепенно расширяются млечные протоки, по которым будет проходить молоко после рождения малыша.
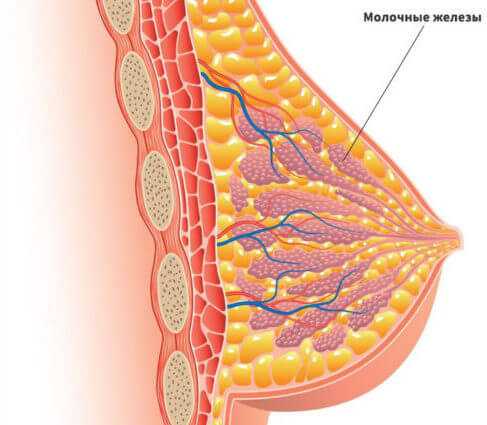
Во время беременности структура молочных желез претерпевает изменения. Железистые ткани развиваются, увеличиваются в объёмах под воздействием прогестерона. При этом соединительные остаются в первоначальном состоянии и не участвуют в процессе. Позже начинает синтезироваться гормон пролактин, который тоже готовит грудь к лактации и стимулирует активное развитие альвеол, отвечающих за выработку молока.
Причины болезненности
Почему же болит грудь после зачатия? Болезненность возникает из-за происходящих в молочных железах изменений. Железистые ткани активно разрастаются, при этом объём жировых и соединительных сохраняется. Это провоцирует сдавливание сосудистых и нервных окончаний и пучков, отвечающих за кровоснабжение и иннервацию органа. Именно поэтому наблюдается болезненность. Кроме того, происходит прилив крови в молочные железы, сосуды и капилляры расширяются, что тоже может сопровождаться неприятными ощущениями.
Таким образом, основные причины болей в груди при беременности – связанные с произошедшим зачатием изменения гормонального фона, призванные подготовить организм будущей мамы к рождению ребёнка и меняющие структуру молочных желез.
Боли и другие симптомы, затрагивающие грудь
После зачатия наблюдаются следующие симптомы, затрагивающие женскую грудь:
- Болезненность. Могут ощущаться незначительные ноющие или тупые боли, усиливающиеся при механическом воздействии (нажатии, сдавливании нижним бельём).
- Повышение чувствительности. Грудь после оплодотворения может остро реагировать на любые воздействия, включая прикосновения, трение о бюстгальтер. Такие изменения позволят в будущем стимулировать приток молока при контакте с ребёнком.
- Нагрубание молочных желез. Они становятся более плотными, упругими: при пальпации можно явно ощущать дольки и железистые ткани, которые по структуре напоминают скопления мелких горошин или виноградные грозди.
- Увеличение в размерах соска и ареола, гиперпигментация (потемнение). Этот участок груди становится более объёмным и тёмным, чтобы малыш смог видеть и распознавать его сразу после рождения.
- В третьем триместре под воздействием пролактина может выделяться молозиво – желтовато-прозрачная густая жидкость, выходящая из сосков. Иногда выделения обильные и оставляют следы на нижнем белье и одежде.
- Набухание вен обусловливается их кровенаполнением. Они могут увеличиваться в размерах, выделяться и темнеть.
Когда возникает болезненность?
Когда появляются боли в груди? Назвать точный период появления признака невозможно, так как изменения и симптоматика сугубо индивидуальны. Одни женщины чувствуют первые проявления уже спустя несколько дней после зачатия, другие начинают ощущать перемены после задержки. Всё зависит от уровня гормонов и чувствительности будущей мамы. Так, если её грудь не болела практически никогда, включая период ПМС, то и после зачатия признаки могут отсутствовать.
 Вы нашли нужную информацию? Для нас это важно!
Вы нашли нужную информацию? Для нас это важно!Когда боли прекратятся?
Болезненность у многих женщин сохраняется в течение первого триместра, то есть на протяжении трёх месяцев после зачатия. Во втором триместре грудь может продолжать увеличиваться, но менее стремительно и без явных симптомов. Перед родами боли могут появиться вновь из-за стремительного роста уровня пролактина. Но неприятные ощущения способны наблюдаться практически всю беременность, это не является отклонением и обусловливается повышенной чувствительностью.
Как облегчить неприятные ощущения?
Если грудь начала болеть после зачатия, и ощущения доставляют дискомфорт, можно облегчить состояние. Для этого будущая мама может следовать нескольким советам:
- Крайне важно подобрать удобное и подходящее нижнее бельё. Бюстгальтер должен иметь соответствующий реальному размер и анатомически правильную форму чашечки. Он не может сдавливать и утягивать молочные железы. Желательно выбрать нижнее бельё, изготовленное из натуральных, эластичных и дышащих материалов, например, из трикотажа. Обеспечить должную поддержку и распределить вес груди помогут широкие бретели. Стоит быть готовой к тому, что бюстгальтер придётся менять несколько раз по мере увеличения объёмов груди.
- Поможет расслабиться и уменьшить болезненность тёплая ванна или душ. Также можно делать массаж с помощью душевой насадки.
- Избегайте оказываемых на грудь механических воздействий и интенсивных нагрузок. Но простые упражнения, напротив, будут полезными, улучшат кровообращение и укрепят мышечный аппарат.
- Стоит ограничить употребление соли, так как она задерживает жидкость в организме и провоцирует отёчность тканей, в том числе молочных желез.
- Можно делать тёплые компрессы с отварами лекарственных трав: ромашки, череды, календулы.
 Свободный бюстгальтер для беременных.
Свободный бюстгальтер для беременных.
Когда бить тревогу: патологические причины болезненности груди
Иногда боли не связаны с беременностью, а обусловлены патологическими причинами. Одна из них – мастопатия. Заболевание очень распространено и характеризуется ненормальным разрастанием тканей и изменением структуры молочных желез. Часто симптомы мастопатии после наступления беременности угасают или исчезают совсем, что связано с положительным влиянием прогестерона, подавляющего активность эстрогенов. Но возможны обострения после зачатия.
В видео подробно рассказывается о фиброзно-кистозной мастопатии, а также отчего болит грудь.
Другая возможная причина болезненности – новообразования. Они могут быть доброкачественными (фибромы, кисты, фиброаденомы) или злокачественными, то есть раковыми. При беременности может начаться активный рост опухоли: она начнёт сдавливать нервные окончания и доли, вызывая неприятные проявления. При множественных новообразованиях ощущения затрагивают обе груди, если новообразование единичное, то симптоматика будет носить односторонний характер.
Если грудь не болит совсем
Если грудь совсем не болит, это не является отклонением. Возможно, изменения просто незаметны из-за низкой чувствительности и высокого болевого порога. При этом молочные железы будут меняться, ведь они должны готовиться к грудному вскармливанию. Болезненность и прочие связанные с переменами симптомы ощущаются менее явно во время второй и последующих беременностях, так как организм матери уже адаптирован и подготовлен.
Насторожить должно резкое прекращение болей и прочих признаков беременности. Если грудь внезапно перестала болеть и набухать, возможно, снизился уровень важных гормонов, и плоду угрожает опасность. В таком случае требуется обращение к врачу.
Узнав, почему после произошедшего зачатия у женщин болит грудь, вы сможете понять, что симптом нормален и обусловлен физиологическими изменениями, происходящими в организме будущей мамы. А соблюдение простых рекомендаций позволит облегчить боли.
Вконтакте
Класснуть
Загрузка…zachatieinfo.ru
Почему болит грудь ?
 Жалобы на боль в груди распространены среди девушек и женщин, не достигших возраста климакса. Боли могут возникать в одной или обеих молочных железах, носить постоянный или приступообразный характер. Если вас беспокоят болевые ощущения в области груди, обратитесь за консультацией к маммологу или гинекологу.
Жалобы на боль в груди распространены среди девушек и женщин, не достигших возраста климакса. Боли могут возникать в одной или обеих молочных железах, носить постоянный или приступообразный характер. Если вас беспокоят болевые ощущения в области груди, обратитесь за консультацией к маммологу или гинекологу.
Основными причинами появления боли в груди у женщин являются:
— нарушение гормонального баланса;
— беременность;
— менструации;
— механические повреждения груди;
— инфекционное заражение молочной железы;
— онкологическое заболевание груди;
— излишнее ультрафиолетовое излучение;
— лишний вес;
— неудачно подобранное нижнее белье.
Гормоны

Самой распространенной причиной возникновения боли в груди является гормональный сбой (недостаточное количество прогестерона и йода, например).
Нарушение гормонального баланса характерно в период беременности и грудного вскармливания, предменапаузы, при предменструальном синдроме и при употреблении противозачаточных средств. Сдать анализы на гормоны можно в нашем центре по самым низким ценам в городе!
Чувство боли в груди может говорить о доброкачественной дисплазии и воспалении молочной железы, мастопатии, гипертрофии груди и неопределенных образованиях.
Если, помимо боли в груди, наблюдаются кровянистые выделения из соска и изменение его формы, уплотнение либо кожное углубление над опухолью и увеличение лимфоузлов (подмышечных, под- и надключичных), то речь может идти о раке груди.
При данных изменениях обязательна консультация маммолога!
Почему болит грудь перед, во время и после менструаций
С менструациями связаны гормональные изменения, поэтому боли на почве месячных — норма. Перед овуляцией происходит пролиферация: разрастание эпителия в протоках и дольках молочной железы и усиление кровоснабжения груди. В результате грудь набухает и увеличивается в объеме, что является одной из причин чувства боли и дискомфорта.
Рост железистой ткани с такими же последствиями наблюдается и во время менструации. По окончании этого периода исчезают и болезненные ощущения. Принято считать, что чувство дискомфорта является нормой, если возникает за неделю до месячных.
Важно, что такие боли не являются острыми и относительно легко переносятся. При появлении сильных или продолжительных болей необходимо обратиться к гинекологу или маммологу: это может быть проявлением серьезного заболевания.
Масталгия после менструаций не является нормой, поэтому желательно обратиться к специалисту (маммологу, гинекологу, онкологу, эндокринологу). В таких случаях неприятные ощущения в области груди могут быть связаны с большим скоплением жидкости в тканях молочных желез, гормональными нарушениями, беременностью на ранних сроках, нарушением баланса жирных кислот, развитием мастопатии и онкологических заболеваний.
Боли в груди при беременности

Боль в груди — один из первых признаков беременности. Это связано с работой гормона ХГЧ (хорионического гонадотропина человека), в результате которой грудь начинает увеличиваться и вызывать дискомфорт. Чувство боли индивидуально и может быть разной интенсивности. В период беременности дискомфорт в области груди является нормой, поэтому придется потерпеть.
Чтобы уменьшить болезненность груди во время беременности, нужно грамотно подбирать белье: носить бюстгальтеры исключительно из натуральных тканей, с широкими лямками и без косточек.
Существует специально разработанный комплекс физических упражнений для мышц груди, а также процедуры (обтирания и воздушные ванны), направленные на улучшение оттока лимфы и устранение чувства дискомфорта. Если же боль только усиливается, необходимо обратиться к своему гинекологу или маммологу для разъяснения ситуации.
По теме:
Почему болит низ живота у женщин ?
www.xn--d1abbugjaxkh5b.xn--p1ai
Болит грудь. Причины. Как убрать боль в груди
Неприятные ощущения в молочных железах, появление давящей, ноющей или острой боли в груди, вызывает у женщин всех возрастов панический ужас.
К опасениям за своё здоровье и жизнь добавляется страх потери привлекательности, сокращения активного периода жизни.
Однако такой симптом не всегда появляется на фоне развития патологии, существуют и другие причины.
Болит грудь у девушки – когда это нормально?
В подростковом возрасте боль в груди обусловлена физиологическими процессами. Начиная с 10 – 12 лет, под действием половых гормонов, происходит формирование молочных желёз.

Болезненность может появиться уже на первой стадии развития, когда сосок набухает или под ним появляется уплотнение. С увеличением железистой ткани, ощущения дискомфорта возникают после физического воздействия (прикосновения, травмы) или носят постоянный характер.
С приходом первой менструации рост груди становится стремительным. Далее следует период становления цикла, когда месячные наступают нерегулярно, продолжают образовываться дольки молочных желёз, увеличивается количество кровеносных сосудов. Чувствительность груди может появляться и исчезать время от времени.
По достижении 14 – 16 летнего возраста менструальный цикл нормализуется, длится от 28 до 34 дней. Смена гормонального фона на его протяжении отражается на состоянии груди.
Первая фаза (с начала кровянистых выделений) характеризуется преобладанием эстрогена, а молочные железы мягкие и безболезненные. Во второй фазе, после овуляции начинает вырабатываться прогестерон. Под его действием усиливается кровоснабжение груди, она увеличивается в размерах, уплотняется, набухает. Боль может локализоваться на сосках или охватывать всю поверхность, иногда отдаёт в руку. Симптомы пропадают с появлением менструации.
При каких болезнях может болеть грудь? И как определить причину?
Если у женщины болит грудь независимо от фазы менструального цикла, это может свидетельствовать о развитии патологического процесса. Факторами риска выступают эндокринные заболевания, отсутствие родов, отказ от грудного вскармливания, аборты.
Заболевание Мастопатия – процесс разрастания или замещения железистой ткани на фиброзную. Проявляется наличием множественных узелков в молочной железе, которые постепенно увеличиваются. С развитием болезни возможно появление выделений из соска при надавливании.
Доброкачественные новообразования (киста, липома, фиброаденома) характеризуются появлением эластичного шарика в толще ткани, иногда с изменением цвета кожи над местом локализации. Болевые ощущения постоянные с усилением при нажатии.
Злокачественные опухоли редко сопровождаются болью. Среди первых признаков появление уплотнений, изменение контуров груди или формы соска, шелушение кожи, увеличение подмышечных лимфоузлов.
Мастит – инфекционное воспаление молочной железы, развивающееся при попадании микроорганизмов внутрь ткани. Чаще встречается во время лактации, но может стать осложнением мастопатии при снижении иммунитета. Протекает с высокими показателями температуры (до 40° C), отёка и покраснения груди.
Чем можно убрать боль в груди – медицинские препараты – список
Циклическая форма боли в молочных железах абсолютно нормальна. Для улучшения качества жизни применяют несколько групп препаратов:
- НПВС (нестероидные противовоспалительные) – обладают болеутоляющими свойствами, к ним относят Аспирин, Ибупрофен, препарат Диклофенак, Парацетамол.
- Мочегонные средства для снятия отёка груди, лучше использовать мягкие травяные сборы или препараты растительного происхождения Фитонефрол, Урифлорин.
- Комбинированные гомеопатические средства Маммолептин, Мастодион – содержат комплекс экстрактов растений, которые снижают болевой синдром.
- Мази, содержащие натуральные компоненты – Мастофит, Траумель, снимают воспаление и боль.
- Гормональные гели – Прожестожель, Крайнон, устраняют гормональный дисбаланс, могут иметь противопоказания к применению.

При подозрении на инфекционное воспаление для уменьшения боли необходимо воздействовать на бактерии. Для этого используют противомикробные средства и антибиотики.
Народные средства от боли в груди – список рецептов
Рецепты народной медицины дополняют обезболивающую терапию. Когда болит грудь, применяют компрессы, настои, фиточай домашнего изготовления.
Лопух большой (репейник). Весной или в начале лета выкопать растение с корнем, помыть, очистить подземные части. Выжать сок, профильтровать через марлю. Смешать с сахаром 1:1, разбавить спиртом в количестве 0,1 части от объёма сока. Настаивать в холодильнике в течение 3 суток. Принимать 1 столовую ложку 3 раза за день. Для компресса используют свежие листья лопуха, которые фиксируют на груди на время ночного сна. В настое из листьев и корней лопуха смачивают тканевую салфетку и держат до полного высыхания. Чтобы его приготовить, растение измельчают, помещают в эмалированную посуду и заливают кипящей водой. После остывания используют однократно.

Свёкла. Взять 2 средних корнеплода, натереть на тёрке, добавить столовую ложку 9% уксуса. Перемешать и слегка нагреть массу на водяной бане или в микроволновой печи. Нанести на молочные железы, обмотать плёнкой, а сверху фланелевой пелёнкой. Держать не больше 8 часов. Свекольный сок можно употреблять внутрь. Он выводит токсины, активизирует работу лимфатической и иммунной систем. После приготовления сока, его выдерживают в прохладном месте 3 часа, процеживают. Принимают, начиная с 1 столовой ложки утром, постепенно увеличивая дозу до половины стакана. Чтобы улучшить вкусовые качества напитка, смешать с любым другим соком или развести водой.
Травяной чай. Можно купить готовый сбор лекарственных трав или приготовить самостоятельно. Взять равные доли крапивы, цветков календулы, боровой матки, плодов шиповника. Залить 1 столовую ложку смеси стаканом кипятка, дать настояться. Пить тёплым 3 – 4 раза в день, можно добавить мёд для вкуса.
Как можно снизить боль в груди у подростка?
В пубертатный период дискомфортные ощущения, связанные с ростом молочных желёз, можно скорректировать без применения лекарств.
Для снятия напряжения с грудных мышц поможет ношение бюстгальтера и физические упражнения. Соблюдение принципов здорового образа жизни (режим дня, правильное питание) способствует становлению гормонального фона, нормальной работе всей половой системы.
Необходимо исключить воздействие ультрафиолета на кожу груди, придерживаться правил гигиены, не допускать опрелостей в жаркое время года. Переохлаждения также недопустимы.
Как связана регулярность половой жизни и боль в груди?
В результате нерегулярной половой жизни в организме женщины может нарушиться баланс половых гормонов. Длительное сексуальное воздержание приводит к повышенному содержанию эстрогенов, которые задерживают жидкость, следовательно, увеличивают отёк молочных желёз.
Кроме того, отсутствие постоянного полового партнёра влияет на психоэмоциональное состояние женщины. Она подвержена депрессиям, чаще испытывает стресс, что негативно сказывается на всей эндокринной системе.
Может ли грудь болеть из-за лифчика? Как выбрать правильный?
Тесное бельё сдавливает грудь, нарушая кровообращение и отток лимфы. Когда перед началом менструации молочные железы увеличиваются, давление бюстгальтера становится сильнее. В этом случае, даже если обычно у женщины не болит грудь во второй фазе цикла, такой симптом может появиться.
Выбирать нижнее бельё лучше из натуральных тканей, своего размера и фасона, подходящего по форме груди. Бюстгальтер не должен оставлять следы после ношения, впиваться в кожу. Модели на косточках не предназначены для ежедневного использования.

Чашечки могут плотно облегать грудь, но не передавливать её. Бретели выбирают достаточно широкие для равномерного распределения веса груди. Застёжка сзади не должна задираться вверх.
Чтобы грудь оставалась здоровой носить бюстгальтер следует не более 12 часов в сутки.
Какие продукты могут приводить к боли в груди? Что кушать, а что нет?
Синтез эстрогена происходит с участием холестерина, поэтому употребление большого количества жирной пищи провоцирует гормональный дисбаланс и, как следствие, болевые ощущения в молочных железах. Сдоба и сладости способствуют появлению лишнего веса, что также приводит к увеличению выработки эстрогена.
Злоупотребление солью ведёт к задержке жидкости, появлению отёков, чувства распирания в груди. Кофе, крепкий чай, горький шоколад содержат метилксантины, которые усиливают боль.
Все виды консервов, ненатуральные продукты, содержащие красители отрицательно действуют на эндокринные железы, поэтому также подлежат запрету.
Для поддержания здоровья репродуктивной системы следует обогатить рацион следующими продуктами:
- Овощи богатые клетчаткой. Это все виды капусты, листовой салат, шпинат, фасоль, корнеплоды.
- Кисломолочные продукты. Особенно кефир и творог, с пониженным содержанием жира.
- Диетические виды мяса. Лучший вариант – куриная грудка, но допускается и нежирная свинина.
- Рыба, предпочтительно морская.
- Фрукты и ягоды. Полезно употреблять их свежими, а также пить соки и компоты.
Готовить пищу рекомендуется на пару для сохранения витаминов и микроэлементов. Противопоказаны жарка во фритюре, копчение.
Чем опасна боль в груди у женщин?
Боль – это всегда сигнал организма о нарушениях или угрозе их возможного появления. Поэтому, когда болит грудь, женщине стоит задуматься о своём здоровье.
Появление дискомфорта на фоне физиологических изменений, связанных с менструальным циклом, считаются нормальным явлением, но могут перерасти в серьёзные гормональные дисфункции. В таких случаях бывает достаточно пересмотреть свой образ жизни, изменить питание, чтобы избежать болезни в будущем.
Патологии молочных желёз диагностируются у 70% женщин репродуктивного возраста. Современная медицина позволяет полностью избавить от большинства из них. Важно не пропустить начало заболевания и начать лечение на ранних стадиях.
ВИДЕО Почему болит грудь?
ВИДЕО Фиброзно-кистозная мастопатия. Отчего болит грудь
Навигация по записям
nmedicine.net
Почему ноет грудь у женщин: причины
Чувство боли в груди знакомо многим женщинам. Такая боль — самая известная жалоба женщин во время менструального цикла. Болевые ощущения могут замечаться как в одной молочной железе, так и в двух. Иногда боль пропадает на несколько месяцев, а затем возвращается снова. Почему ноет грудь, причины такого явления каковы?

Виды болевых ощущений в груди
Во многих случаях боль возникает в течение некоторого времени перед менструацией. Однако существуют причины, при которых боль в молочных железах совершенно не связана с критическими днями.
Боль в груди можно классифицировать на 2 вида:
- Циклические болевые ощущения, которые полностью взаимосвязаны с критическими днями. Обычно ноющая боль в груди может возникнуть во второй половине цикла, а за несколько дней до менструации эти ощущения могут только усилиться.
- Нециклическая боль в молочных железах не связана с критическими днями, а имеет совершенно другие причины.

По статистике, две женщины из трех страдают болевыми ощущениями, которые связаны с происходящими процессами в организме женщины при менструации. И лишь у одной это результат влияния других заболеваний, травм и др.
Циклическая боль
Такое проявление боли чаще всего наблюдается у женщин в возрасте от тридцати до пятидесяти лет. Циклические болевые ощущения не фиксируются у женщин, находящихся в периоде менопаузы, когда происходит прекращение менструаций.
Проявления боли в виде незначительного дискомфорта за некоторое время до критических дней считается нормальным явлением. Лишь в некоторых случаях процесс сопровождается резкой болью, которая длится около 7-14 дней. Самым сложным моментом считается период за несколько дней до начала менструаций. В это время женщина может почувствовать, как ноет грудь перед месячными, а иногда и опухает. С началом менструации состояние женщины приходит в норму.

Основная причина возникновения боли — гормональные изменения, к которым молочные железы очень чувствительны. Циклические болевые ощущения не имеют связи с какой-либо болезнью, поэтому специальной помощи они не требуют. В случае возникновения острых болей уменьшить проявления можно с помощью болеутоляющих препаратов («Ибупрофен», «Парацетамол») или мазей с обезболивающим эффектом.
Прием противозачаточных препаратов, содержащих ненатуральные гормоны, может усугубить состояние женщины, усилить подобные боли. Похожее влияние оказывают некоторые разновидности лекарств для снижения артериального давления.
В случае когда обычные препараты не оказывают помощи в уменьшении болевых ощущений, врач может назначить специальные лекарства, которые противодействуют освобождению гормонов («Даназол», «Тамоксифен»). Такое лечение способно снизить уровень гормона эстрогена, поэтому оно должно быть постоянным. Препараты могут вызвать множество побочных эффектов, и врач может назначить их при возникновении острой боли в качестве крайней меры.
Нециклические виды боли
Боль такого характера может происходить постоянно или периодически. Болевые ощущения этого вида не имеют связи с гормональными изменениями, и чаще всего возникают у женщин в возрасте от сорока лет. Когда ноет грудь у женщины, то факторы, вызывающие это состояние, могут быть следующие:
- мастопатия;
- воспалительные процессы, инфекции;
- рак груди;
- возможные структурные нарушения грудной клетки;
- растяжение мышц груди.
Перед назначением лечения женщина проходит обследование, которое помогает выявить точную причину боли.
Болит и ноет грудь при беременности
Основной причиной возникновения боли в молочных железах при беременности является увеличение объема железистых клеток, которые будут выполнять функции по выделению молока.

С первых дней беременности грудь женщины становится чувствительной, а в некоторых случаях болезненной. Появление боли в груди и увеличение ее размеров — один из признаков наступившей беременности.
Все перестройки, происходящие в молочных железах, требуют активизации процесса кровообращения. Грудь наполняется кровью, а склонность к накоплению жидкости в организме при беременности вызывает, соответственно, отек и болевые ощущения.
Во время беременности нередкое явление — боль в груди. Ноет молочная железа обычно у всех, но эти ощущения проходят к концу первого триместра (10-12 неделя). Значительное увеличение и ощущение покалывания в груди женщины ощущают на 20 неделе беременности. Это вызвано подготовкой молочных желез к рождению ребенка и предстоящей лактации. Происходящие процессы не вызывают сильных болей. В случае возникновения подобных ощущений в одной груди женщине обязательно нужно обратиться за помощью к своему гинекологу для исключения процессов, не связанных с беременностью.
При возникновении каких признаков женщине следует обратиться к врачу?
Женщине стоит записаться на прием к доктору, если присутствуют следующие проявления:
- чувство, что ноет грудь сохраняется и после наступления менструации;
- болевые ощущения в виде жжения и сдавливания;
- боль локализуется в одной части груди;
- болевые ощущения не прекращаются, а усиливаются с течением времени;
- в груди помимо боли ощущаются узлы или ее деформация, покраснение молочных желез, возникновение повышенной температуры;
- боль у женщины наблюдается постоянно в течение двух недель;
- болевые ощущения мешают ей заниматься повседневными делами, вызывают бессонницу и раздражение.
На приеме у врача
На прием к врачу стоит обратиться в случае непроходящих болевых ощущений в молочных железах. Если никаких уплотнений врач не обнаружит, то дальнейшее обследование может не понадобиться. Женщинам старше 40 лет специалист обычно рекомендует пройти маммографию. Если при обследовании будут обнаружены уплотнения, то в этом случае проводится биопсия (изучение частиц ткани под микроскопом).

Лечение будет полностью зависеть от причин, которые вызвали эту боль, и результата обследования. Когда болит и ноет грудь, то такие ощущения могут вызвать различные заболевания, одним из которых является мастопатия.
Что это такое?
Мастопатия — это заболевания, при котором в груди образуются фиброзно-кистозные разрастания. По статистике, около 75-80% женщин в возрасте до 40 лет имеют заболевания молочных желез, объединенных общим названием «мастопатия».
Заболевание имеет широкое распространение. У женщин, болеющих мастопатией, риск появления рака молочной железы возрастает в 3-5 раз.
Причины возникновения
Гормональные нарушения у женщины могут произойти по таким причинам:
- нарушения в работе печени;
- прекращение кормления младенца при достаточной лактации;
- нерегулярные половые отношения;
- заболевания яичников;
- болезни щитовидной железы;
- стрессовые ситуации;
- патологическое состояние гипофиза.

Все эти причины оказывают влияние на гормональный фон женщины, что приводит к возникновению мастопатии. Генетической предрасположенности к ней не существует.
Дисбаланс гормонов проявляется при изменении уровня эстрогена и прогестерона.
Такой дисбаланс возникает у всех женщин, которые мало рожали или не рожали вовсе. Мастопатия не появляется внезапно, в течение нескольких лет в груди при нарушении физиологических процессов возникают и разрастаются очаги тканей эпителия. Они сдавливают протоки, мешают нормальному оттоку секреции в них и деформируют дольки молочных желез.
При мастопатии у женщин возникает чувство, что ноет грудь, а также ощущение распирания и сдавливания в молочной железе. Кроме того, может присутствовать тошнота, отсутствие аппетита и боль в животе. Заболевание требует постоянного наблюдения у врача и систематического лечения.
Почему ноет грудь и как себе помочь?
Когда проблема возникает постоянно перед началом цикла, то здесь ничего сделать нельзя. Можно подготовиться и приобрести белье, размер которого рассчитан на увеличенный размер груди. Это необходимо сделать обязательно, ведь сдавливание негативно влияет на молочные железы.

Если существуют подозрения на беременность, женщине обязательно необходимо обратиться к гинекологу, чтобы опровергнуть или подтвердить свои предположения.
Женщины должно постоянно проводить осмотр своей груди, чтобы выявить появление уплотнений или узелков. В случае обнаружения возможных патологий лучше записаться на прием к врачу, чтобы исключить онкологию.
Лекарственные препараты от такого симптома не выписывают, поэтому женщине необходимо научиться жить с этим.
Врачи не рекомендуют женщинам заниматься самолечением. Применение различных спиртовых компрессов и прогревание груди может оказать негативное влияние на весь организм.
Все лекарственные препараты должны назначаться специалистом после обследования груди женщины и с учетом ее состояния.
fb.ru
что может быть причиной и какое решение?
Когда женщина начинает сталкиваться с болезненными признаками в области интимных зон, она по праву начинает беспокоиться. Груди – деликатная зона, которая участвует не только в привлечении мужчин, но и во вскармливании детей. Если появляются боли внизу груди, то следует обратить на них внимание. Статья на сайте zheleza.com рассмотрит, что может быть причиной патологии и какое решение предлагается.
Врачи рекомендуют обращать внимание на любой симптом, который не считается нормальным. Боль – это признак того, что в организме происходит нечто необычное. Несмотря на то, что первым делом нужно рассмотреть естественные причины возникновения болей внизу грудей, которые не требуют лечения, все равно их следует отслеживать и контролировать. Даже при них организм говорит о необычности процессов, но которые пройдут сами собой.
Существует множество причин для болезненности грудей. Чтобы понять самостоятельно, что беспокоит и вызывает боли, нужно начать с рассмотрения естественных факторов, которые часто вызывают подобные ощущения и не требуют медикаментозного лечения. Если эти факторы исключаются, тогда нужно перейти к патологическим причинам возникновения болей. Если симптомы боли относятся к патологическим, то лучше обратиться к врачу, а не заниматься самолечением. Всегда лечение быстро проходит, если на ранней стадии болезни его начинают.
Причины неприятных ощущений в нижней части груди
Самыми распространенными причинами неприятных ощущений в нижней части груди становятся:
- Маленький размер нижнего белья.
- Наступление менструации.
- Возможная беременность.
- Мастопатия и прочие болезни.
Если грудь заболела единожды, то на это не следует обращать внимания. Если же грудь болит периодически, постоянно или в определенный период, это становится признаком чего-то необычного. Нужно выяснить причины. Если все естественные причины болей исключаются, тогда лучше обратиться к врачу за лечением. Пусть он поставит точный диагноз и назначит лечение, которое быстрее поможет и даст благоприятные прогнозы.
перейти наверхНеудобное белье
Бюстгальтер подходящего размера становится первой причиной, которая исключает болевые ощущения в груди. Низ груди может болеть из-за сдавливания бюстгальтером грудной клетки, из-за чего нервные окончания реагируют соответствующим образом. Во время снятия бюстгальтера болевые ощущения усиливаются. А когда нижнее белье уже некоторое время снято, то боли постепенно проходят.

Если женщина длительное время носит тесный бюстгальтер, то боли могут возникать и при его отсутствии. Например, женщина может надавить рукой или другими предметами на ту область, где бюстгальтер постоянно соприкасается с кожей, из-за чего болевые рецепторы отреагируют соответствующим образом.
Решение здесь простое – нужно сменить бюстгальтер. Подбирайте нижнее белье по размеру, чтобы оно не стесняло грудь, придавало ей естественное положение, не давило, а также фиксировало. Под мышками не должны быть потницы, возникающие из-за постоянного трения бюстгальтера о кожу.
Также следует обратить внимание на материал нижнего белья. Лучше носить хлопковое белье, что позволит коже дышать.
перейти наверхПредполагаемая беременность
Конечно, когда женщина не подозревает о своей беременности, она не думает, что это является причиной болезненности ее груди. Однако практика показывает, что уже в первом триместре до периода, когда женщина узнает, что, возможно, беременна, грудь наполняется, меняется цвет сосков, грудь и сами соски постоянно и сильно болят. Если к ним прикасаться, то боли усиливаются. Вот почему в данный период многие женщины становятся менее возбужденными в сексуальном плане.

Если причиной болезненности груди стала беременность, которая подтверждается, тогда ничего делать не нужно. Лечение не предполагается, поскольку болезненность пройдет уже ко второму триместру. Женщине нужно теперь регулярно посещать гинеколога и проходить обследования, чтобы заботиться о развитии своего малыша.
Также следует позаботиться о смене бюстгальтера в данный период. Грудь будет увеличиваться и расти, что будет включать период, когда малыш родится и его будут кормить грудью. Поэтому нужно купить бюстгальтеры на 1-2 размера больше, чтобы не вызывать болевые ощущения из-за тесного белья.
перейти наверхНачало менструаций
Боли в груди делят на циклические и нециклические. Циклические боли считаются самыми безопасными и природными, поскольку речь зачастую идет о том, что они возникают перед началом менструации. Гормоны, которые выбрасываются в кровь яичниками, влияют на состояние молочных желез, которые набухают, отчего болят. Болят не сами молочные железы, а нервные окончания тех тканей, на которые они давят, когда увеличиваются в размерах.

Обычно циклические боли наступают после овуляции или непосредственно (за несколько дней) до месячных. Когда менструация началась, боли стихают. С такими признаками бороться не следуют. Они будут возникать постоянно и считаются естественными.
Однако следует обратить внимание на боли, которые появляются или продолжаются после менструации. Речь может идти о мастодинии, что не считается опасным заболеванием, если следовать всем рекомендациям врача.
перейти наверхПериод вынашивания малыша и лактации
Перед родами за несколько недель груди могут снова болеть внизу, что связано с очередным ростом малыша внутри матери. Он давит на грудную клетку, которая и отвечает болевыми ощущениями. Здесь беспокоиться не следует, поскольку ребеночек скоро опустится вниз, что позволит болям утихнуть во время вынашивания.
Когда малыш родится, начнется период лактации – когда мать будет вскармливать его. Вначале он тоже отмечается болезненными ощущениями в груди, особенно в сосках. Пока грудь привыкнет к выработке молока и губам малыша, она немного поболит. Однако это вскоре пройдет, поэтому нужно набраться терпения.

Однако если грудь болит слишком долгий период, тогда нужно обратиться к маммологу, чтобы он проверил здоровье женщины. Нередко болезни могут возникать в период материнства, когда женщина не подозревает о них.
перейти наверхДругие причины болей внизу груди
Нециклические боли, которые локализуются не в обеих грудях, а лишь в одной, уже могут указывать на патологические причины. При естественных факторах болят обычно обе молочные железы. Если появляются болезни, то зачастую болит одна молочная железа. Здесь обязательно следует обратиться к врачу, поскольку речь может идти о мастопатии – частой болезни грудей.
Мастопатия бывает диффузной или узловой. При ней можно прощупать некоторые уплотнения в области молочной железы. Также возможны выделения различного характера, особенно если они происходят не в период беременности или лактации. Не следует забывать, что боли могут быть следствием и других заболеваний, например, рака молочной железы. Поэтому лучше не затягивать с обращением к врачу.
перейти наверхПрогноз
Боли внизу груди могут быть естественными и патологическими. При природных болях прогнозы всегда даются благоприятные. При патологических признаках прогноз зависит от того, как быстро женщина обратится за помощью к врачу и насколько эффективным окажется лечение конкретно в ее случае.
zheleza.com