Диета при холецистите. Меню питания при лечении острого и хронического холецистита
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (5)
- Инфекционные и паразитарные болезни (26)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (8)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (7)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (1)
- Психические расстройства (30)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (5)
- Болезни глаза (18)
- Болезни уха (4)
- Болезни системы кровообращения (9)
- Болезни сердца (11)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (8)
- Болезни вен, сосудов и лимф. узлов (7)
- Болезни органов дыхания (33)
- Болезни полости рта и челюстей (15)
- Болезни органов пищеварения (28)
- Болезни печени (2)
- Болезни желчного пузыря (5)
- Болезни кожи (32)
- Болезни костно-мышечной системы (46)
- Болезни мочеполовой системы (13)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (27)
- Беременность и роды (5)
- Болезни плода и новорожденного (3)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (15)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Пов
medside.ru
правила питания и примерное меню
Холецистит или воспаление желчного пузыря – сложное заболевание. Оказывает негативное влияние на функционирование печени. Люди различных возрастных категорий подвержены риску болезни. При лечении диагностированной формы заболевания врач назначает диету и должный вариант медикаментозного вмешательства. Самостоятельный отказ от приёма лекарств или изменение дозировки не допускается. Диета – основополагающая составная лечения. Пациенту важно соблюдать принцип диетического питания, составить примерное меню на неделю. Эти меры препятствуют образованию нового воспалительного процесса.
Питание при различных формах заболевания
Острая форма заболевания – щадящая диета для органов пищеварения. Надлежит потреблять достаточное количество воды предпочтительно в первые дни заболевания. Основой питания на период заболевания становится диетический стол номер 5. Пациент придерживается рекомендаций, пока не наступит стадия полного выздоровления. Это длительный период.
При обострении калькулёзного холецистита дробный приём пищи является основополагающим принципом лечения. Человек должен строго соблюдать режим приёма и представлять жизнь без запрещённых продуктов. Аппетит нормализуется. Усвоение питательных веществ достигает своего пика. Обострение стихает. Функция желчного пузыря постепенно налаживается.
Заболевание холецистит
Острый холецистит негативно отражается на работе желудочно-кишечного тракта. Больной нуждается в нормализации водного баланса. Вода – необходимый компонент здорового питания. Соблюдение питьевого режима – необходимое условие. Она способствует выведению токсинов из организма и поддержанию ионного баланса в клетках.
Холецистопанкреатит – сложное заболевание. Затрагивается поджелудочная железа. При холецистопанкреатите лечение носит специфичный характер. Диетическое питание – компонент наряду с медикаментами. Врач назначает диету номер 5.
Основные принципы питания пациента разработаны специально, чтобы подготовить желчный пузырь к нормальной работе, без резких нагрузок. Болезнь отражается на функционировании соседних органов. В первую очередь на поджелудочной железе и печени. Нагрузка на печень должна быть снижена. Желчевыводящие протоки будут функционировать в привычном режиме. Необходима профилактика образования камней. Желчь не должна скапливаться. Необходим постоянный отток. При соблюдении всех рекомендаций заболевание не будет прогрессировать.
При панкреатите запрещено запивать еду. Рекомендуют подождать 15 минут после приёма пищи. Кушать нужно в спокойной обстановке, не торопиться, тщательно пережёвывать пищу. При отсутствии желания принимать пищу не заставлять. Разочарование в питании негативно сказывается на выведении желчи из организма. Способствует обострению. Лечение не приносит результата. Ограничение в продуктах не должно быть отражено на количестве калорий. Для профилактики холецистита и панкреатита врач может требовать примерное меню для коррекции.
Питание при холецистите
Хронический холецистит и его лечение предполагает питание дробное. В период обострения хронической формы заболевание лечится диетой номер 5. Ремиссия заболевания предполагает, что диету номер 5а не используют. При стадии ремиссии диетический стол может рекомендоваться пожизненно в качестве основной профилактики осложнения болезни. Приём пищи регулярен. Оптимальное число приёмов около 5-6 раз в сутки.
Желательно соблюдение одного времени. К этому моменту вырабатывается определённое количество желчи. Порции небольшие. За один приём не рекомендуется употреблять более 250 граммов продукта. Это позволит желчи вырабатываться в нужное время, в необходимом для этого количестве. Нельзя переедать. Приём холодного или горячего чреват спазмом желчных путей. Питье должно быть тёплым. Минимальное количество соли в еде. Калорийность не ниже 2500 ккал. При самостоятельном составлении меню учитывать энергетическую ценность продуктов. Питание подвержено корректированию в зависимости от состояния и предпочтений в еде.
В рацион не входят:
- Алкогольные напитки;
- Крепкое кофе или чай;
- Напитки, имеющие любую степень газации, в том числе минеральная вода с газами;
- Шоколад;
- Острая, солёная, жареная пища;
- Любые консервы или маринование блюда;
- Холодные супы;
- Блюда, содержащие грибы;
- Пища, богатая животными жирами;
- Из десертов разрешено варенье, сушёные фрукты, муссы, кисели.
С осторожностью употреблять сладости и сдобу. Может возникнуть осложнение, способное вызвать застой, сгущение желчи. Это приводит к образованию камней. Скопившаяся желчь – питательная среда для инфекций. Нежелательно брожение продуктов в желудочно-кишечном тракте. Оно негативно отражается на слизистой печени. Соблюдение диеты положительно отразится на состоянии всей пищеварительной системы. Вес начнёт снижаться. Наступит баланс микрофлоры кишечника. Повысится иммунитет.
При хроническом холецистите соблюдение диеты способствует снижению количества приступов. При остром холецистите вместе с диетой необходимо соблюдать назначенное лечение. Блюда должны быть максимально просты в приготовлении. Правильный продукт должен быть протёрт или измельчён. Калькулёзный холецистит не рецидивирует, если в лечебный стол включены продукты с повышенным уровнем магния. Минеральные вещества усваиваются в нужном количестве, не перегружая больные органы. Избегать блюд с большим количеством приправ.
У пациента в меню обязательно должны присутствовать:
- Различные виды супов;
- Нежирные сорта мяса или рыбы;
- Немного растительного масла;
- Продукты, содержащие кисломолочные бактерии с минимальным процентом жирности;
- Сезонные овощи, фрукты с некислым вкусом;
- Свежевыжатые соки или компоты;
- Различные виды круп и макаронных изделий;
- Яичные белки;
- Сыры. Исключение составляют острые сорта и жирные;
- Соусы на молочной основе или овощном бульоне;
- Ржаной или отрубной хлеб.
Из круп полезными будут греча, рис или овсянка. Они положительно влияют на слизистую оболочку кишечника, не раздражают печень. Предпочтительным мясом будет являться телятина, мясо кролика. Можно есть курицу. Перед употреблением необходимо убрать видимый жир и плёнки. Первые блюда обязательно входят в питание. Предпочтительнее на овощных бульонах с использованием зелени. Использование щавеля запрещено. В нем присутствует кислота, которая будет создавать лишнее раздражение органа.
Для сохранения всех питательных веществ и пользы для желчного пузыря блюда готовят с соблюдением правил. Предпочтительнее приготовление пищи на пару. Отваривать продукты разрешено. Не запрещено запекать продукты или тушить. Питаться нужно полноценно. При этом ограничить потребление продуктов, содержащих кислоты. Пациент проявляет заботу о своём здоровье, что положительно сказывается на качестве жизни.
Примерное меню
Несколько примерных блюд для составления рациона.
Время завтрака:
- запеканка из творожного продукта с добавлением изюма, некрепкий кофе с молоком;
- отварная телятина с овсяной кашей, отвар из шиповника;
- манная каша с добавлением яблочного джема, молочный чай;
- ленивые вареники, фруктовый кисель;
- молочный вермишелевый суп, чай малой крепости с баранкой;
- каша из пшена и фрикадельки из курицы, молочный чай;
- запеканка из курицы, кофейный напиток.
Время второго завтрака:
- салат из фруктов, заправленный мёдом;
- творог низкой жирности, банан;
- омлет с отрубным хлебом;
- помидор или яблоко, чай малой крепости;
- запеканка из овощей, компот из фруктов;
- запечённая тыква и морс;
- чай, порция ассорти из сухофруктов.
Обеденное время:
- паровая куриная котлета с гречневой крупой, салат из морской капусты, компот из абрикосов;
- овощной суп с перловкой, фаршированный перец с телятиной, компот;
- тушёная рыба с пюре из картофеля, салат с рубленой зеленью и помидором, заправленный растительным маслом;
- суп-пюре с курицей, компот;
- свекольник с кусочком говядины, компот;
- тушёная капуста, суфле из нежирного вида мяса, хлеб;
- говяжий плов, овощной салат.
Время полдника:
- яблоко, запечённое в духовке, кисель из ягод;
- овощной салат с оливковым маслом;
- кефир с низким процентом жирности, сухарик из пшеничного хлеба;
- салат из моркови, яблока и изюма;
- помидор с адыгейским сыром;
- галеты, чай, нежирный сыр;
- творожный сыр, хлеб, чай.
Время ужина:
- салат из овощей, омлет с укропом;
- галеты с молочным рисовым супом;
- плов с сухофруктами, отвар из шиповника;
- макаронные изделия с сыром, тёплое молоко;
- тушёные кабачки с рыбой, ряженка;
- рагу из овощей, кефир;
- тыквенная каша с рисом, тёплое молоко.
gastrotract.ru
Диета при холецистите: список продуктов, меню, противопоказания
Холецистит — это воспаление стенок желчного пузыря, встречающееся у людей всех возрастных групп. Одним из основных аспектов терапии болезни является лечебное питание. Диета при холецистите предполагает употребление блюд, которые способствуют разжижению и оттоку пищеварительного секрета, выделяемого печенью. Диета позволяет устранить симптомы воспаления, снижает риск возникновения осложнений и обострений.
Особенности диетотерапии
При симптоматике холецистита диетотерапия является важным компонентом терапии. Она прописывается при острой форме заболевания, обострениях хронического холецистита, холангите.
Основной диетой для людей с холециститом является стол №5 и его виды. Диета при воспалении подбирается индивидуально в зависимости от стадии прогрессирования патологии и особенностей ее течения.
Диетотерапия исключает любые раздражители, из-за чего еду нужно готовить на пару, а перед употреблением пищу необходимо протереть или мелко порубить. Исключаются острые и жирные блюда, а при желчекаменной болезни дополнительно нужно отказаться от желтков яиц, растительных масел, обладающих сильным желчегонным эффектом, иначе могут появиться печеночные колики.
Диета в период обострения
Острый холецистит может развиться как самостоятельная болезнь или являться приступом хронического. Характерным симптомом является боль в правом подреберье. Часто боль отдает в области лопаток, плеч и шеи. При этом в ротовой полости может появиться металлический вкус или горечь. Также у пациентов наблюдается тошнота, рвота, отрыжка, понос и высокая температура тела, пожелтение кожи и слизистой глаз.
При наличии первых признаков острого холецистита нужно обратиться к врачу, так как самолечение в подобном случае недопустимо. В основном пациентов с этой патологией, особенно протекающей в тяжелой форме, госпитализируют. Им назначают целый комплекс мер, ряд лекарственных препаратов, которые снимают боль и устраняют воспалительный процесс, специальную диету.
Диета при обострении заболевания предполагает полный отказ от еды. Голодание должно длиться на протяжении 2–3 дней. В это время допускается только теплое питье — отвар шиповника, разбавленные водой некислые соки, некрепкий чай и травяные настои. Количество ежедневно употребляемой жидкости должно быть не менее 2 л.

На 3–4 день лечения больному разрешается ввести в рацион полужидкие каши, сваренные на воде, легкие овощные супы и кисель. В некоторых случаях допускается добавление в каши молока. Все продукты необходимо хорошо проваривать, а затем перетирать. Питаться при холецистите желательно небольшими порциями не менее 5 раз в день. Постепенно в рацион добавляются нежирные сорта мяса, творог, рыба.
Питание при хроническом холецистите
Для пациентов с хроническим холециститом важно не допустить обострения патологии. Диетотерапия позволяет восстановить функции желчного пузыря, нормализовать выделение желчи, активизировать обмен веществ, снизить нагрузку на печень, желудок и кишечник. Чтобы это обеспечить, нужно придерживаться нескольких правил:
- В сутки должно быть не менее 5 приемов еды, но порции нужно делать маленькими, чтобы снизить нагрузку на желчный пузырь и кишечник.
- В день человек с холециститом должен употреблять не более 3,5 кг пищи (в это количество уже включена жидкость).
- У пациента должно быть в сутки 3 основных приема пищи и 2 промежуточных (это перекусы, во время которых можно есть сладкие фрукты, печенье, пить кефир).
- Необходимо не только помнить весь перечень разрешенных продуктов, но и уметь их правильно готовить. В пищу можно употреблять исключительно вареные и пареные блюда. Некоторым людям (у которых период ремиссии длится более 1 года) можно есть запеченные овощи и мясо с рыбой, но во время приготовления подобным способом запрещено добавлять к еде дополнительные жиры и масла.
- Растительные масла имеют желчегонный эффект, поэтому их можно использовать в салатах, но строго запрещено употреблять после термической обработки.
- Температура еды не должна быть слишком горячей или холодной.
- Овощи должны быть в рационе при каждом перекусе — они могут быть сырыми, тушеными или вареными. Специалисты рекомендуют ежедневно есть авокадо.
- В мясе и рыбе содержатся экстрактивные вещества, которые раздражают желчный пузырь. Из-за этой особенности их нужно готовить методом варки либо на пару. Не рекомендуется в первые несколько недель устойчивой ремиссии есть бульоны, а курицу нужно очистить от кожи.

Питание после операции
При калькулезном и бескаменном холецистите по показаниям проводится холецистэктомия. После хирургического вмешательства принимать пищу нельзя в течение 12 часов. Затем, чтобы утолить голод, разрешается съесть кашу, овощной суп или выпить кисель. Через 5 дней в меню можно добавить овощное пюре, творог, диетические мясные и рыбные блюда.
В первые 3 месяца лечащий врач назначит стол №5. Строгое выполнение правил диеты и дробное питание важны для восстановления работы органов ЖКТ. По истечении этого срока врач определит, возможны ли какие-нибудь послабления, но пациенту придется соблюдать диету до конца жизни.
Алкогольные напитки строго запрещены в первые 2 года после операции. В будущем ограничение может быть ослаблено: в некоторых случаях разрешается употребление красного вина и безалкогольного пива. Организм многих пациентов, перенесших хирургическое вмешательство, плохо переносит спирт.
Список разрешенных продуктов
Хроническая форма болезни может сопровождаться обострением язвы желудка, если принимать в пищу большое количество сырых фруктов, овощей и ржаного хлеба. Еда в основном готовится на пару, можно употреблять ее в вареном виде. Правильное питание при холецистите включает в себя следующие блюда и продукты:
- Пшеничный хлеб, в некоторых случаях допустимо употреблять ржаной. Разрешается есть только несвежий хлеб, чтобы предотвратить вздутие кишечника. Рацион расширяется несдобными изделиями с мясом или творогом, печеньем.
- Каши. Допускаются к употреблению рисовая, манная, пшенная и овсяная. Из них можно приготовить пудинги или добавить в кашу сладкие фрукты.
- Макаронные изделия. Они могут быть как в запеченном, так и вареном виде, но не в жареном. Многие люди сначала отваривают их, а затем по необходимости разогревают на сковородке, для пациентов с холециститом такой подогрев противопоказан.
- Супы. Они готовятся исключительно на овощном бульоне, в них могут присутствовать макароны, крупы или овощи. Для профилактики заболевания используются молочные разновидности с крупами. Также допустимы щи и свекольники.
- Яйца и омлет.
- Соусы сметанные, фруктовые и молочные. Если по рецепту в них есть мука, то ее в процессе приготовления нельзя обжаривать.
- Мясо и рыба. Положительно сказывается употребление нежирных сортов мяса (например, кролика или телятины), особенно ценно мясо птицы. Кроме этого, желательно ввести в меню рыбу, лучше морскую. Мясо и рыбу нужно запекать или отваривать. Рекомендуется готовить продукты цельными кусками, но разрешается приготовление на пару тефтелей или котлет.
- Молочные продукты. Разрешено употреблять при холецистите неострые виды сыра, кефир, простоквашу, сухое и сгущенное молоко. Для разнообразия можно приготовить вареники, суфле или пудинги.
- Колбасные изделия. Можно есть докторскую колбасу и ветчину. Перед покупкой нужно смотреть на состав продукта и избегать колбасы, в которой содержится большое количество химических добавок.
- Напитки. Зеленый, некрепкие виды черного чая (можно добавлять лимон), отвар шиповника, компоты и соки без сахара, кисель.
- Семечки. Тыквенные, семечки льна и подсолнуха.
- Овощи. Огурцы, картофель, белокочанная и цветная капуста, помидоры, кабачки, свекла, морковь. Лук можно добавлять в еду, только перед этим его необходимо отварить. Салаты из овощей заправляются сметаной или растительным маслом.
- Зелень укропа и петрушки.
- Сладости. К ним можно отнести мед, варенье, пастилу, желе и зефир.
- Фрукты и ягоды. Смородина, слива, яблоки, гранаты, клубника, бананы (не более 1 штуки в день).

Запрещенные продукты
Стол №5 при холецистите предполагает исключение из ежедневного меню блюд, которые провоцируют раздражение слизистой оболочки, повышают уровень холестерина в крови. Пациентам с воспалением стенок желудка необходимо отказаться от следующих продуктов:
- Спиртные напитки. Алкоголь приводит к образованию камней и способствует их перемещению в желчном пузыре. Из-за этого алкоголь можно употреблять только 1 раз в 2–3 месяца и в минимальной дозировке. Некоторые врачи рекомендуют выпивать по бокалу белого сухого вина каждый день.
- Некоторые виды овощей. Если у пациента наблюдается холецистит желчного пузыря, ему запрещено принимать в пищу консервированные и маринованные овощи, зеленый лук, редиску, щавель, редьку и чеснок. Этот перечень можно дополнить такими пряностями, как горчица, черный перец. Кроме этого, человеку нельзя есть грибы и орехи.
- Жирные сорта мяса, субпродукты, сало.
- Бобовые (нут, соя, спаржа).
- Кислые фрукты и ягоды (например, клюква).
- Газированные напитки и промышленный сок.
- Бульоны из рыбы и мяса.
- Сдоба, кондитерские изделия, продукты, имеющие в составе какао. При частом употреблении сахара нарушаются реологические свойства желчи. Разрешенная суточная дозировка сахара — 70 г.

Меню на неделю
Температура еды должна быть умеренной (не менее 15 °С и не более 62 °С), излишне горячие или холодные продукты могут спровоцировать приступ.
Пример недельного меню при холецистите:
Понедельник
1 завтрак — манная каша с сосиской, отвар шиповника или сладкий черный чай.
Перекус — яблоко с 100 г нежирного творога.
Обед — отварное куриное филе с пшеничной крупой, салат из огурцов и помидоров, компот.
Полдник — сладкие сухари, кисель из сухофруктов
Ужин — молочный суп, 3 печенья.
Вторник
1 завтрак — 200 г ленивых вареников, отвар шиповника.
Перекус — банан, который нужно растереть на мелкой терке и полить 1 ч. л. меда.
Обед — рисовая каша с яблоками, приготовленная на пару, компот или зеленый чай.
Полдник — печеное яблоко и кисель.
Ужин — салат из капусты, омлет из 1 яйца.
Среда
1 завтрак — творожная запеканка с добавлением 100 г ягод, черный чай с молоком.
Перекус — горсть сухофруктов.
Обед — запеченная курятина с овощами и компот.
Полдник — салат из брюссельской капусты и огурцов.
Ужин — макароны с сыром, шиповниковый отвар.
Четверг
1 завтрак — молочная каша с чайной ложкой меда, зеленый чай.
Перекус — кусочек ржаного хлеба, черный чай с 1 ч. л. сахара.
Обед — пюре из картофеля, нежирная отварная свинина, 3 помидора, политые оливковым маслом и присыпанные петрушкой.
Полдник — чай и нежирный йогурт.
Ужин — запеченные перцы, отвар шиповника.

Пятница
1 завтрак — молочная каша, 80 г вареной докторской колбасы, некрепкий чай.
Перекус — 200 г запеченной тыквы, шиповниковый отвар.
Обед — 250 г куриного мяса, бефстроганов (100 г), ржаной хлеб.
Полдник — 3 ломтика сыра, черный чай с молоком.
Ужин — овощной плов и кусок хлеба.
Суббота
1 завтрак — 300 г творога, 4 сушки, зеленый чай.
Перекус — нарезанная морковь (200 г), шиповниковый отвар.
Обед — суп с нежирной рыбой, отварные овощи (150 г), компот.
Полдник — несколько ломтиков сыра (80 г), помидоры с укропом и петрушкой.
Ужин — тушеные кабачки (250 г), отвар шиповника.
Воскресенье
1 завтрак — тыквенный пирог (200 г), черный чай со сливками.
Перекус — 100 г сухофруктов, сладкий чай.
Обед — котлеты, приготовленные на пару (200 г), салат из огурцов, капусты и петрушки (30 г).
Полдник — ломоть ржаного хлеба, зеленый чай.
Ужин — рисовая каша, кефир.
Рецепты блюд
Овощной суп-пюре. Для приготовления супа нужно взять кабачок, баклажан, морковь, лук, сладкий перец (по 2 шт.), картофель (5 шт.), 2 ст. л. оливкового масла, зелень. Сначала нужно подготовить перец: его нужно опустить в кипящую воду, а затем в холодную и снять кожицу. Овощи нарезать кубиками. Вскипятить 3 л жидкости, положить в кастрюлю картофель и немного подсолить воду.
Через 10–15 минут нужно добавить все оставшиеся компоненты, кроме кабачков (их добавляют за 5 минут до завершения варки). Полученную массу необходимо остудить, перемолоть в блендере и добавить зелень и оливковое масло.
Фаршированный перец. Для того чтобы сделать это блюдо, нужно взять 6 болгарских перцев, 0,5 кг куриного филе, 3 ст. л. вареного риса, морковь и лук (по 2 шт.), стакан томатного сока, 2 зубчика чеснока, паприку и лавровый лист. Перец нужно почистить и проткнуть вилкой. Затем нужно смешать вареный рис, фарш из куриного филе, измельченный чеснок, паприку. Порезать лук и морковь, тушить на сковородке до мягкого состояния и добавить томатный сок. Готовым фаршем нужно начинить перец, уложить его на противень и печь в духовке на протяжении 30–40 минут.
Печеные яблоки. Для приготовления понадобятся 4 крупных яблока, 1 яйцо, 100 г творога, 2 ст. л. сахара и корица. Из яблок нужно вырезать середину. Взбить желток с корицей и сахаром, эту массу смешать с творогом в блендере. Затем необходимо налить немного воды на противень, положить фаршированные яблоки и печь при температуре 180 °С в течение 15 минут.
Суп из кальмаров. Ингредиенты: 100 г капусты, огурцы (250 г), кальмар, зелень, 800 мл овощного бульона и соль. Кальмара нужно очистить и нарезать на небольшие полоски. Бульон вскипятить и добавить в него капусту, а затем варить 6 минут. Добавить в суп кальмары, порезанные огурцы, посолить и варить на протяжении 4 минут. Готовый суп нужно посыпать нарезанной зеленью.
Рыбное суфле. Необходимо взять 30 мл молока, 90 г рыбы, яйцо, соль и кусочек сливочного масла. Сначала нужно отварить рыбное филе, перемолоть в мясорубке или в блендере, в фарш добавить желток, молоко, соль и масло, все компоненты нужно тщательно смешать. Белок нужно взбить и добавить к остальным продуктам. В сковородку положить фарш и запекать при 180 °C. Допустимо запекать суфле в специальных формочках и готовить на пару.
Преимущества и недостатки
К положительным сторонам диетотерапии при холецистите можно отнести следующее:
- Меню физиологически сбалансировано.
- Легко переносится пациентами.
- Позволяет улучшить общее состояние человека и предупредить обострение заболевания.
- Нормализует уровень холестерина в крови, улучшает функцию желчного пузыря.
Минусы диеты:
- Нужно иметь навыки и свободное время для приготовления блюд.
- Большая продолжительность диетотерапии.
Отзывы
Ольга, 25 лет, Новосибирск: После проведенной операции по удалению желчного пузыря, я надолго попрощалась с привычным питанием, которое было у меня до этого. Врач назначил диету номер 5. Для меня это ничего не говорило, потому что эта диета предписывается при многих заболеваниях желудочно-кишечного тракта. Из-за диеты пришлось много от чего отказаться.
Из того, что можно — это ржаной хлеб или хлеб с отрубями, молоко и кисломолочные продукты, нежирные сорта мяса и еще несколько продуктов. При желании меню можно неплохо разнообразить, так как набор разрешенных продуктов большой, можно приготовить много блюд. Плюс ко всему на некоторое время запрещали есть и сырые овощи — те же огурцы, редиску, помидоры. Нельзя есть и помидоры в вареном виде — любого рода томатные пасты, пюре, кетчупы.
Евгения, 34 года, Москва: У меня нашли холецистит, когда я проходила обследование в клинике, сдавала анализы. Потом назначали лечение и диетотерапию. Врач выписал такую диету: В первое время все продукты отваривала или готовила при помощи пароварки, а затем протирала. Тушеные нельзя когда обострение, да и запекать тоже нельзя. Все только отваривать.
Исключила из рациона все жирное, копченое, консервы, даже яйца нельзя и молочку и т. п. Можно только отварную курицу и то протертую или в виде паровых котлет без масла и т. п. Варила себе слизистые супы, кашки протирала, овощи, рыбу, крупы тоже протирала или прокручивала.
Можно сливочное масло немного, поскольку там витамин А, растительные масла. Все должно быть теплое, не горячее и не холодное. Меня врач предупредил, что это важно, поскольку холод может спровоцировать приступ. После улучшения разрешили понемногу есть тушеные и запеченные, продукты, где-то через месяц перестала все протирать и я начала понемногу добавлять свежие ягоды, овощи, фрукты. Для улучшения состава желчи и снижения ее способности к камнеобразованию полезна пищевая клетчатка. Она содержится в зерновых, ламинарии, отрубях.
Терентьев Евгений Викторович, диетолог, Владивосток: Я назначаю диету номер 5 почти всем пациентам с болезнями желудочно-кишечного тракта, потому что рацион этой диеты предусматривает уменьшение количества жиров, снижение употребления соли, ограничение или исключение яичных желтков и продуктов с пуринами. Диета является сбалансированной, а разнообразие разрешенных блюд позволяют людям не ощущать себя ущемленными в питании. Незначительное ограничение в еде не сказываются на состоянии моих пациентов, а запрет жирной, жареной и копченой пищи принесет пользу.
Одним из ключевых продуктов в диете при холецистите является нежирное мясо (его выбор большой: говядина, телятина, курица и даже нежирная свинина). Я рекомендую есть рыбу тоже нежирную, но не более 3 раз в неделю. Перечень допустимых овощей широкий (в него входят почти все овощи). Стоит уточнить, что фрукты и ягоды можно есть в любом виде.
Пациентам с хроническим холециститом рекомендую ввести в рацион продукты, которые улучшают отток желчи. К ним относятся отруби, некоторые сорта овощей и фруктов. С целью снижения уровня холестерина в крови полезны растительные масла, содержащие полиненасыщенные жирные кислоты, витамин Е и фосфолипиды.
Мои пациенты часто задают вопросы о голодании при холецистите. Я им всегда отвечаю, что кратковременное голодание назначается только при остром и выраженном обострении хронического типа заболевания, после хирургической операции. Но при этом голодание противопоказано для больных с желчекаменной болезнью, потому что оно ведет к застою желчи и способствует камнеобразованию.
kiwka.ru
Диета при хроническом холецистите | Меню и рецепты диеты при хроническом холецистите
Какая диета при хроническом холецистите?
Исходя из существующих предписаний и ограничений относительно тех или иных продуктов в рационе питания больного, возникает вопрос, какая диета при хроническом холецистите? Прежде всего, необходимо отметить, что суть ее заключается в том чтобы, сохраняя полноценное насыщение организма создать для печени условия ее химического щажения и способствовать нормальному функционированию желчных путей и улучшению оттока желчи. Режим питания при хроническом холецистите предусматривает дробный прием пищи от 4 до 5 раз в течение дня в небольших порциях. Систематичность питания всегда в одно и то же время благотворно влияет на процессы желчеотделения.
Общая масса суточного рациона не должна превышать 3 кг, из которых от 1,5 до 2 л. приходится на свободную жидкость. Поваренной соли допускается в количестве не более чем 8-10 грамм в сутки. необходимо воздержаться от употребления очень холодных блюд, температура которых должна быть не ниже чем 15 градусов Цельсия. Горячие блюда не должны быть разогреты более чем до 62 °С. Чтобы способствовать нормализации деятельности пищеварительной системы существует потребность в натуральных пищевых волокнах, содержанием которых богаты главным образом пшеничные отруби. В несколько меньших количествах они присутствуют орехах, фруктах и овощах, в геркулесе.
Употребление в пищу пшеничных отрубей возможно как в натуральном виде в количестве 2-3 столовых ложек, а также как приготовленные из них блюда. Пшеничные отруби приготавливаются следующим образом: 2-3 столовые ложки запариваются крутым кипятком и настаиваются на протяжении получаса. После этого, разделив на четыре части их нужно есть в течение дня, запивая молоком или используя как добавку к супам и борщам, к кашам. Положительное действие оказывает также отвар отрубей. Готовиться он путем перемалывания в кофемолке, после чего заливается кипятком и проваривается 10 минут. Дав настояться от нескольких часов до одних суток, отвар процеживается и в него добавляется сахар и лимонный сок. В качестве альтернативы сахару можно использовать мед.
Диета 5 при хроническом холецистите
Диета 5 при хроническом холецистите определяет режим питания, который заключается в приеме пищи в небольших количествах от 5 до 6 раз на протяжении суток. Еда при данной диете должна быть вареной или же запеченной таким образом, чтобы не появилась грубая корочка. Допускаются также тушеные блюда и приготовленные на пару. Готовые блюда должны быть разогреты до температуры в пределах от 20 до 52 градусов Цельсия.
Рекомендуется включение в рацион хорошо разваренных каш на молоке пополам с водой из гречневой и овсяной крупы, и из риса. Допускаются вегетарианские супы с протертыми овощами и хорошо разваренным рисом, овсяной крупой, мелко нарезанным картофелем, тыквой, морковью. Диетические предписания позволяют также поесть молочных супов пополам с водой, супов-пюре и кремов. В число разрешенных хлебобулочных изделий входят: хлеб из пшеничной муки 1-2-го сортов, подсушенный ржаной хлеб из обдирной и сеяной муки, а также несдобное печенье.
Диетические рекомендации относительно мяса предоставляют возможность включить в рацион нежирные его сорта, говядину, телятину, курицу и индейку, кроличье мясо. Перед употреблением из мяса нужно извлечь все сухожилия, а с птицы убрать кожу. Для котлет нужно использовать нежирный фарш, и они должны быть приготовлены на пару.
Диета 5 при хроническом холецистите позволяет разнообразить питание рыбой нежирных сортов – паровой, отварной и в котлетах. Можно поесть нежирной вымоченной сельди, фаршированной рыбы, салатов из морепродуктов.
Молокопродукты допустимые при данной диете представлены молоком, свежей простоквашей, кефиром, ацидофильным молоком. Можно поесть нежирного и полужирного творога, а также нежирного и неострого сыра.
Разнообразить меню овощами возможно при помощи сырых, протертых, отварных или пропаренных овощей: зелени, картофеля, моркови, цветной капусты и свеклы. Приготавливаются они в виде пюре, суфле и т. д. Помимо этого можно приготавливать из яиц запеченные и паровые омлеты. Для этого требуется придерживаться соотношения половина или один целый желток к 1-2 белкам.
Чай и кофе необходимо заваривать некрепкими; чай можно с лимоном, а кофе – с добавлением молока. Из напитков еще полезен отвар из шиповника и соки из фруктов и ягод.
Употребление сливочного масла следует ограничить 10-20 г. в день. Поваренной соли в сутки допускается не более 10 г.
[5], [6], [7], [8], [9], [10], [11]
Диета при хроническом калькулезном холецистите
Прежде чем перейти к вопросу какая должна быть диета при хроническом калькулезном холецистите необходимо дать определение, что же такое собой представляет это заболевание. Хронический калькулезный холецистит – это такая форма данной болезни, которая характеризуется образованием камней в желчном пузыре. Недуг также широко известен под другим своим названием – желчнокаменная болезнь. Данная разновидность является наиболее неблагоприятной в прогностическом плане, поскольку вызывает закупорку желчных протоков и в практически во всех случаях приводит к необходимости хирургического вмешательства.
О начале желчнокаменной болезни сигнализируют приступы боли в области правого подреберья. В некоторых случаях такие болевые симптомы могут возникать после еды, в особенности, если блюда были тяжелые и жирные. В силу этого такие факторы как здоровый образ жизни и соблюдение диеты представляются очень важными для успешного выздоровления. Совокупность лечебных мероприятий обязательно включает в себя диетические предписания соответствующих медицинских специалистов.
Перечень разрешенных и нежелательных к употреблению продуктов, который регламентирует диета при хроническом калькулезном холецистите, основывается на диете №5а. Данная диета имеет своей целью способствовать оптимизации процессов вывода желчи из организма. Через несколько месяцев такой диеты переходят к лечебной диете №5.
Пища согласно диетическим рекомендациям должна быть отварной либо же приготовленной на пару и в ее состав не должны входить тяжелые животные белки. В рационе питания больного не допускается наличие пшена, капусты, колбас и копченостей, ягод и субпродуктов. Под категорическим запретом в течение всего лечебного курса находится употребление алкогольных напитков.
[12], [13], [14], [15]
Диета при хроническом бескаменном холецистите
Хронический бескаменный или некалькулезный холецистит характеризуется состоянием хронического воспаления в желчном пузыре. В большинстве случаев этот недуг сопровождается моторно-тоническими нарушениями функций оттока желчи, особенностью которых является то, что они не приводят к возникновению камней.
Одним из методов лечения хронического бескаменного холецистита является диетотерапия. Итак, диета при хроническом бескаменном холецистите предполагает режим питания, отличающийся частыми – от 4 до 6 раз в день дробными приемами пищи в небольших количествах. Частота и дробность питания представляет собой фактор способствующий тому, что желчный пузырь регулярно опорожняется.
Не рекомендуется употребление жирной, жаренной и острой пищи, под запрет попадают также газированная вода и такие алкогольные напитки как вино и пиво. Рекомендуется воздержаться от употребления в пищу сдобной выпечки, орехов, яичных желтков, блюд в холодном виде, сырых овощей и фруктов.
Диета при хроническом бескаменном холецистите в том случае если заболевание перешло в стадию обострения, предписывает употребление свежеприготовленной пищи исключительно в теплом виде. Основным способом приготовления пищи должна являться варка или же она может готовиться на пару. Блюда из круп и овощей помимо этого могут быть запеченными в духовке.
Диета при обострении хронического холецистита
Диета при обострении хронического холецистита предусматривает частый и дробный прием пищи до 6 раз на протяжении дня. Приготовление пищи в то время когда заболевание обострилось требует более и внимательного подхода к этому процессу. Необходимо все продукты очень тщательно промывать и варить. Овощи следует приготавливать исключительно как пюре, мясо и рыба – только протертые или отварные. Количество соли используемой в приготовлении блюд нужно существенно сократить.
Ниже рассмотрим один из вариантов однодневного меню больного с обостренным хроническим холециститом.
На первый завтрак можно съесть овсяную кашу на молоке и творожную пасту. К чаю с сахаром и лимоном допускается немного белого зачерствелого хлеба со сливочным маслом в количестве не более 5 грамм.
Второй завтрак включает в себя яблочное пюре и сухое печенье с отваром шиповника с сахаром.
На обед предлагается черствый хлеб из белой муки, картофельный или морковный суп-пюре, отварная рыба или отварная вермишель с мясным паровым суфле. Замену вермишели может составить картофельное пюре. Также к обеду – желе, компот, сок или кисель.
Пополдничать можно сухариками из белого хлеба с фруктовым соком или отваром шиповника.
За ужином допускается поесть паровую котлету или белковый омлет. Альтернативой является творожное суфле. После приема пищи предлагается запить ее шиповниковым отваром или ягодным киселем.
Перед сном выпивается стакан молока, кефира или же простокваши.
Когда диета при обострении хронического холецистита приведет к тому что недуг отступит от своей острой фазы после консультации с врачом в рацион можно начинать постепенно вводить больше иных продуктов, что способствует обеспечению полноценного питания организма.
[16], [17], [18], [19]
Диета при хроническом панкреатите и холецистите
Полезность хлеба не вызывает сомнений – он богат содержанием растительных белков. Но в данном случае максимальной полезностью отличается исключительно чёрствый или специально подсушенный. Он способен лучше перевариваться, что главным образом относится к хлебу испеченному из муки белых сортов. .В ржаном хлебе присутствует в большом количестве растительная клетчатка, которая способствует оптимизации функционирования кишечника, в том числе и процессов опорожнения желчного пузыря. Это предотвращает возникновение застоя желчи.
Диета при хроническом панкреатите и холецистите предусматривает употребление ржаного хлеба и фруктов и овощей в сыром и отварном виде. Овощные супы рекомендуются, без каких бы то ни было, ограничений.
Что касается яиц то тут необходимо подробнее рассмотреть все за и против их употребления. Дело в том, что в яйцах содержится холестерин, представляющий собой один из факторов образования камней в желчном пузыре и неблагоприятно влияющий на функционирование печени. При отсутствии обострения допускается съедать по одному яйцу целиком вместе с желтком один раз в день. Взбитые белки можно использовать для приготовления мясного, рыбного, творожного или овощного суфле, фруктовых и ягодных муссов.
Диета при хроническом панкреатите и холецистите предполагает включение в рацион больного рыбы только в свежем, мороженном или парном виде. Замороженной рыбе необходимо сперва дать оттаять при комнатной температуре. Нужно учитывать, что долгое вымачивание в воде может привести к утрате рыбой множества полезных веществ. Для того чтобы отварит рыбу кусками нужно залить ее кипятком, а в том случае если требуется удалить содержащиеся в ней экстрактивные вещества оптимальным является способ приготовления на пару.
[20], [21], [22], [23]
Меню диеты при хроническом холецистите
Меню диеты при хроническом холецистите основывается на принципах диеты №5. Диета отличается полноценным составом всех необходимых организму веществ. В рацион питания больного хроническим холециститом не должны входить продукты, которые отличаются содержанием большого холестерина, что присуще желткам, легким, мозгам, печени, почкам. Под запретом при хроническом холецистите оказываются также бульоны — будь то мясные, рыбные или грибные, копчености, маринады, консервы, колбасы, бобовые, щавель, шпинат, редька, редис, зеленый лук, чеснок, специи, сало, какао и шоколад – в которых присутствуют экстрактивные вещества. Рекомендуется исключить из меню больного жареные блюда и включить в рацион побольше продуктов, оказывающих липотропное действие. К ним относятся: гречневая и овсяная крупа, нежирное мясо, рыба, употребление в пищу которых препятствует образованию избыточных жировых отложений в печени. Для обеспечения лучшего оттока желчи в течении суток следует выпивать приблизительно два литра жидкости.
Меню диеты при хроническом холецистите предусматривает частый (до 5 раз на протяжении дня) и дробный прием пищи то, что она должна быть не измельченной, приготовленной на пару или запеченной.
Для примера рассмотрим один из возможных вариантов меню на стадии выздоровления.
Во время первого завтрака предлагается поесть отварной рыбы или вымоченной сельди с гарниром из гречневой каши или отварного картофеля. На белый или черный хлеб можно намазать 5 грамм сливочного масла. Допускается сладкий чай с долькой лимона или чашечка некрепкого натурального кофе с молоком.
На второй завтрак – творог со сметаной, которой должно быть не более чем 10 грамм, либо сырок. Как вариант – немного неострого сыра. Одно яблока и стакан шиповникового отвара.
В обед можно съесть овощной вегетарианский суп, на второе – тушеная морковь и зеленый горошек с паровой котлетой или отварным мясом. Компот из сухофруктов или из свежих фруктов.
В качестве полдника рекомендуется несдобное печенье либо сухарики из булки или батона, с чаем с сахаром и лимоном.
Поужинать можно голубцами фаршированными отварным мясом и рисом, либо же запеканкой из творога с размоченным черносливом. Чай с медом, вареньем, или стакан шиповникового отвара.
Рецепты диеты при хроническом холецистите
Для того чтобы обеспечить организму правильное и полноценное питание во время заболевания существуют разнообразные рецепты диеты при хроническом холецистите. Рассмотрим некоторые из них.
- Говяжьи котлеты с овощами
Для их приготовления мясо отваривается до готовности и режется на куски. Нарезав морковь кубиками, а цветную капусту разобрав на соцветия, овощи припускаются в небольшом количестве воды, куда добавляется сливочное масло. Припущеные таким образом овощи объединяются с мясом и, предварительно посолив, пропускаются через мясорубку, после чего нужно добавить яиц и 5 граммов сливочного масла. Полученная масса тщательно взбивается, и из нее формируются котлеты, которые жарятся на сковороде смазанной сливочным маслом. По желанию вокруг раскладываются кусочки отваренного картофеля, или вермишель, все смазывается сметаной или сметаной пополам с мукой, посыпается тертым сыром и запекается в духовке.
- Картофельный суп
Помытые картофелины очищаются, нарезаются дольками и вместе с морковью, помытой, очищенной и нарезанной кубиками, пассеруются на сливочном масле или припускаются в небольшом количестве воды. Репчатый лук необходимо очистить и, нарезав дольками, пассеровать на сливочном масле. В кипящую воду помещается вначале подготовленный картофель, а по истечении от 10 до 15 минут туда же нужно отправить лук и морковь, и довести суп до готовности.
Рецепты диеты при хроническом холецистите предполагают также приготовление всевозможных желе. Приведем пример апельсинового желе.
Из апельсинов, очищенных от кожуры отжимается сок. Цедра (оранжевая часть кожицы) должна быть нарезана тонкой соломкой. Холодной водой в соотношении 1 к 6-10 заливается желатин, и после его набухания в течении 30-40 минут лишняя вода отцеживается через марлю. Горячую воду с добавлением в нее сахара доводят до кипения, и в сироп полученный таким образом помещается подготовленная цедра и желатин. После этого, непрерывно помешивая, сироп доводится до кипения и процеживается. Следующим шагом является добавление в сироп апельсинового сока и перемешивание. Потом все разливается в формы, которые должны находиться в холоде – около 8 градусов Цельсия на протяжении 1-2 часов.
Для того чтобы вынуть желе из формы и поместить на блюдо следует ее подержать 1-2 секунды в горячей воде, и, обтерев полотенцем, накрыв блюдом, перевернуть кверху дном и немного встряхнуть.
[24], [25], [26], [27], [28], [29]
ilive.com.ua
причины, симптомы, диагностика и лечение
Холецистит – различные по этиологии, течению и клиническим проявлениям формы воспалительного поражения желчного пузыря. Сопровождаются болью в правом подреберье, отдающей в правую руку и ключицу, тошнотой, рвотой, диареей, метеоризмом. Симптомы возникают на фоне эмоционального стресса, погрешностей в питании, злоупотребления алкоголем. Диагностика основывается на данных физикального осмотра, ультразвукового исследования желчного пузыря, холецистохолангиографии, дуоденального зондирования, биохимического и общего анализа крови. Лечение включает диетотерапию, физиотерапию, назначение анальгетиков, спазмолитиков, желчегонных средств. По показаниям выполняют холецистэктомию.
Общие сведения
Холецистит — воспалительное заболевание желчного пузыря, которое сочетается с моторно-тонической дисфункцией желчевыводящей системы. У 60-95% пациентов болезнь сопряжена с наличием желчных конкрементов. Холецистит является наиболее распространенной патологией органов брюшной полости, составляет 10-12% от общего количества заболеваний этой группы. Воспаление органа выявляется у людей всех возрастов, чаще страдают пациенты среднего возраста (40-60 лет). Болезнь в 3-5 раз чаще поражает лиц женского пола. Для детей и подростков характерна бескаменная форма патологии, тогда как среди взрослого населения преобладает калькулезный холецистит. Особенно часто заболевание диагностируется в цивилизованных странах, что обусловлено особенностями пищевого поведения и образа жизни.
Холецистит
Причины холецистита
Основное значение в развитии патологии имеет застой желчи и инфекция в желчном пузыре. Болезнетворные микроорганизмы могут проникать в орган гематогенно и лимфогенно из других очагов хронической инфекции (пародонтоз, отит и др.) или контактным путем из кишечника. Патогенная микрофлора чаще представлена бактериями (стафилококками, кишечной палочкой, стрептококками), реже вирусами (гепатотропными вирусами С, В), простейшими (лямблиями), паразитами (аскаридами). Нарушение утилизации желчи из желчного пузыря возникает при следующих состояниях:
- Желчнокаменная болезнь. Холецистит на фоне ЖКБ встречается в 85-90% случаев. Конкременты в желчном пузыре становятся причиной стаза желчи. Они закупоривают просвет выходного отверстия, травмируют слизистую оболочку, вызывают изъязвления и спайки, поддерживая процесс воспаления.
- Дискинезия желчевыводящих путей. Развитию патологии способствует функциональное нарушение моторики и тонуса билиарной системы. Моторно-тоническая дисфункция приводит к недостаточному опорожнению органа, камнеобразованию, возникновению воспаления в желчном пузыре и протоках, провоцирует холестаз.
- Врожденные аномалии. Риск холецистита повышается при врожденных искривлениях, рубцах и перетяжках органа, удвоении либо сужении пузыря и протоков. Вышеперечисленные состояния провоцируют нарушение дренажной функции желчного пузыря, застой желчи.
- Другие заболевания желчевыводящей системы. На возникновение холецистита оказывают влияние опухоли, кисты желчного пузыря и желчных протоков, дисфункция клапанной системы билиарного тракта (сфинктеров Одди, Люткенса), синдром Мириззи. Данные состояния могут вызывать деформацию пузыря, сдавление протоков и формирование стаза желчи.
Помимо основных этиологических факторов существует ряд состояний, наличие которых увеличивает вероятность появления симптомов холецистита, влияя как на утилизацию желчи, так и на изменение ее качественного состава. К таким состояниям можно отнести дисхолию (нарушение нормального состава и консистенции пузырной желчи), гормональную перестройку в период беременности, менопаузы. Развитию ферментативного холецистита способствует регулярный заброс ферментов поджелудочной железы в полость пузыря (панкреатобилиарный рефлюкс). Холецистит часто возникает на фоне неправильного питания, злоупотребления алкоголем, табакокурения, адинамии, сидячей работы, наследственной дислипидемии.
Патогенез
Основным патогенетическим звеном холецистита принято считать стаз пузырной желчи. Вследствие дискинезии билиарных путей, обтурации желчевыводящего протока снижается барьерная функция эпителия слизистой пузыря, устойчивость его стенки к воздействию патогенной флоры. Застойная желчь становится благоприятной средой для размножения микробов, которые образуют токсины и способствуют миграции в очаг воспаления гистаминоподобных веществ. При катаральном холецистите в слизистом слое возникает отек, утолщение стенки органа за счет инфильтрации ее макрофагами и лейкоцитами.
Прогрессирование патологического процесса приводит к распространению воспаления на подслизистый и мышечный слои. Снижается сократительная способность органа вплоть до пареза, еще больше ухудшается его дренажная функция. В инфицированной желчи появляется примесь гноя, фибрина, слизи. Переход воспалительного процесса на соседние ткани способствует формированию перивезикального абсцесса, а образование гнойного экссудата приводит к развитию флегмонозного холецистита. Вследствие нарушения кровообращения возникают очаги кровоизлияния в стенке органа, появляются участки ишемии, а затем и некроза. Данные изменения свойственны гангренозному холециститу.
Классификация
В гастроэнтерологии существует несколько классификаций заболевания, каждая из которых имеет большое значение, дает специалистам возможность отнести те или иные клинические проявления к определенному типу болезни и выбрать рациональную тактику лечения. С учетом этиологии различают два вида холецистита:
- Калькулезный. В полости органа обнаруживаются конкременты. На долю калькулезного холецистита приходится до 90% всех случаев болезни. Может сопровождаться интенсивной симптоматикой с приступами желчной колики или продолжительное время протекать бессимптомно.
- Некалькулезный (бескаменный). Составляет 10% от всех холециститов. Характеризуется отсутствием конкрементов в просвете органа, благоприятным течением и редкими обострениями, обычно связанными с алиментарными погрешностями.
В зависимости от выраженности симптомов и типа воспалительно-деструктивных изменений холецистит может быть:
- Острым. Сопровождается выраженными признаками воспаления с бурным началом, яркой симптоматикой и явлениями интоксикации. Боль, как правило, интенсивная, носит волнообразный характер.
- Хронический. Проявляется постепенным медленным течением без выраженных симптомов. Болевой синдром может отсутствовать или иметь ноющий, слабоинтенсивный характер.
По степени тяжести клинических проявлений выделяют следующие формы болезни:
- Легкая. Характеризуется слабоинтенсивным болевым синдромом продолжительностью 10-20 мин, который купируется самостоятельно. Нарушения пищеварения выявляются редко. Обострение возникает 1-2 раза в год, продолжается не более 2 недель. Функция других органов (печени, поджелудочной железы) не изменена.
- Средней тяжести. Болезненные ощущения стойкие с выраженными диспепсическими нарушениями. Обострения развиваются чаще 3 раз в год, длятся более 3-4 недель. Отмечаются изменения в работе печени (повышение АЛТ, АСТ, билирубина).
- Тяжелая. Сопровождается резко выраженным болевым и диспепсическим синдромами. Обострения частые (чаще 1 раза в месяц), продолжительные (более 4 недель). Консервативное лечение не обеспечивает существенного улучшения самочувствия. Функция соседних органов нарушена (гепатит, панкреатит).
По характеру течения воспалительно-деструктивного процесса различают:
- Рецидивирующее течение. Проявляется периодами обострения и полной ремиссией, во время которой проявления холецистита отсутствуют.
- Монотонное течение. Типичным признаком является отсутствие ремиссий. Пациенты жалуются на постоянные болезненные ощущения, дискомфорт в правых отделах живота, расстройство стула, тошноту.
- Перемежающееся течение. На фоне постоянных слабовыраженных проявлений холецистита периодически возникают обострения разной степени тяжести с явлениями интоксикации и желчной коликой.
Симптомы холецистита
Клинические проявления зависят от характера воспаления, наличия или отсутствия конкрементов. Хронический холецистит встречается чаще острого и обычно имеет волнообразное течение. В период обострения при бескаменной и калькулезной форме появляется приступообразная боль разной интенсивности в правой части живота, иррадиирущая в правое плечо, лопатку, ключицу. Болезненные ощущения возникают в результате неправильного питания, тяжелых физических нагрузок, сильного стресса. Болевой синдром часто сопровождается вегето-сосудистыми нарушениями: слабостью, потливостью, бессонницей, неврозоподобными состояниями. Помимо болей наблюдается тошнота, рвота с примесью желчи, нарушения стула, вздутие живота.
Больные отмечают повышение температуры тела до фебрильных значений, озноб, чувство горечи во рту или отрыжку горьким. В тяжелых случаях обнаруживаются симптомы интоксикации: тахикардия, одышка, гипотония. При калькулезной форме на фоне стойкого холестаза наблюдается желтушность кожи и склер, кожный зуд. В фазе ремиссии симптомы отсутствуют, иногда отмечается дискомфорт и тяжесть в районе правого подреберья, расстройства стула и тошнота. Периодически может возникать холецистокардиальный синдром, характеризующийся болями за грудиной, тахикардией, нарушением ритма.
Острый бескаменный холецистит диагностируется достаточно редко, проявляется эпизодическими тянущими болями в подреберье справа после переедания, употребления алкогольных напитков. Данная форма болезни чаще протекает без нарушения пищеварения и осложнений. При острой калькулезной форме преобладают симптомы холестаза (боль, кожный зуд, желтушность, горьковатый привкус во рту).
Осложнения
При продолжительном течении может наблюдаться переход воспаления на близлежащие органы и ткани с развитием холангита, плеврита, панкреатита, пневмонии. Отсутствие лечения или поздняя диагностика при флегмонозной форме болезни приводят к эмпиеме желчного пузыря. Переход гнойно-воспалительного процесса на близлежащие ткани сопровождается формированием околопузырного абсцесса. При перфорации стенки органа конкрементом или гнойном расплавлении тканей происходит излитие желчи в брюшную полость с развитием разлитого перитонита, который при отсутствии экстренных мероприятий может закончиться летальным исходом. При попадании бактерий в кровоток возникает сепсис.
Диагностика
Основной трудностью верификации диагноза принято считать определение типа и характера заболевания. Первым этапом диагностики является консультация гастроэнтеролога. Специалист на основании жалоб, изучения анамнеза болезни, проведения физикального обследования может установить предварительный диагноз. При осмотре выявляются положительные симптомы Мерфи, Кера, Мюсси, Ортнера-Грекова. Для определения вида и степени тяжести болезни проводятся следующие обследования:
- УЗИ желчного пузыря. Является основным диагностическим методом, позволяет установить размер и форму органа, толщину его стенки, сократительную функцию, наличие конкрементов. У пациентов с хроническим холециститом визуализируются утолщенные склерозированные стенки деформированного желчного пузыря.
- Фракционное дуоденальное зондирование. В ходе процедуры производят забор трех порций желчи (А,В,С) для микроскопического исследования. С помощью данного метода можно оценить моторику, цвет и консистенцию желчи. С целью обнаружения возбудителя, вызвавшего бактериальное воспаление, определяют чувствительность флоры к антибиотикам.
- Холецистохолангиография. Позволяет получить информацию о работе желчного пузыря, билиарного тракта в динамике. При помощи рентгеноконтрастного метода обнаруживают нарушение двигательной функции желчевыводящей системы, конкременты и деформацию органа.
- Лабораторное исследование крови. В острый период в ОАК выявляется нейтрофильный лейкоцитоз, ускорение СОЭ. В биохимическом анализе крови отмечается повышение уровня АЛТ, АСТ, холестеринемия, билирубинемия и др.
В сомнительных случаях для изучения работы билиарного тракта дополнительно выполняют гепатобилисцинтиграфию, ФГДС, МСКТ желчного пузыря, диагностическую лапароскопию. Дифференциальную диагностику холецистита проводят с острыми заболеваниями, сопровождающимися болевым синдромом (острым панкреатитом, аппендицитом, перфоративной язвой желудка и 12-перстной кишки). Клинику холецистита следует отличать от приступа почечной колики, острого пиелонефрита, правосторонней пневмонии.
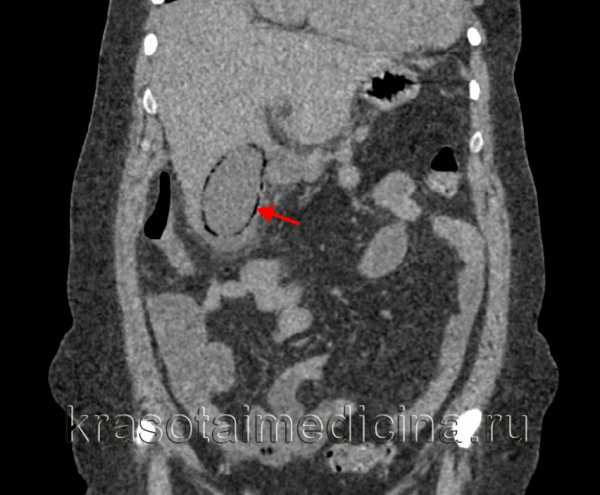
КТ органов брюшной полости. Острый эмфизематозный холецистит – скопление газа по периферии в виде «ободка».
Лечение холецистита
Основу лечения острого и хронического некалькулезного холецистита составляет комплексная медикаментозная и диетотерапия. При часто рецидивирующей калькулезной форме болезни или при угрозе развития осложнений прибегают к оперативному вмешательству на желчном пузыре. Основными направлениями в лечении холецистита признаны:
- Диетотерапия. Диета показана на всех стадиях болезни. Рекомендовано дробное питание 5-6 раз в день в вареном, тушеном и запечённом виде. Следует избегать больших перерывов между приемами пищи (более 4-6 часов). Пациентам рекомендуется исключить алкоголь, бобовые, грибы, жирное мясо, майонез, торты.
- Медикаментозная терапия. При остром холецистите назначают обезболивающие, спазмолитические препараты. При выявлении патогенных бактерий в желчи применяют антибактериальные средства, исходя из вида возбудителя. Во время ремиссии используют желчегонные препараты, стимулирующие желчеобразование (холеретики) и улучшающие отток желчи из органа (холекинетики).
- Физиотерапия. Рекомендована на всех этапах болезни с целью обезболивания, уменьшения признаков воспаления, восстановления тонуса желчного пузыря. При холецистите назначают индуктотермию, УВЧ, электрофорез.
Удаление желчного пузыря осуществляют при запущенных холециститах, неэффективности консервативных методов лечения, калькулезной форме заболевания. Широкое применение нашли две техники удаления органа: открытая и лапароскопическая холецистэктомия. Открытую операцию выполняют при осложненных формах, наличии механической желтухи и ожирении. Видеолапароскопическая холецистэктомия является современной малотравматичной методикой, использование которой позволяет снизить риск послеоперационных осложнений, сократить реабилитационный период. При наличии конкрементов возможно нехирургическое дробление камней с помощью экстракорпоральной ударно-волновой литотрипсии.
Прогноз и профилактика
Прогноз заболевания зависит от степени тяжести холецистита, своевременной диагностики и грамотного лечения. При регулярном приеме лекарственных препаратов, соблюдении режима питания и контроле обострений прогноз благоприятный. Развитие осложнений (флегмона, холангит) значительно ухудшает прогноз болезни, может вызывать серьезные последствия (перитонит, сепсис). Для профилактики обострений следует придерживаться основ рационального питания, исключить алкогольные напитки, вести активный образ жизни, осуществлять санацию очагов воспаления (гайморит, тонзиллит). Больным хроническим холециститом рекомендовано ежегодно проходить УЗИ гепатобилиарной системы.
www.krasotaimedicina.ru
Питание при холецистите: список продуктов
Холецистит – это достаточно сложный недуг, требующий обязательной диеты, которая помогает улучшить состояние больного. Однако при несоблюдении правильного питания возникает ряд осложнений. Основа главной диеты заключается в употреблении продуктов, что способствуют разжижению желчи и блокируют воспаление. При этом больной должен придерживаться рациона, не осложняющего пищеварительный процесс.
Три основных направления диеты:
- Разгрузка печени и других пищеварительных органов.
- Нормализация уровня желчи.
- Улучшение работоспособности ЖКТ.

Питание при холецистите: список продуктов
Содержание материала
Острый холецистит: как правильно питаться
Когда недуг находится в острой стадии, то питание следует подбирать как можно тщательнее, чтобы не перегружать ЖКТ. Острая фаза характеризуется усилением патологического воспаления в желчном пузыре. В результате происходит сбой в работе желчевыводящих органов. Благодаря специальной диете устанавливается покой для больного органа. При этом очень важен питьевой режим.
Список предпочтительных жидкостей при холецистите включает:
- негазированная минералка;
- сок из фруктов и ягод;
- чай без сахара, некрепкий;
- компот из шиповника.
Список продуктов при холецистите
На третий день обострение стихает, следовательно, рацион питания расширяется. Приемы пищи можно начинать с таких блюд:
- ягодный мусс;
- легкие кашки;
- нежирные крем-супы;
- кисель из фруктов;
- нежирный вид мяса, что приготовлен с помощью пароварки;
- отваренная рыба;
- творог с минимальны процентом жирности;
- сухарики из белого хлеба.
На протяжении семи дней больной питается дробно, а после переключается на диету №5га (только при обострении), если недуг не перешел стадию полной ремиссии. Данное диетическое питание соблюдается до момента полноценного восстановления больного. Длительность периода выздоровления занимает три-четыре недели. По факту восстановления функций желчного пузыря необходимо переходить на другой вид диеты, что определяется, как «диета №5». Такой вид питания соблюдается длительное время для избегания обострения.
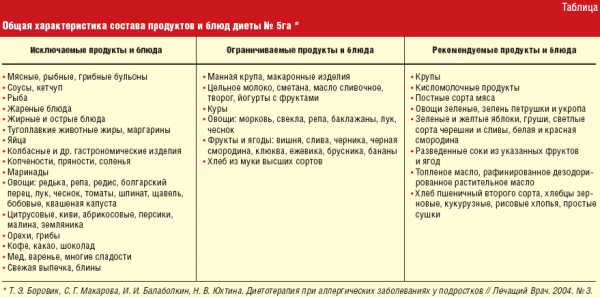
Состав продуктов и блюд диеты №5 га
Это важно! Диетическое питание должно сопровождать пациента на протяжении года. Таким образом, минимизируется риск обострения холецистита. Зачастую при подтверждении диагноза больному приходится ограничиваться диетой на протяжении оставшейся жизни.
Хроническая форма недуга: как правильно питаться
Ремиссия и обострение – это основные стадии патологического процесса. Несмотря на это, приблизительное меню при хронической течении патологии практически ничем не отличается от диетического питания при острой форме холецистита. Когда отмечается частичная ремиссия, то пациент придерживается исключительно диеты №5, не применяя диету №5а.
Это важно! Чтобы предотвратить осложнения, в качестве профилактической меры применяют пожизненную диету №5.
Особенности «диеты номер пять»

Примерное меню диеты №5
Основной вектор питания направлен на минимизацию печеночных нагрузок, избавление от патологического воспаления и стабилизацию работы ЖКТ. Принципы диетического питания основываются на следующих факторах:
- Дробное и регулярное питание (специалисты рекомендуют принимать пищу постоянно в одинаковое время).
- Для приготовления пищи использовать только растительные жиры.
- В меру индивидуальных характеристик пациента, а именно веса, роста, возраста и половой принадлежности, определяют количество необходимых суточных килокалорий. В среднем этот показатель колеблется в пределах 2800 ккал.
- Основа рациона – свежие овощи и фрукты.
- Регулярно больному необходимо выпивать до трех литров жидкости в день.
- Постепенно отказаться от соли и соленых блюд.
- Блюда готовятся исключительно с помощью пароварки или мультиварки без жарки.
- Употребляемая пища должна быть приемлемо теплой. Прием горячих или очень холодных блюд противопоказан.
Цель диеты №5
Обратите внимание! Внутреннее состояние пациента немаловажно, поскольку употребление пищи без аппетита и желания не принесет никакой пользы.
Видео — Диета №5 по Певзнеру
Список разрешенных продуктов
Продукты для приготовления блюд подбираются таким образом, чтобы не было нагрузки на ЖКТ, поджелудочную железу, в частности на желчный пузырь.
| Категория продукта | Что включает |
|---|---|
| Мучные изделия | Хлебушек из отрубей, ржаной, сухари, диетические вареники, крекеры, изделия из несдобного теста |
| Супы на основе вегетарианских рецептов | На основе молока, фруктовый супчик, суп с горохом |
| Натуральные свежие соки | Напитки должны быть без содержания сахара. Можно дополнительно легкий чай на основе лимона, напиток из шиповника, фруктовые компоты |
| Десерты | Муссы из фруктов, желе, приготовленное с помощью натурального сока и агар-агар (натуральный загуститель), запеченные фрукты, мед |
| Мясо | Кроль, телятина, куриное мясо |
| Морепродукты | Блюда из нежирной рыбы (хека, минтая, судака) |
| Гарниры | Легкие кашки, манка, запеканка из творога и вермишели |
| Овощи | Картофель, перец, огурец, кабачки |
| Молочные продукты | Кефир, творог, сметана с минимальным процентом жирности, сыр |
| Фрукты | Банан, гранат, яблоко |
| Пряности | Куркума, ванилин |
| Растительные масла | Оливковое масло, льняное масло |
Это важно! Больному рекомендовано обязательное употребление меда, поскольку доказано желчегонное свойство данного продукта.
Вышеперечисленные продукты необходимо готовить на пару, а также запекать, чтобы не было корочки.
Список запрещенных продуктов
В период диеты следует исключать из рациона питания продукты, что способствуют активному желчегонному процессу, а также нагружают ЖКХ.

Запрещенные продукты при холецистите
Запрещено:
- Изделия из слоеного теста и дрожжевого, пирожки.
- Десерты (шоколад, блюда на основе какао, пирожное).
- Грибной и рыбный бульон.
- Сало.
- Соления, маринады.
- Жирные кремы.
- Салаты из щавеля, лука, чеснока и редиса.
- Яйца, что сварены вкрутую.
- Яичницы.
- Блюда из субпродуктов (печени и почек).
- Бобовые.
- Колбаса.
- Острые соусы (горчица, хрен).
- Соленый сыр.
- Молочные продукты с высоким показателем жира.
- Белокочанная капуста.
Это опасно! Больному категорически противопоказано питание в фастфудах, употребление сладких газировок, солений, маринадов, копченых продуктов, колбасы.

Список блюд при холецистите
Больному нужно быть осторожным при составлении меню, поскольку некоторые продукты могут наоборот сгущать желчь, что приведет к образованию такой патологии, как камни. Другие продукты могут наоборот спровоцировать процесс брожения в кишечнике, и негативно сказаться на слизистой печени.
Правильно выбираем продукты
Для того, чтобы правильно составить меню и приготовить блюда, следует иметь понимание о правилах выбора и подбора продуктов:
- Первое блюдо. Диета предусматривает обязательное употребление первых блюд. Бульоны готовятся на основе овощей и с добавлением круп, можно с добавлением нежирного мяса. Однако холодные виды супов, таких как окрошка, запрещены.
- Хлебобулочные продукты. Свежий хлеб противопоказано есть при заболевании, напротив несдобная выпечка приветствуется.
- Гарниры. Лучше всего отдавать предпочтение твердым сортам макарон. Кашки при варки следует максимально разваривать.
- Овощи. Нужно навсегда забыть об овощах, в составе которых можно отыскать щавелевую кислоту. Репа и капуста недопустимы к употреблению, поскольку они провоцируют процесс брожения.
- Разрешено есть только некислые фрукты.
- Яйца можно кушать в виде омлета, но не более одного в день.

Что можно и нельзя при холецистите
- Кисломолочные и молочные продукты. Их употребление благотворно влияет на ЖКТ, вот только необходимо постоянно следить за их уровнем жирности.
- Морепродукты. Для больных холециститом предпочтительно выбирать нежирные сорта рыбы, а также креветки и мидии.
- Ни в коем случае не употреблять алкоголь. Даже вино категорически противопоказано, в особенности сухое.
- Если брать во внимание десерты, то приготовить можно шарлотку, но для начинки выбирать только красные яблоки. Также можно употреблять варенье, но в умеренных дозах.
О том, как распознать холецистит и чем характеризуется заболевание, можно узнать из видеоролика.
Видео — Холецистит
Больной должен понимать, что в период обострения состояние значительно ухудшается, поэтому показано трехдневное голодание для улучшения самочувствия, а затем переход на определенную диету. В случае игнорирования рекомендаций по правильному диетическому питанию, человек, страдающий от холецистита, может попасть в больницу с тяжкими осложнениями. Поэтому, лучше всего ограничиться от вредной еды.
Понравилась статья?
Сохраните, чтобы не потерять!
med-explorer.ru
правила питания при холецистите, чего нельзя есть при холецистите, продукты для нормализации работы поджелудочной железы

Специально подобранное питание при заболеваниях – это не блажь врачей, а реальная помощь организму быстрее справиться с патологией. Особенно важно соблюдать диетическое питание при заболеваниях органов желудочно-кишечного тракта – ведь именно от этого будет зависеть результаты лечения и эффективность реабилитационного периода.
Холецистит (воспаление желчного пузыря) – патологический процесс, который может протекать в острой и хронической формах. Чаще всего острый холецистит перерастает в хроническую форму течения – это подразумевает соблюдение диеты длительный период времени, хотя в некоторых случаях допускаются и послабления в строгих ограничениях.
Оглавление: Диета при остром холецистите Диета при хроническом холецистите - Что можно есть при холецистите - Чего нельзя есть при холецистите 3. Примерное меню при холецистите
Диета при остром холецистите
В первые дни развития рассматриваемой формы холецистита врачи рекомендуют больным вообще отказаться от приема пищи – нужно максимально снизить нагрузку на пищеварительную систему. Впрочем, приступ острого холецистита всегда сопровождается мощным болевым синдромом – у больных пропадает аппетит. Допускается в первые дни болезни употреблять:
- свежеприготовленные (не консервированные!) соки из ягод и фруктов;
- воду минеральная без газа;
- сладкий чай некрепкий;
- отвар шиповника (если нет противопоказаний к его употреблению).
 После стихания острых симптомов рассматриваемого заболевания (как правило, это случается через 1-2 суток) больному разрешается вводить в рацион протертые супы, слизистые каши, кисели, чай сладкий с сухариками (они должны быть сделаны из белого хлеба).
После стихания острых симптомов рассматриваемого заболевания (как правило, это случается через 1-2 суток) больному разрешается вводить в рацион протертые супы, слизистые каши, кисели, чай сладкий с сухариками (они должны быть сделаны из белого хлеба).
Еще через 2-3 дня, при условии отсутствия болей и других дискомфортных ощущений, больному разрешается употреблять нежирный творог, отварную рыбу тощих сортов и нежирные сорта мяса исключительно в протертом виде.
Обычно на 5-6 день после приступа острого холецистита наступает ремиссия, но врачи не рекомендуют сразу же вводить в рацион питания больного привычные продукты – в любой момент может случиться обострение патологического состояния. Врачи рекомендуют придерживаться щадящего режима питания на протяжении 3-4 недель – это поможет перевести заболевание в режим устойчивой ремиссии.
Диета при хроническом холецистите
Речь пойдет о хроническом холецистите в стадии ремиссии, потому что в период обострений патологического состояния рекомендации по питанию будут идентичными по острому холециститу. А вот для составления меню питания при холецистите хронической формы в период ремиссии понадобится знать некоторые особенности диеты. К таковым относятся:
 В день должно быть не менее 5 приемов пищи, но порции не нужно делать очень большими – как раз такой график питания окажет лишь щадящую нагрузку на работу желчного пузыря.
В день должно быть не менее 5 приемов пищи, но порции не нужно делать очень большими – как раз такой график питания окажет лишь щадящую нагрузку на работу желчного пузыря.- В сутки больной холециститом должен съедать не более 3, 5 кг пищи. Причем, этот объем включает в себя и жидкость, употребляемую в течение дня.
- У больного должно быть в сутки три основных приемов пищи и два промежуточных – это так называемые перекусы, которые позволяют употреблять в пищу фрукты, печенье, кефир.
- Необходимо не только четко знать список разрешенных продуктов, но и уметь их правильно готовить – разрешается употреблять в пищу только вареные и пареные блюда. В некоторых случаях (например, если ремиссия длится уже более года) разрешается принимать в пищу запеченные овощи и мясо с рыбой, но при приготовлении таким способом нельзя добавлять к продуктам дополнительных жиров или масел.
- Растительные масла (оливковое, подсолнечное, кукурузное и другие) обладают неинтенсивным желчегонным свойством, поэтому их можно использовать в салатах, но категорически запрещено употреблять после термической обработки.
- Температура блюд не должна быть слишком горячей или чересчур холодной – нужно найти «золотую середину».
- Овощи должны присутствовать в меню при каждом приеме пище – они могут быть тушеными, вареными или в сыром виде. Врачи рекомендуют каждый день больному холециститом съедать авокадо – пусть это будет небольшая долька.
- В мясе и рыбе содержатся экстрактивные вещества, которые на желчный пузырь действуют раздражающе. Поэтому и мясо, и рыбу готовят только методом варки или на пару. Нежелательно в первые 3-4 недели устойчивой ремиссии употреблять бульоны из этих продуктов, а курицу нужно освободить от шкурки.
Что можно есть при холецистите
Задачи пищи при холецистите: максимально снизить нагрузку на пищеварительную систему, избавить больного от воспалительного процесса и сделать желчь более жидкой. А чтобы добиться поставленной цели, больной должен точно знать, какие продукты и блюда разрешены к употреблению. Вот основной список:
- Фрукты (некислые!), овощи и разнообразная зелень. Они являются основным источником витаминов и важных микроэлементов, которые помогут поднять и укрепить иммунитет. Особенно важно в ежедневное меню включить груши сладких сортов – именно этот фрукт помогает сделать желчь более жидкой.
- Хлеб употреблять рекомендуется только в подсушенном виде и это не должен быть белый сорт – отдайте предпочтение хлебу с отрубями или зерновым изделиям. Разрешается употреблять в пищу и несдобное печенье.
- Отвар из шиповника, некрепкий черный чай, кофе с добавлением молока, фруктовые компоты (некислые!). Отлично зарекомендовал себя свекольный сок – употребляя его 2 раза в день по ½ стакана, можно значительно снизить риск развития очередного болевого приступа. Полезно пить и напиток из цикория.
- Колбасные изделия (исключительно высшего сорта!), мясо нежирных сортов и тощая рыба – все без содержания приправ и специй с острым вкусом.
- Куриные и перепелиные яйца, но только в отварном виде – если отдаете предпочтение омлетам, то готовьте их из белка.
- Творог, сметана, йогруты – нежирные, без содержания фруктово-ягодных добавок, усилителей вкуса и ароматизаторов.
- Зефир, мармелад и варенье. От шоколада и какао стоит отказаться, в крайнем случае – значительно ограничить их употребление.
Обратите внимание: при холецистите очень полезно добавлять в пищу куркуму – эта приправа способствует разжижению желчи и ускоряет ее вывод из организма.
Чего нельзя есть при холецистите
Наряду со списком разрешенных продуктов, человек с диагностированным холециститом должен четко знать, какие продукты и блюда категорически не рекомендуется употреблять в пищу. К таковым относятся:
- Любые бобовые культуры – горох, фасоль, чечевица и так далее. Они провоцируют повышенное газообразование, что в свою очередь может стать причиной приступа обострения хронического холецистита.
- Лук, чеснок, редис и шпинат – эти овощи содержат в себе достаточное количество специфических эфирных масел, которые раздражающе воздействуют на слизистую желудка и желчного пузыря. Но учтите — их нельзя употреблять только в сыром виде.
- Любые консервированные продукты – мясные, рыбные и домашние заготовки, маринады, соления.
- Хрен и горчица – эти приправы благотворно влияют на выработку желудочного сока, что в свою очередь провоцирует повышенное образование желчи. Так как желчный пузырь находится в воспаленном состоянии, то вывести всю желчь он не может – происходит ее застой и обострение рассматриваемого заболевания.
- Печень, почки, жирные сорта мяса и рыбы.
- Грибы, кислые фрукты и ягоды – в любом виде.
- Любые жареные блюда, копченые продукты, мясные/рыбные бульоны, уксус и любые острые соусы, пряности.
- Сдобная выпечка, мороженое, какао и шоколад.
- Алкоголь, крепкий кофе.
Обратите внимание: в период ремиссии на фоне диагностированного хронического холецистита больной может употреблять не более 9 чайных ложек сахара в сутки, соли – не более 10 г.
Многие люди с диагностированным холециститом интересуются, можно ли им употреблять мед. Врачи дают однозначный ответ – да, можно. И даже нужно! Причем, не только в пищу, но и в качестве лечебного средства. Особенно полезно процедуры с медом выполнять в тех случаях, когда была нарушена диета – ничего страшного в этом, кстати, нет. Что нужно делать:
- утром натощак выпить 100 мл теплой воды с добавлением столовой ложки меда;
- лечь на правый бок и подложить под него грелку.
 Время проведения такой процедуры – всего 3 минуты, но она поможет вывести всю скопившуюся желчь из желчных протоков. Длительность проведения процедуры – 5 дней.
Время проведения такой процедуры – всего 3 минуты, но она поможет вывести всю скопившуюся желчь из желчных протоков. Длительность проведения процедуры – 5 дней.
Обратите внимание: никакие процедуры для разжижения и вывода желчи без предварительного обследования проводить категорически нельзя. Если имеется даже небольшой камень в желчном пузыре или протоках, то внезапно начавшееся движение желчи может привести больного на операционный стол для оказания экстренной хирургической помощи.
Примерное меню при холецистите
Чтобы дать понять, как правильно организовать свое питание людям с диагностированным холециститом, мы представляем вниманию читателей примерное меню. Оно достаточно разнообразное, позволит человеку не испытывать чувство голода и обязательно насытит каждого.
Завтрак – творожный пудинг или ленивые вареники без сахара, каша гречневая с добавлением молока, некрепкий чай без сахара.
Второй завтрак – яблоко свежее сладких сортов.
Обед – щи на растительном масле без мясного бульона, любое мясо, отваренное и поданное под молочным соусом, отварная морковь со сметаной, компот из сухофруктов.
Полдник – отвар из шиповника и сухарики из белого хлеба.
Ужин – рыба тощих сортов, отваренная с зеленью и приправленная молочным/сливочным соусом, овощные котлеты (например, капустно-морковные), стакан нежирного кефира.
Учтите, что представленное меню очень примерное – можно его корректировать, изменять. Если человек привык ложиться очень поздно, то в таком случае приемов пищи в сутки будет не 5, а 6. В случае длительной устойчивой ремиссии (более года) можно немного побаловать себя и шоколадными конфетами, и даже шашлыками. На ночь, после ужина, можно будет выпить еще один стакан кефира или съесть небольшое количество ряженки – это поможет утолить чувство голода, но при этом на пищеварительную систему будет оказана минимальная нагрузка.
Диета при холецистите — важная составляющая часть комплексного лечения заболевания, поддержка организма и продление устойчивой ремиссии на длительный срок. Поэтому так важно больным придерживаться всех указанных в этом материале рекомендаций – результат наверняка порадует каждого.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
25,534 просмотров всего, 3 просмотров сегодня
Загрузка…okeydoc.ru