Гнойная мокрота зеленого или желтого цвета при кашле
В просвете бронхов у каждого человека в норме выделяется слизь. Эта слизь обеспечивает защиту бронхов и легких от попадания из вдыхаемого воздуха пыли, инфекции. Если человек здоров, то выработка этой слизи не сопровождается кашлем. Однако при возникновении воспаления в бронхиальном дереве возникает значительное увеличение продукции слизи, изменение ее вязкости. Возникает кашель и человек откашливает эту слизь. Слизистое отделяемое проходит бронхи, трахею, полость гортани и рот прежде чем покинет наш организм. Это отделяемое называется мокротой. Мокротой так же называется отделяемое при воспалительных процессах в верхних дыхательных путях — носоглотка, гортань.
Характер мокроты — ее цвет, вязкость, запах имеет важное диагностическое значение. В классической медицине существуют такие художественные описания — мокрота в виде «малинового желе» (предполагает наличие пневмонии вызванной клебсиеллой пневмония). Или мокрота «канареечного» цвета (может указать на аспергиллез легких). Алая мокрота может говорить о кровохарканье или ТЭЛА.
Или мокрота «канареечного» цвета (может указать на аспергиллез легких). Алая мокрота может говорить о кровохарканье или ТЭЛА.
Для хронических и острых легочных заболеваний наиболее характерна слизисто-гнойная и гнойная мокрота. Мокрота вместо прозрачной становиться мутной, желтой. Со временем цвет мокроты становиться желто-зеленым, а позднее принимает гнойный, зеленый характер. Иногда мокрота имеет гнилостный запах. Физические свойства мокроты при этом так же меняются — она становится вязкой, тягучей. Ее трудно откашлять.
Что дает желто зеленый цвет гнойной мокроте?
Органы дыхания — это открытая система трубок лишенная клапанов, мембран, сфинктеров и т.п. Воздух который мы вдыхаем помимо органической и неорганической пыли содержит микроорганизмы. Это вирусы, бактерии, грибы. Попадая в нутро дыхательной системы они могут быть удалены из нее при помощи слизи и ворсинок. При этом человек даже и не ощутит присутствие чужеродных объектов в бронхах.
Гнойный характер мокроты может быть при острых и хронических заболеваниях легких. В любом случае этот симптом нельзя игнорировать. Лечебные мероприятия должны быть проведены быстро и эффективно.
Мокрота с вкраплениями темно-серых комочков может свидетельствовать о росте плесневых грибов или туберкулезной инфекции.
Канареечный цвет мокроты характерен для аспергиллеза легких.
Klebsiella pneumoniae вызывает кашель с мокротой цвета и консистенции «малинового желе».
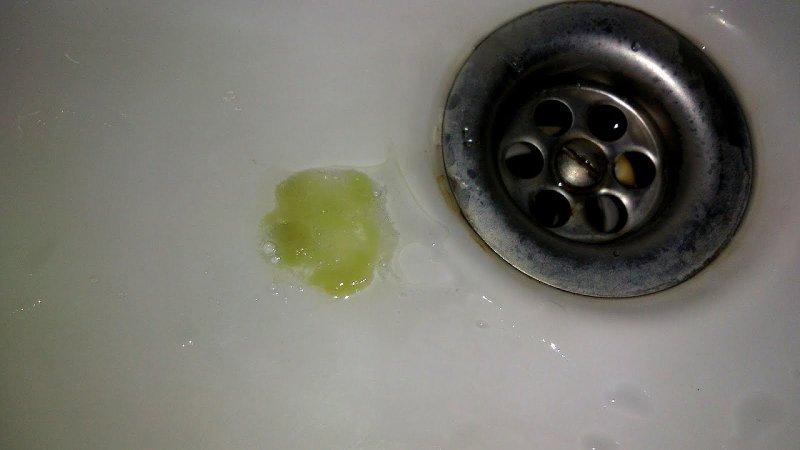
Мокрота желтого цвета — характерна для острых заболеваний вызванных Staphylococcus aureus, стрептококками S. pneumoniae, S. pyogenes. Такая мокрота может быть у любого легочного заболевания от острого бронхита, до пневмонии.
Мокрота зеленого цвета более характерна для хронических заболеваний легких это могут быть бактериальные ассоциации грамположительных и грамотрицательных бактерий. Таких как Haemophilus influenzae + Staphylococcus aureus. Или синегнойная палочка P. aeruginosa в сочетании со стрептококками. Встречается у пациентов с бронхоэктазами, ХОБЛ, при муковисцидозе.
Густая зеленая мокрота с запахом говорит об абсцессе легкого, абсцедирующей пневмонии. Возбудителями могут быть S. aureus, K. pneumoniae, грамм-негативные бациллы, Streptococcus pyogenes Haemophilus influenzae.
Наличие крови в мокроте может указать на ТЭЛА, раковую опухоль или проблемы с гортанью.
Что делать?
При острых заболеваниях гнойная мокрота появляется не сразу, а обычно на 4 день заболевания. Если откашливание подобной мокроты сопровождается повышением температуры тела, то необходима помощь врача. Не нужно заниматься самолечением!
При ХОБЛ, бронхоэктатической болезни, обструктивном бронхите мокрота может принять гнойный характер в течение одного двух дней. Часто зелено-желтый цвет мокроты присутствует у человека страдающего хроническими легочными заболеваниями постоянно. При обострениях она становиться интенсивно зеленого цвета, и откашливается в больших количествах. Пациенты с хроническими заболеваниями легких должны иметь индивидуальный план, предписанный пульмонологом для превентивных и срочных действий в связи с появлением гнойной мокроты. Если у вас такого плана нет, то напомните своему врачу, что такой план вам необходим.
Заболевания для которых характерна гнойная мокрота
- ХОБЛ,
- Бронхоэктазы,
- Пневмония,
- Хронический гнойно обструктивный бронхит,
- Абсцесс легких, абсцедирующая пневмония,
- Туберкулез легких,
- Муковисцидоз,
- Гнойные процессы в носоглотке,
- Аспергиллез легких,
- Нетуберкулезный микобактериоз.
Диагностика
Диагностика болезней органов дыхание приводящие к отхаркиванию гнойной мокроты это комплекс мероприятий включающий в себя осмотр, аускультацию, перкуссию грудной клетки.
Обязательное рентгенологическое исследование. Более информативным считается компьютерная томография органов грудной клетки (КТ ОГК).
Более информативным считается компьютерная томография органов грудной клетки (КТ ОГК).
Функциональные дыхательные тесты — ФВД, бодиплетизмография и диффузионный тест часто бывают необходимы.
Исследование мокроты важный этап для назначения лечения и оценки прогноза заболевания. Важны рутинные анализы мокроты позволяющие оценить выраженность воспаления (путем подсчета количества лейкоцитов в мокроте), эозинофилов. Общий анализ мокроты может помочь определить микобактерии туберкулеза. Фрагменты мицелия или псевдомицелия грибов.
Микробиологический метод (посев мокроты) отвечает на вопрос как называется микроорганизм который вызывает гнойное, слизисто гнойное воспаление в легочной ткани. Мокроту сеют на специальные питательные среды, подсчитывают колонию и определяют название возбудителя. Выявление H. influenzae, M. catarrhalis и S. Pneumoniae.
Например факторы риска инфекции Pseudomonas включают недавнюю госпитализацию (2 дня в течение последних 90 дней), частое введение антибиотиков (4 курса в течение прошлого года), тяжелый ХОБЛ, выделение P. aeruginosa во время предыдущего обострения, колонизация Pseudomonas в течение стабильного периода и системное использование глюкокортикоидов.
aeruginosa во время предыдущего обострения, колонизация Pseudomonas в течение стабильного периода и системное использование глюкокортикоидов.
Потребует назначение антибиотиков направленных на уничтожение именно этих микроорганизмов.
Чем можно помочь?
Первое — необходимо лечить заболевание приведшее к кашлю с гнойной мокротой. Будь это острое или хроническое заболевание. Наличие кровохарканья является безотлагательной причиной обращения к врачу.
- Если заболевание вызвано бактериальной флорой то назначаются антибактериальные препараты.
- Если мы имеем дело с гриппом и на его фоне развившейся бактериальной пневмонией — необходимы комбинация противовирусных препаратов и антибиотиков
- Если причиной гнойной мокроты является грибковая инфекция — то необходимо проводить лечение противогрибковыми препаратами
-
Если выявлен туберкулез то противотуберкулезными средствами.

Для быстрого ответа на лечение эффективным могут быть бронхоскопии. Это манипуляции при которых внутрь бронха вводят гибкий эндоскоп который отсасывает из бронхов гнойную мокроту, и при помощи него же можно заливать антисептик и антибиотик внутрь бронха. Но метод травматичен, неприятен и опасен осложнениями.
Альтернативой бронхоскопии можно считать аппаратные технологии откашливания- внутриальвеолярные перкутор, аппараты виброжилеты, комплексы упражнений ЛФК, дыхательных тренажеров и откашливателей для домашнего использования.
Наши специалисты
Чикина Светлана Юрьевна
Кандидат медицинских наук, врач-пульмонолог высшей категории. Официальный врач эксперт конгрессов РФ по пульмонологии.
более 30 лет
Кулешов Андрей Владимирович
Главный врач, кандидат медицинских наук, врач-пульмонолог, сомнолог, член European Respiratory Society (ERS).
Опыт работы 26 лет
Самойленко Виктор Александрович
Кандидат медицинских наук, врач-пульмонолог высшей категории. Номинант Национальной премии лучшие врачи России «Призвание».
Номинант Национальной премии лучшие врачи России «Призвание».
Опыт работы 30 лет
Мещерякова Наталья Николаевна
Кандидат медицинских наук, врач-пульмонолог высшей категории, доцент кафедры пульмонологии им. Н.И. Пирогова.
Опыт работы 26 лет
Стоимость услуг
| Консультативный прием пульмонолога | ✕| |
|---|---|
| Первичная консультация пульмонолога | 3500 |
| Повторная консультация пульмонолога | 3000 |
| Первичная консультация главного врача, пульмонолога Кулешова А.В. | 5000 |
| Повторная консультация главного врача, пульмонолога Кулешова А.В. | 3500 |
Гнойная мокрота — причины, диагностика и лечение
Гнойная мокрота – это патологическое отделяемое бронхов и трахеи содержащее большое количество лейкоцитов, окрашенное в жёлтые, жёлто-зелёные или зелёные цвета. Данный симптом сопровождает тяжёлое воспаление бронхиальной стенки, наблюдается при нагноительных и неопластических процессах лёгочной паренхимы и плевры. Для установления причины выделения при кашле гнойной мокроты применяются визуализационные и эндоскопические методы диагностики, а также лабораторные исследования. Выбор тактики лечения зависит от основного заболевания.
Для установления причины выделения при кашле гнойной мокроты применяются визуализационные и эндоскопические методы диагностики, а также лабораторные исследования. Выбор тактики лечения зависит от основного заболевания.
Причины гнойной мокроты
Гнойный бронхит
Отхождение секрета с примесью гноя нередко наблюдается при инфекционном поражении слизистых оболочек трахеобронхиального дерева. Гнойная мокрота у больного острым бронхитом свидетельствует о присоединении бактериальной микрофлоры. Заболевание приобретает затяжное течение. Сухой или малопродуктивный кашель с небольшим количеством вязкой слизи сменяется влажным. Мокрота становится полужидкой.
В слизи, отделяемой при гнойном бронхите, появляются гнойные комочки, либо мокрота полностью окрашивается в зелёный цвет. Кашель обычно сопровождается интоксикационным и бронхообструктивным синдромами. У пациентов с хроническим бронхитом гнойная мокрота может откашливаться ежедневно, в период обострения болезни увеличивается количество отделяемого.
Бронхоэктазы
Частой причиной выделения с кашлем гнойного секрета является наличие патологических сегментарных расширений бронхов – бронхоэктазий. Такие образования могут быть врождёнными или развиваться на фоне пороков органов дыхания. В бронхоэктазах слизь застаивается. Мокрота инфицируется и становится гнойной. Формируется бронхоэктатическая болезнь, которая обычно манифестирует в детском возрасте.
Заболевание проявляется постоянным кашлем в утренние часы. Мокрота обычно гнойная, откашливается обильно. Во время обострения объём отделяемого увеличивается и нередко достигает 400 мл, повышается температура тела, появляются общая слабость, снижается аппетит. Бронхоэктатическая болезнь часто осложняется кровохарканьем. По мере прогрессирования патологии нарастает одышка, появляются симптомы хронического лёгочного сердца.
Появление гноя в бронхиальном секрете у взрослых нередко обусловлено формированием вторичных бронхоэктазий на фоне хронической бронхолёгочной патологии. Самой часто встречающейся причиной таких осложнений является ХОБЛ. Заболевание характеризуется медленно нарастающей одышкой, кашлем. При обострении отходит гнойная мокрота, присутствуют признаки интоксикации. Бронхоэктазы утяжеляют течение данной патологии и ухудшают прогноз.
Самой часто встречающейся причиной таких осложнений является ХОБЛ. Заболевание характеризуется медленно нарастающей одышкой, кашлем. При обострении отходит гнойная мокрота, присутствуют признаки интоксикации. Бронхоэктазы утяжеляют течение данной патологии и ухудшают прогноз.
Возможно, здесь скрыты шокирующие фото медицинских операций, на которых видна кровь и кишки
Вам исполнилось 18 лет?
Абсцесс лёгкого
В большом количестве гнойная мокрота при кашле отделяется при деструктивных заболеваниях лёгочной паренхимы. Абсцесс лёгкого чаще наблюдается у пациентов со сниженным иммунитетом, у лиц, страдающих алкогольной или наркотической зависимостью, а также при аспирации секрета ротовой полости и рвотных масс. В результате деятельности анаэробных бактерий или микробных ассоциаций происходит локальное гнойное расплавление лёгочной ткани.
Абсцесс чаще локализуется в верхней доле правого лёгкого. На первом этапе развития болезни кашель малопродуктивный, отходит вязкая слизь. Присутствуют боли на поражённой стороне груди, фебрильная и гипертермическая лихорадка, выраженная слабость. При хорошем дренировании абсцесса в бронх отделяемое становится обильным и нередко – зловонным. Гнойная зелёная мокрота отходит «полным ртом», после чего самочувствие улучшается.
Присутствуют боли на поражённой стороне груди, фебрильная и гипертермическая лихорадка, выраженная слабость. При хорошем дренировании абсцесса в бронх отделяемое становится обильным и нередко – зловонным. Гнойная зелёная мокрота отходит «полным ртом», после чего самочувствие улучшается.
Заболевание приобретает хроническое течение при плохом дренировании очага абсцедирования, неадекватной антибактериальной терапии, нарушениях функций иммунной системы пациента. В период ремиссии откашливается слизисто-гнойная мокрота, обострение сопровождается увеличением объёма патологического секрета. Отделяемое приобретает зелёный оттенок, появляется гнилостный запах.
Гангрена лёгкого
Распространённая гнойная деструкция захватывает долю или лёгкое целиком. Развивается у иммунокомпроментированных лиц, людей с алкоголизмом, наркоманией. Протекает крайне тяжело с высокой летальностью. Интоксикация резко выражена. Для гангрены лёгкого характерна постоянная изнуряющая лихорадка или гектический тип подъёма температуры. Периоды кажущегося улучшения сменяются резким ухудшением, свидетельствующим о распространении некроза.
Периоды кажущегося улучшения сменяются резким ухудшением, свидетельствующим о распространении некроза.
Мокрота гнойная, отличается выраженным зловонием. После приступа мучительного кашля отхаркивается обильное буро-зелёное или грязно-серое отделяемое. Его объём может составлять 1000 и более мл. При присоединении паренхиматозного кровотечения мокрота отходит в виде слизи малинового цвета. Гнойная полужидкая масса, выделенная больными абсцессом или гангреной лёгких, при отстаивании образует 3 слоя.
Бронхолёгочная карцинома
У больных, страдающих раком легких и бронхов, гнойная мокрота откашливается в фазу распада опухоли. Данный процесс наблюдается в терминальной стадии болезни, либо на фоне облучения или химиотерапии. Обильное выделение гноя с неприятным запахом сопровождается резким утяжелением состояния пациента, обусловленным выбросом токсических продуктов распада в организм.
Прочие причины
Нагноение секретируемой бронхиальными железами слизи возможно при наличии в лёгких дренируемого бронхом полостного образования любой этиологии в результате инфицирования бактериальной микрофлорой. Гнойная мокрота обильно отделяется при прорыве эмпиемы плевры в дыхательные пути. К прочим причинам откашливания такого патологического секрета относятся:
Гнойная мокрота обильно отделяется при прорыве эмпиемы плевры в дыхательные пути. К прочим причинам откашливания такого патологического секрета относятся:
- Специфические инфекции: фиброзно-кавернозный туберкулёз.
- Лёгочные микозы: актиномикоз.
- Нагноившиеся кисты.
Диагностика
Диагностический поиск причин отхаркивания гноя или зловонной слизи с большим количеством жёлто-зелёных включений осуществляют врачи-пульмонологи. При сборе анамнеза уточняются давность заболевания, проведённое лечение. При осмотре выявляются признаки острой или хронической дыхательной недостаточности. Окончательно установить, почему у пациента откашливается гнойная мокрота, можно с помощью следующих диагностических мероприятий:
- Физикальное исследование. Перкуторно определяется притупление звука в проекции уплотнения лёгочной ткани. Аускультативно при бронхите на фоне жёсткого дыхания выслушиваются сухие свистящие и жужжащие хрипы.
 При наличии гангрены или абсцесса дыхание в зоне инфильтрации становится бронхиальным, выявляются влажные крепитирующие, средне- и мелкопузырчатые хрипы.
При наличии гангрены или абсцесса дыхание в зоне инфильтрации становится бронхиальным, выявляются влажные крепитирующие, средне- и мелкопузырчатые хрипы. - Визуализационные методики. На обзорной рентгенограмме грудной клетки обнаруживаются зоны инфильтрации с признаками деструкции, толстостенные дренированные абсцессы с горизонтальным уровнем жидкости, распадающиеся опухоли. С помощью бронхографии, КТ, МРТ органов дыхания визуализируются бронхоэктазии.
- Эндоскопические методы. Фибробронхоскопия в ряде случаев является лечебно-диагностической манипуляцией. Данный метод позволяет выявить признаки гнойного бронхита, получить бронхиальный лаваж для дальнейших исследований. При необходимости выполняется биопсия подозрительного участка. С помощью бронхоскопии осуществляется санация трахеобронхиального дерева.
- Лабораторные исследования. Нагноительный процесс сопровождается резко выраженными характерными для воспаления изменениями со стороны периферической крови.
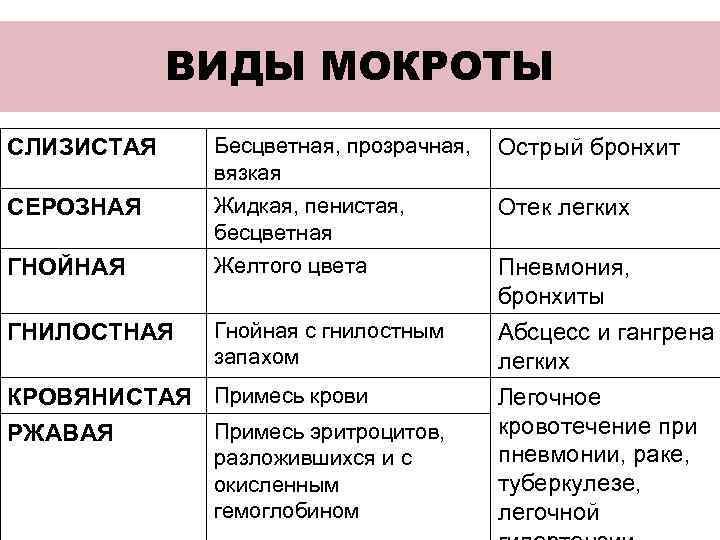 Гнойная мокрота, отстоявшись, расслаивается с образованием 2 или 3 слоёв. Микроскопически в ней выявляется значительное количество лейкоцитов, патологические включения. Пробки Дитриха определяются при БЭБ, атипичные клетки – при опухолях, эластические волокна характерны для абсцесса и гангрены.
Гнойная мокрота, отстоявшись, расслаивается с образованием 2 или 3 слоёв. Микроскопически в ней выявляется значительное количество лейкоцитов, патологические включения. Пробки Дитриха определяются при БЭБ, атипичные клетки – при опухолях, эластические волокна характерны для абсцесса и гангрены.
Лечение
Помощь до постановки диагноза
Гнойная мокрота чаще всего является признаком серьёзного, нередко жизнеугрожающего заболевания и требует безотлагательного лечения в медицинском учреждении. При сочетание данного симптома с затруднением дыхания, выраженной интоксикацией и другими тяжёлыми проявлениями болезни показано экстренное обращение за медицинской помощью. При сопутствующей лихорадке до врачебного осмотра можно принять жаропонижающий препарат.
Консервативная терапия
Методы лечения кашля с гнойной мокротой зависят от характера основного заболевания. Однако, учитывая несомненное участие бактериальной микрофлоры в образовании гноя, всем пациентам назначается этиотропная терапия. При необходимости выполняются бронхосанации, больной обучается методу постурального дренажа. Пациентам с тяжёлой дыхательной недостаточностью осуществляется респираторная поддержка. Ниже приведены основные группы назначаемых фармакологических препаратов:
При необходимости выполняются бронхосанации, больной обучается методу постурального дренажа. Пациентам с тяжёлой дыхательной недостаточностью осуществляется респираторная поддержка. Ниже приведены основные группы назначаемых фармакологических препаратов:
- Антибиотики. Антибактериальные средства применяются с учётом чувствительности к ним микрофлоры. До получения результата теста препараты назначаются эмпирически. Предпочтение отдаётся антибиотикам широкого спектра действия цефалоспоринового ряда, респираторным фторхинолонам. Абсцесс, гангрену лёгких лечат препаратами из групп карбапенемов, линкозамидов, трициклических гликопептидов.
- Отхаркивающие средства. Относятся к препаратам патогенетического действия. Отхаркивающие средства назначаются с целью улучшения реологических свойств мокроты. Они помогают дренировать полостное образование, обеспечивают выведение патологического секрета при гнойном бронхите, тем самым способствуя выздоровлению.
 Назначаются преимущественно муколитики и мукорегуляторы.
Назначаются преимущественно муколитики и мукорегуляторы. - Бронходилятаторы. Используются при сопутствующем бронхообструктивном синдроме у больных бронхитом, ХОБЛ, бронхоэктатической болезнью. Назначаются бета-адреномиметики и холинолитики как короткого, так и пролонгированного действия. Препараты могут применяться в форме дозированного аэрозоля и в растворе для небулайзерной терапии.
Тяжёлым больным с выраженной интоксикацией, синдромом опухолевого распада назначаются инфузии кристаллоидных растворов. При необходимости применяются глюкокортикостероидные гормоны, противотуберкулёзные препараты. Для купирования температурной реакции используются нестероидные противовоспалительные средства. Онкологическим пациентам обеспечивается адекватное обезболивание.
Хирургическое лечение
Показанием к оперативному вмешательству являются нагноившиеся полостные образования респираторных органов. Хирургическим путём можно лечить локализованные бронхоэктазы. Гангрена, абсцессы лёгких, особенно множественные, нагноившиеся кисты подлежат оперативному удалению. Объём вмешательства зависит от распространённости патологического процесса.
Хирургическим путём можно лечить локализованные бронхоэктазы. Гангрена, абсцессы лёгких, особенно множественные, нагноившиеся кисты подлежат оперативному удалению. Объём вмешательства зависит от распространённости патологического процесса.
Кашель и выделение мокроты. Клинические методы
Определение
Кашель представляет собой внезапный, обычно непроизвольный выброс воздуха из легких с характерным и легко узнаваемым звуком. Хотя он известен как наиболее распространенный симптом респираторных заболеваний, он выполняет функции защиты дыхательных путей от вредных веществ и поддержания проходимости дыхательных путей путем удаления избыточных выделений из дыхательных путей. Отхаркивание или выделение мокроты — акт откашливания и выплевывания материала, образующегося в дыхательных путях.
Техника
Тщательный сбор анамнеза, наиболее полезная задача при обследовании пациентов с кашлем, в большинстве случаев позволяет установить его причину. Если кашель не является частью имеющихся у пациента симптомов, его наличие или отсутствие следует определять с помощью наводящих вопросов, адресованных не только пациенту, но и его супруге или другим членам семьи, поскольку пациент может не осознавать кашель или может недооценивать его частоту и продолжительность. Например, нередко больные хроническим бронхитом не обращают внимания на свой частый кашель, а окружающих это весьма раздражает. Некоторые пациенты могут воспринимать свой кашель как «откашливание». Во многих случаях правда о кашле пациента раскрывается наблюдателю во время опроса и медицинского осмотра.
Если кашель не является частью имеющихся у пациента симптомов, его наличие или отсутствие следует определять с помощью наводящих вопросов, адресованных не только пациенту, но и его супруге или другим членам семьи, поскольку пациент может не осознавать кашель или может недооценивать его частоту и продолжительность. Например, нередко больные хроническим бронхитом не обращают внимания на свой частый кашель, а окружающих это весьма раздражает. Некоторые пациенты могут воспринимать свой кашель как «откашливание». Во многих случаях правда о кашле пациента раскрывается наблюдателю во время опроса и медицинского осмотра.
После подтверждения того, что у пациента кашель, необходимо получить адекватную информацию о его характеристиках и обстоятельствах путем соответствующего опроса:
Было ли начало кашля внезапным или скрытым? Что послужило его исходным событием? Это началось как изолированный симптом или возникло вместе с другими симптомами или последовало за ними?
Как давно появился кашель? Он постоянный или эпизодический? Сезонный или многолетний?
Чтобы определить тяжесть кашля, спросите: Как часто бывают приступы кашля? Как долго длится каждый приступ кашля? Как это влияет на повседневную активность или отдых?
Кашель продуктивный или сухой? Отсутствие отхаркивания не обязательно свидетельствует о том, что кашель сухой, так как многие больные, особенно дети и женщины, склонны проглатывать мокроту поднятой до уровня глотки.
 Звук кашля поможет определить его продуктивный или сухой характер. Пациентов с выделением мокроты следует расспросить о ее частоте и описании физических характеристик мокроты, включая количество (при каждом приступе кашля и общее количество за день), цвет, консистенцию, легкость ее отхаркивания, вкус и запах.
Звук кашля поможет определить его продуктивный или сухой характер. Пациентов с выделением мокроты следует расспросить о ее частоте и описании физических характеристик мокроты, включая количество (при каждом приступе кашля и общее количество за день), цвет, консистенцию, легкость ее отхаркивания, вкус и запах.Является ли кашель единственным симптомом или он связан с другими респираторными или нереспираторными симптомами? Следует специально выяснить причины, вызывающие кашель, особенно если он хронический и стойкий.
В дополнение к точной истории курения (см. Главу 40), спросите: Каким раздражителям дыхательных путей пациент подвергается дома или на работе? Воздействие случайное или преднамеренное?
Каковы провоцирующие или отягчающие факторы? В какое время дня или ночи усиливается кашель или выделение мокроты? Возникает ли это в положении лежа, при вставании утром, при питье или еде, при физической нагрузке или при вдыхании холодного или сухого воздуха? Кашель пробуждает больного ото сна?
Имеются ли в прошлом (недавние или старые) случаи аспирации инородных тел?
Изменились ли в последнее время характер кашля и количество или другие характеристики мокроты?
Может ли пациент определить место происхождения кашля или мокроты, например, из горла или глубже в грудной клетке?
Были ли у пациента подобные проблемы с кашлем в прошлом?
Имеет ли кашель легко узнаваемые признаки, такие как круп или коклюш?
Фундаментальная наука
Динамический эффект кашля — это создание скорости воздушного потока в определенной части дыхательных путей, достаточно интенсивной, чтобы срезать и выталкивать выделения, скопившиеся на поверхности слизистой оболочки. Хотя кашель может быть полностью произвольным, обычно это физиологический рефлекс. Таким образом, он опосредован рефлекторной дугой, состоящей из сенсорных рецепторов, афферентных нервных волокон, центра, эфферентных нервных волокон и эффекторных мышц.
Хотя кашель может быть полностью произвольным, обычно это физиологический рефлекс. Таким образом, он опосредован рефлекторной дугой, состоящей из сенсорных рецепторов, афферентных нервных волокон, центра, эфферентных нервных волокон и эффекторных мышц.
Кашлевые рецепторы считаются быстро адаптирующими нервными окончаниями, также известными как раздражающие рецепторы. Эти нервные окончания более многочисленны в слизистой оболочке гортани, киля, трахеи и крупных бронхов, которые легко раздражаются механическими или химическими раздражителями. Это участки дыхательных путей, в которых кашель наиболее эффективен для очистки от выделений. Рецепторы кашля также были обнаружены или подозревались в других местах, включая глотку, периферические дыхательные пути и другие внутри- или внегрудные участки, такие как плевра, слуховые проходы, барабанная перепонка и даже желудок. Блуждающий нерв является наиболее важным афферентным нервом, хотя языкоглоточный и тройничный нервы могут действовать в зависимости от задействованных рецепторов. Медуллярный центр кашля был постулирован без доказательства его точного анатомического расположения. Этот «центр» находится под влиянием высших произвольных нервных центров, которые могут инициировать или модифицировать кашель. Эфферентные нервы — это блуждающие нервы (возвратные гортани), диафрагмальные нервы и спинномозговые двигательные нервы экспираторных мышц.
Медуллярный центр кашля был постулирован без доказательства его точного анатомического расположения. Этот «центр» находится под влиянием высших произвольных нервных центров, которые могут инициировать или модифицировать кашель. Эфферентные нервы — это блуждающие нервы (возвратные гортани), диафрагмальные нервы и спинномозговые двигательные нервы экспираторных мышц.
Механические явления, связанные с типичным кашлем, представляют собой быструю последовательность: (1) довольно глубокого начального вдоха; (2) плотное закрытие голосовой щели, усиленное надгортанными структурами; (3) быстрое и сильное сокращение экспираторных мышц; и (4) внезапное открытие голосовой щели при продолжающемся сокращении экспираторных мышц. Очень высокое внутрилегочное давление, создаваемое во время последних двух фаз, приводит к очень быстрому выходу воздуха из легких после того, как голосовая щель открыта. Кроме того, разница давлений снаружи и внутри внутригрудных дыхательных путей во время фазы 4 вызывает их динамическую компрессию и сужение. Сочетание высокого воздушного потока и сужения дыхательных путей приводит к выбросу воздушного потока с линейной скоростью, иногда близкой к скорости звука. Создаваемый таким образом поток воздуха способен с большой силой выталкивать выделения. Место и степень динамической компрессии определяются объемами легких. При больших объемах легких сдавливаются только трахея и крупные бронхи; при меньших объемах легких сужаются и более дистальные дыхательные пути. С каждым последующим кашлем без промежуточного вдоха, как это наблюдается у пациентов с хроническим бронхитом, объемы легких уменьшаются, и кашель становится эффективным также для удаления секрета из более дистальных дыхательных путей. При последующем глубоком вдохе кашель возобновляется с увеличением объема легких, и цикл повторяется.
Сочетание высокого воздушного потока и сужения дыхательных путей приводит к выбросу воздушного потока с линейной скоростью, иногда близкой к скорости звука. Создаваемый таким образом поток воздуха способен с большой силой выталкивать выделения. Место и степень динамической компрессии определяются объемами легких. При больших объемах легких сдавливаются только трахея и крупные бронхи; при меньших объемах легких сужаются и более дистальные дыхательные пути. С каждым последующим кашлем без промежуточного вдоха, как это наблюдается у пациентов с хроническим бронхитом, объемы легких уменьшаются, и кашель становится эффективным также для удаления секрета из более дистальных дыхательных путей. При последующем глубоком вдохе кашель возобновляется с увеличением объема легких, и цикл повторяется.
Характерный взрывной звук кашля возникает в результате вибрации голосовых связок, складок слизистой выше и ниже голосовой щели и скопившихся выделений. Различия в звуках кашля обусловлены несколькими факторами, включая характер и количество выделений, анатомические различия и патологические изменения гортани и других дыхательных путей, а также силу кашля. Вибрации кашля также помогают сместить выделения со стенок дыхательных путей.
Вибрации кашля также помогают сместить выделения со стенок дыхательных путей.
Небольшие количества трахеобронхиального секрета, которые обычно образуются, очень эффективно обрабатываются механизмом мукоцилиарного клиренса. Эти выделения состоят из воды, диализируемых веществ, таких как электролиты и глюкоза, гликопротеина слизи, местных и транссудированных белков и липидов (сурфактанта). Слизистые железы и бокаловидные клетки являются первичными источниками трахеобронхиальной слизи. Образуя тонкое покрывало, слизь дыхательных путей покрывает мерцательный эпителий. Ритмичные колебания ресничек продвигают его к глотке, откуда он проглатывается, обычно незаметно. Правильный баланс между ее образованием и ее очисткой поддерживает тонкий защитный слой слизи для улавливания и удаления примесей вдыхаемого воздуха, предотвращая при этом чрезмерное накопление секрета. При адекватной функции мукоцилиарного эскалатора кашель не имеет дополнительной пользы в удалении количества секрета, образующегося в нормальных условиях. Однако при патологических состояниях, когда мукоцилиарная функция неэффективна или недостаточна из-за количества или изменения физических свойств секрета, кашель становится необходимым для очистки дыхательных путей.
Однако при патологических состояниях, когда мукоцилиарная функция неэффективна или недостаточна из-за количества или изменения физических свойств секрета, кашель становится необходимым для очистки дыхательных путей.
Хотя кашель наиболее эффективен, когда избыточное количество секрета скапливается в крупных, центрально расположенных дыхательных путях, он также играет важную роль в очищении периферических дыхательных путей в ситуациях, когда имеется нарушение мукоцилиарного клиренса, например, при хроническом бронхите, муковисцидозе, или первичная цилиарная дискинезия (синдром неподвижных ресничек). «Доильный» эффект кашля на периферические дыхательные пути был предложен как механизм его действия при удалении выделений из этих мест. Это требует кашля при малых объемах легких, когда секрет выдавливается из мелких дыхательных путей в более центрально расположенные бронхи.
В дополнение к слизи откашливаемая мокрота может содержать другие эндогенные или экзогенные материалы, включая транссудативные или экссудативные жидкости, различные местные или мигрировавшие клетки, микроорганизмы, некротические ткани или клетки, аспирированные рвотные массы или другие инородные частицы.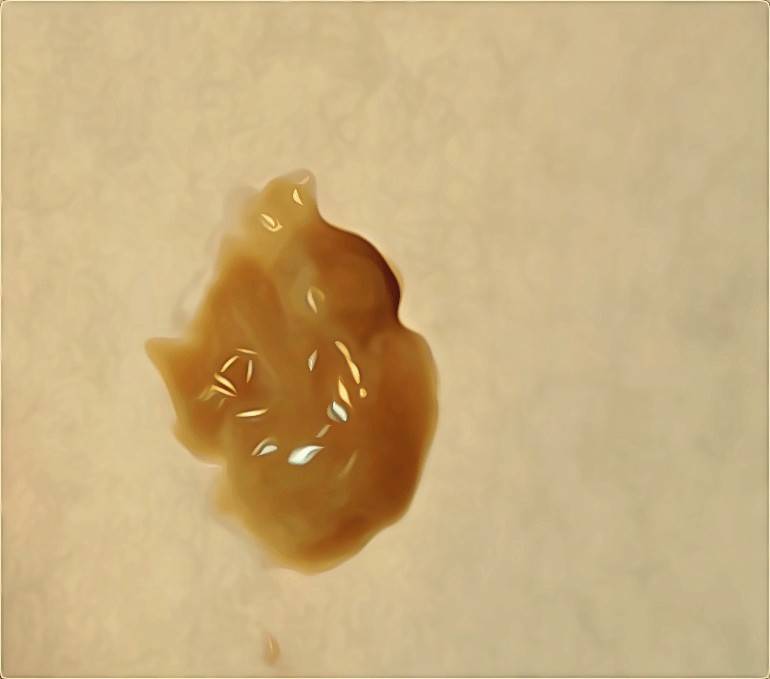 Внешний вид и другие физические характеристики мокроты являются результатом содержания в ней этих и других материалов. Слизистая мокрота прозрачная или полупрозрачная и вязкая, содержащая лишь небольшое количество микроскопических элементов. Гнойная мокрота грязно-белая, желтая или зеленая, непрозрачная. Это указывает на наличие большого количества лейкоцитов, особенно нейтрофильных гранулоцитов. У астматиков мокрота может выглядеть гнойной из-за эозинофильных клеток. Красная окраска, однородная или полосатая, обычно возникает из-за примеси крови. Частицы углерода окрашивают мокроту в серый цвет (как у курильщиков сигарет) или в черный цвет (как у шахтеров или при вдыхании дыма).
Внешний вид и другие физические характеристики мокроты являются результатом содержания в ней этих и других материалов. Слизистая мокрота прозрачная или полупрозрачная и вязкая, содержащая лишь небольшое количество микроскопических элементов. Гнойная мокрота грязно-белая, желтая или зеленая, непрозрачная. Это указывает на наличие большого количества лейкоцитов, особенно нейтрофильных гранулоцитов. У астматиков мокрота может выглядеть гнойной из-за эозинофильных клеток. Красная окраска, однородная или полосатая, обычно возникает из-за примеси крови. Частицы углерода окрашивают мокроту в серый цвет (как у курильщиков сигарет) или в черный цвет (как у шахтеров или при вдыхании дыма).
Клиническое значение
В качестве основного проявления респираторных заболеваний кашель является одним из наиболее распространенных симптомов, встречающихся в клинической медицине. Будучи физиологическим рефлексом, кашель также возникает без каких-либо очевидных признаков заболевания, когда он вызывается стимуляцией раздражающих рецепторов. Более того, это может быть добровольным актом или результатом нервной привычки. Хотя клиническое значение кашля во многих случаях невелико, он может указывать на серьезное внутригрудное заболевание. Патологическими состояниями, вызывающими кашель, обычно являются те, которые раздражают дыхательные пути, повышают их раздражительность, приводят к их деформации или увеличению трахеобронхиального секрета. Эти факторы могут действовать по отдельности или в различных сочетаниях. Выделение мокроты при кашле происходит, когда выделения из дыхательных путей выходят за пределы возможностей мукоцилиарного механизма с ними справиться.
Более того, это может быть добровольным актом или результатом нервной привычки. Хотя клиническое значение кашля во многих случаях невелико, он может указывать на серьезное внутригрудное заболевание. Патологическими состояниями, вызывающими кашель, обычно являются те, которые раздражают дыхательные пути, повышают их раздражительность, приводят к их деформации или увеличению трахеобронхиального секрета. Эти факторы могут действовать по отдельности или в различных сочетаниях. Выделение мокроты при кашле происходит, когда выделения из дыхательных путей выходят за пределы возможностей мукоцилиарного механизма с ними справиться.
Наиболее частой причиной острого кашля клинического значения является вирусный трахеобронхит. Кашель при этом преходящем и самокупирующемся состоянии вначале непродуктивен и весьма раздражает; позже она становится продуктивной со слизистой или слизисто-гнойной мокротой, прежде чем она начнет спадать. Воспаление слизистой оболочки дыхательных путей инфекционного или неинфекционного происхождения приводит к гиперреактивности кашлевых рецепторов. Это происходит в результате изменения поверхностного эпителия, что делает их более чувствительными к вызывающему кашель эффекту обычно встречающихся легких раздражителей, таких как холодный воздух, респираторные загрязнители, глубокое или быстрое дыхание и чрезмерное использование гортани. Иногда механическое раздражение от кашля само по себе вызывает усиление кашля. Воспаление, кроме того, увеличивает секрецию. При острой вирусной инфекции дыхательных путей постназальное затекание может быть еще одной причиной, вызывающей кашель. Другие инфекционные, а также неинфекционные заболевания верхних или нижних дыхательных путей известны своей склонностью вызывать кашель как часть своих клинических проявлений ().
Это происходит в результате изменения поверхностного эпителия, что делает их более чувствительными к вызывающему кашель эффекту обычно встречающихся легких раздражителей, таких как холодный воздух, респираторные загрязнители, глубокое или быстрое дыхание и чрезмерное использование гортани. Иногда механическое раздражение от кашля само по себе вызывает усиление кашля. Воспаление, кроме того, увеличивает секрецию. При острой вирусной инфекции дыхательных путей постназальное затекание может быть еще одной причиной, вызывающей кашель. Другие инфекционные, а также неинфекционные заболевания верхних или нижних дыхательных путей известны своей склонностью вызывать кашель как часть своих клинических проявлений ().
Таблица 38.1
Анатомическая классификация причин кашля.
Хронический кашель , определяемый как кашель, продолжающийся минимум 3 недели, обычно указывает на структурные изменения в дыхательных путях или персистенцию других факторов, стимулирующих кашель. На сегодняшний день наиболее распространенной причиной хронического кашля в развитых странах является курение табака, которое является наиболее важным фактором в этиологии хронического бронхита. При этом заболевании кашель бывает продуктивным с выделением довольно большого количества мокроты от слизистой до слизисто-гнойной. Пациенты с хроническим бронхитом, хорошо привыкшие к своим симптомам и часто не обращающие на них внимания, начинают беспокоиться, когда у них меняются характеристики кашля и выделения мокроты. Наиболее частая причина изменения — рецидив инфекции; однако это может указывать на возникновение новообразования.
На сегодняшний день наиболее распространенной причиной хронического кашля в развитых странах является курение табака, которое является наиболее важным фактором в этиологии хронического бронхита. При этом заболевании кашель бывает продуктивным с выделением довольно большого количества мокроты от слизистой до слизисто-гнойной. Пациенты с хроническим бронхитом, хорошо привыкшие к своим симптомам и часто не обращающие на них внимания, начинают беспокоиться, когда у них меняются характеристики кашля и выделения мокроты. Наиболее частая причина изменения — рецидив инфекции; однако это может указывать на возникновение новообразования.
Со времени снижения заболеваемости туберкулезом в развитых странах люди с хроническим кашлем стали больше всего опасаться рака легких. Кашель при раке легкого может развиться de novo при отсутствии фонового хронического бронхита и может быть его единственным проявлением. Поскольку хронический бронхит и рак легких очень редки среди некурящих, хронический затяжной кашель имеет другое значение для этой группы населения. Гиперреактивность дыхательных путей, отличительный признак бронхиальной астмы, является довольно распространенным состоянием, при котором кашель может быть преобладающим или даже единственным проявлением. У пациентов с гиперреактивными дыхательными путями, без других проявлений астмы, хронический кашель может длиться до нескольких лет, пока это состояние не будет заподозрено, точно диагностировано и назначено соответствующее лечение. Хронический постназальный затек, частый симптом аллергического или неаллергического ринита и/или синусита, во многих случаях связан с хроническим кашлем. Ощущение секреции, стекающей в горло, и потребность откашляться очень наводят на мысль об этом расстройстве.
Гиперреактивность дыхательных путей, отличительный признак бронхиальной астмы, является довольно распространенным состоянием, при котором кашель может быть преобладающим или даже единственным проявлением. У пациентов с гиперреактивными дыхательными путями, без других проявлений астмы, хронический кашель может длиться до нескольких лет, пока это состояние не будет заподозрено, точно диагностировано и назначено соответствующее лечение. Хронический постназальный затек, частый симптом аллергического или неаллергического ринита и/или синусита, во многих случаях связан с хроническим кашлем. Ощущение секреции, стекающей в горло, и потребность откашляться очень наводят на мысль об этом расстройстве.
Хронический кашель может быть проявлением многих других патологических состояний, затрагивающих внутри- и внегрудные органы (). Левосторонняя сердечная недостаточность приводит не только к кашлю с острым отеком легких, но и может быть причиной хронического ночного кашля. Рецидивирующая аспирация — еще одно состояние, при котором кашель обычно возникает в положении лежа на спине. При дифференциальной диагностике хронического кашля всегда следует учитывать аспирацию инородного тела. После первоначального эпизода кашля или удушья во время аспирации кашель может возобновиться и продолжаться долгое время после инцидента. Другие, менее распространенные внутрипросветные или сдавливающие поражения трахеобронхиального дерева, хронические воспалительные или фиброзирующие заболевания легких и внелегочные поражения могут иметь кашель в качестве преобладающего симптома. Опухоли средостения, увеличение камер сердца и заболевания плевры могут проявляться кашлем. Психогенный или преднамеренный кашель для личной выгоды следует серьезно рассматривать только тогда, когда должным образом исключены другие причины. Ингибиторы ангиотензинпревращающего фермента, такие как каптоприл и эналаприл, используемые для лечения гипертензии и застойной сердечной недостаточности, все чаще признаются причиной сухого, раздражающего и часто непрекращающегося кашля, который исчезает только после прекращения приема этих препаратов.
При дифференциальной диагностике хронического кашля всегда следует учитывать аспирацию инородного тела. После первоначального эпизода кашля или удушья во время аспирации кашель может возобновиться и продолжаться долгое время после инцидента. Другие, менее распространенные внутрипросветные или сдавливающие поражения трахеобронхиального дерева, хронические воспалительные или фиброзирующие заболевания легких и внелегочные поражения могут иметь кашель в качестве преобладающего симптома. Опухоли средостения, увеличение камер сердца и заболевания плевры могут проявляться кашлем. Психогенный или преднамеренный кашель для личной выгоды следует серьезно рассматривать только тогда, когда должным образом исключены другие причины. Ингибиторы ангиотензинпревращающего фермента, такие как каптоприл и эналаприл, используемые для лечения гипертензии и застойной сердечной недостаточности, все чаще признаются причиной сухого, раздражающего и часто непрекращающегося кашля, который исчезает только после прекращения приема этих препаратов. .
.
Характеристики откашливаемой мокроты часто предполагают диагноз ее причины. Хроническое отхаркивание большого количества гнойной и зловонной мокроты свидетельствует о бронхоэктазах. Внезапное выделение такой мокроты у лихорадящего больного указывает на абсцесс легкого. Гнойная мокрота ржавого цвета при пневмококковой пневмонии, смородиновый студень и липкая мокрота при клебсиеллезной пневмонии и пенистая мокрота с примесью крови при отеке легких являются другими примерами, в которых настоятельно рекомендуется диагноз основного заболевания. Кашель с отхаркиванием крови (кровохарканье) обсуждается в главе 39..
Ссылки
Coulter DM, Edwards IR. Кашель, связанный с каптоприлом и эналаприлом. Br Med J. 1987; 294:1521–23. [Бесплатная статья PMC: PMC1246673] [PubMed: 3038257]
Curley FJ, Irwin RS, Pratter MR. и другие. Кашель и простуда. Ам преподобный Респир Дис. 1988; 138: 305–11. [PubMed: 3057962]
Годфри RC. Заболевания, вызывающие кашель.
 Eur J Respir Dis. 1980; 61 (Приложение 110): 57–64. [PubMed: 6938392]
Eur J Respir Dis. 1980; 61 (Приложение 110): 57–64. [PubMed: 6938392]Грумет GW. Психогенный кашель. Компр Психиатрия. 1987;28:28–34. [PubMed: 3802796]
Ирвин Р.С., Коррао В.М., Праттер М.Р. Хронический персистирующий кашель у взрослых: спектр и частота причин и результаты специфической терапии. Ам преподобный Респир Дис. 1981; 123: 413–17. [PubMed: 7224353]
*Ирвин Р.С., Розен М.Дж., Браман С.С. Кашель: всесторонний обзор. Arch Intern Med. 1977; 137: 1186–91. [PubMed:
7]
Лейт DE. Кашель. В: Brain JD, Proctor DF, Reid LM, eds. Механизмы защиты органов дыхания. Нью-Йорк: Марсель Деккер, 19 лет.77; 545–92.
McCool FD, Leith DE. Патофизиология кашля. Клин Грудь Med. 1987; 8: 189–95. [PubMed: 3621873]
Poe RH, Harder RV, Israel RH, Kallay MC. Хронический упорный кашель: опыт диагностики и исхода с использованием анатомического диагностического протокола. Грудь. 1989; 95: 723–728.
 [PubMed: 2924600]
[PubMed: 2924600]Widdicombe JG. Механизм кашля и его регуляция. Eur J Respir Dis. 1980; 61 (Приложение 110): 11–20. [PubMed: 7011828]
Продуктивный кашель: чем он может быть вызван?
Written by Keri Wiginton
In this Article
- Cold
- Flu
- Acute Bronchitis
- Pneumonia
- Postnasal Drip
- Chronic Obstructive Pulmonary Disease (COPD)
- Cystic Fibrosis
- Bronchiectasis
A cough это способ вашего тела защитить ваши легкие. Иногда при кашле может выделяться слизь, также называемая мокротой или мокротой. Когда это происходит, врачи называют это «влажным» или «продуктивным» кашлем.
Когда он у вас есть, он может звучать и ощущаться, как будто что-то хрипит в ваших легких. Такой кашель может возникнуть из-за инфекции или другого состояния здоровья.
Спросите своего врача, что происходит. Непрекращающийся кашель является одной из наиболее частых причин, по которой люди обращаются к врачу. Самый быстрый способ почувствовать себя лучше — выяснить, из-за чего образуется вся эта слизь.
Самый быстрый способ почувствовать себя лучше — выяснить, из-за чего образуется вся эта слизь.
Существуют способы лечения веществ, вызывающих продуктивный кашель.
Простуда
Вирусы вызывают простуду. Вы кашляете, потому что ваше тело пытается избавиться от слизи, полной микробов. В более прохладные месяцы у вас больше шансов простудиться. Но получить его можно в любое время года.
Помимо кашля, вы можете:
- Насморк
- Боль в горле
- Часто чихать
Лечение простуды включает в себя достаточный отдых и питье. Вы можете облегчить некоторые симптомы с помощью лекарств, отпускаемых без рецепта. Но лекарства не могут вылечить простуду.
Вероятно, вам станет лучше через 7-10 дней. Если вы этого не сделаете или у вас появятся такие симптомы, как лихорадка или боли, поговорите со своим врачом.
Грипп
Кашель в сочетании с болями в теле может быть признаком более серьезного заболевания. Грипп, вызванный вирусом гриппа, может иметь симптомы, похожие на простуду. Но обычно вы чувствуете себя намного хуже, когда у вас грипп. Вы могли бы иметь:
Но обычно вы чувствуете себя намного хуже, когда у вас грипп. Вы могли бы иметь:
- Лихорадка
- Озноб
- Мышечные боли
- Серьезная усталость
Лечение гриппа может включать препараты, которые воздействуют на вирус. Лекарства, отпускаемые без рецепта, могут облегчить многие из ваших симптомов. Обратитесь к врачу, если ваш кашель или лихорадка ухудшаются после улучшения. Немедленно позвоните им, если вам трудно дышать.
Лучший способ предотвратить грипп — ежегодная вакцинация. Большинство людей, которым не менее 6 месяцев, могут получить его. Вакцины еще более важны, если у вас есть другое заболевание или если вам 65 лет или больше. Это потому, что у вас больше шансов действительно заболеть такими инфекциями, как грипп.
Острый бронхит
Эта «простуда» обычно длится около 3 недель. Это заставляет вас кашлять, потому что дыхательные пути в легких опухают и выделяют много слизи. Этот вид воспаления обычно появляется после вирусной инфекции. Но бактерии также могут вызывать бронхит.
Но бактерии также могут вызывать бронхит.
У вас могут быть некоторые другие симптомы, в том числе:
- Болезненность в груди
- Легкие боли в голове или теле
- Усталость
- Боль в горле
Лечение острого бронхита включает прием жидкости, отдых и безрецептурные препараты.
Вероятно, ваш врач не будет назначать антибиотики. Но если ваш кашель продолжает возвращаться, или если у вас есть кровь в слизи или вам трудно дышать, позвоните своему врачу.
Пневмония
Легочная инфекция — то, чем является пневмония — может привести к тому, что ваши воздушные мешки наполнятся жидкостью или гноем. Вы можете откашлять много зеленой или желтой слизи. В нем может быть кровь. Обычно пневмонию вызывают бактерии. Но грибковые или вирусные инфекции, такие как грипп и COVID-19, также могут вызвать его.
Ваши симптомы могут быть легкими или серьезными. Немедленно позвоните своему врачу, если у вас есть:
- Очень высокая температура
- Затрудненное дыхание
- Посинение губ или пальцев
То, что ваш врач назначит вам для лечения пневмонии, зависит от ее причины и степени тяжести Ты. Вы можете получить лекарства, отпускаемые без рецепта, антибиотики или противовирусные препараты. Убедитесь, что вы пьете много жидкости. И не принимайте лекарства от кашля без предварительной консультации с врачом.
Вы можете получить лекарства, отпускаемые без рецепта, антибиотики или противовирусные препараты. Убедитесь, что вы пьете много жидкости. И не принимайте лекарства от кашля без предварительной консультации с врачом.
Вы также должны выяснить, нужна ли вам вакцина, чтобы снизить вероятность пневмонии в будущем.
Постназальный синдром
Если вы кашляете каждую ночь, это может быть признаком постназального синдрома. Это когда слизь стекает по задней стенке горла. Основными виновниками являются:
- Аллергия
- Простуда
- Другие инфекции
Иногда это может быть вызвано лекарствами или беременностью. Дети, у которых что-то застряло в носу, также могут заболеть постназальным синдромом.
У вас могут быть и другие симптомы, такие как боль или першение в горле. Вас также может тошнить.
Лучший способ избавиться от постназального затекания — выяснить, что его вызывает. Если ваш кашель длится дольше 8 недель, поговорите со своим врачом.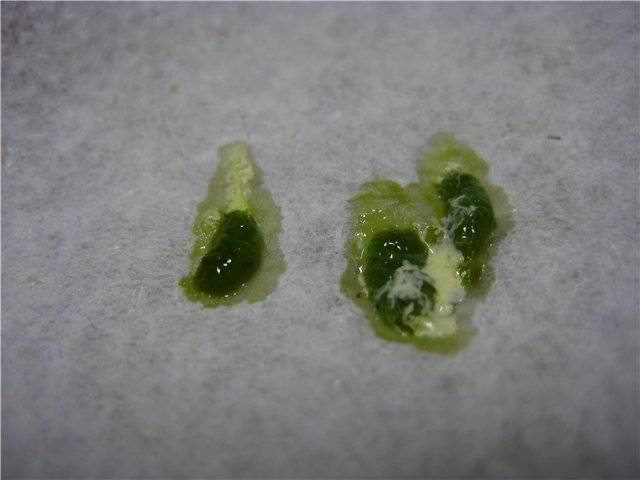 Они могут дать вам лекарство или другое лечение, которое вы можете принимать дома.
Они могут дать вам лекарство или другое лечение, которое вы можете принимать дома.
Хроническая обструктивная болезнь легких (ХОБЛ)
При ХОБЛ у вас может выделяться больше слизи, чем обычно. Ваши дыхательные пути и воздушные мешочки также могут перестать работать должным образом. Это потому, что они повреждаются или воспаляются.
Курение сигарет является наиболее распространенной причиной. Но это может произойти из-за загрязнения воздуха, астмы или ваших генов. Вы можете услышать, что ХОБЛ называется эмфиземой или хроническим бронхитом.
Помимо «кашля курильщика», есть и другие признаки, на которые следует обратить внимание:
- Задыхаться легко.
- Занимаясь чем-то активным, вы задыхаетесь.
- Ваши легкие свистят или скрипят.
- Ваши симптомы со временем ухудшаются.
Лечение может облегчить ваши симптомы. Но лекарства от ХОБЛ нет. Если вы курите, бросьте. Вам также может понадобиться принять лекарство, чтобы помочь вам дышать. Изменения в образе жизни также могут помочь. Поговорите со своим врачом, если вы думаете, что у вас может быть ХОБЛ.
Изменения в образе жизни также могут помочь. Поговорите со своим врачом, если вы думаете, что у вас может быть ХОБЛ.
Муковисцидоз
Ваш кашель может быть признаком генетического заболевания. Если у вас кистозный фиброз (МВ), вы не можете очень хорошо очиститься от слизи. Внутри всей этой мокроты могут размножаться бактерии. Это может повысить вероятность заражения другими легочными инфекциями, которые также могут вызывать кашель.
Другие признаки муковисцидоза включают:
- Свистящее дыхание
- Колючие пальцы рук и ног
- Проблемы с желудком
Если у вас кистозный фиброз, вам потребуется постоянное лечение. Ваш врач может научить вас особым способам очистки дыхательных путей. Они также могут дать вам лекарство для предотвращения инфекций и помочь вашим легким работать лучше. В некоторых случаях может потребоваться операция.
Бронхоэктазы
Ваши дыхательные пути могут расшататься и получить рубцы. Когда это происходит, слизь может застрять.